Тошнит болит под ребрами понос
Боль под ребром справа – симптом, который, по данным исследований, возникает почти у 30% людей на планете. Заболеть данная область может внезапно, застав человека врасплох. Как правило, данный признак указывает на развитие конкретного заболевания. Наиболее распространенными из таковых считаются патологии в области желчного пузыря и печени. Рассмотрим подробнее наиболее частые из них.
Основные заболевания, вызывающие боль
Перед тем как разобрать, какие заболевания могут быть причиной боли в правом подреберье, рассмотрим естественные физиологические причины. К таковым можно отнести физические нагрузки, при которых очень часто болит бок внизу под ребрами. Это можно объяснить тем, что при повышении напряжения брюшной стенки внутренние органы сдавливаются, что является причиной сбоя кровотока. Как следствие, внутренний орган начинает разбухать и защемлять болевой рецептор, тем самым вызывая дискомфорт.
Боль справа под ребрами наблюдается и у людей, ведущих спортивную деятельность, например, занимающихся бегом. Если человек занимается бодибилдингом, бок болит после выполнения упражнения на плечевой пояс, торс.
Симптом может наблюдаться не только у спортсменов, но и у тех людей, которые злоупотребляют вредной пищей. При этом происходит перегруз такого органа, как печень, увеличение притока крови к ней. В итоге возникает давящий дискомфорт справа внизу живота. Острая боль под ребрами может возникнуть, если описываемые факторы совмещены. Как пример, можно назвать большую физическую нагрузку после плотного обеда или ужина.
Вернемся к заболеваниям. Основные из них, симптомом которых выступает боль внизу справа, следующие: холецистит, язвенный дуоденит 12 – перстной кишки, гепатит печени, цирроз печени. Рассмотрим каждую болезнь в отдельности.
Холецистит
Предрасполагающий фактор к возникновению болезни – застой желчи в пузыре. Застой, в свою очередь, может возникнуть при сдавлении и перегибе протоков, если имеется дискинезия пузыря. Также заболевание возникает, если нарушен тонус и двигательная функция желчных путей, что может наблюдаться при воздействии стресса, эндокринного расстройства. Период беременности и ведение малоподвижного образа жизни – наиболее встречаемые причины появления холецистита.
Основной симптом холецистита – ноющая боль внизу правого подреберья, которая носит постоянный характер и возникает спустя пару часов после приема пищи, особенно если она жареная или слишком жирная. Может наблюдаться пульсация органа, причем пульсировать он может в одно время с болью. Также возникает боль под лопаткой справа, в области плеча и шеи, а также справа сзади (в области поясницы).
Заболевание протекает со стадиями ремиссии и обострения. Хроническая степень холецистита имеет более сглаженное течение. Симптомы могут быть следующими: тяжесть в эпигастральной зоне, тошнота, горечь во рту, увеличение печени. Болеть правый бок может не во всех случаях, иногда такой симптом может отсутствовать.
Чтобы устранить приступ заболевания, необходимо принять положение лежа, положить холодовой компресс на область живота, принять обезболивающий препарат, для устранения тошноты можно выпить чай с мятой. Лечение в условиях стационара заключается в приеме антибиотиков, спазмолитиков, желчегонных лекарств и тех, которые способствуют поддержанию функционирования печени.
Обязательное условие в период лечения холецистита – соблюдение рациона питания. При острых приступах рекомендовано пить как можно больше жидкости, но маленькими порциями. В стадию ремиссии рекомендовано потребление каш, киселей, котлет из нежирных сортов мяса, яиц, белого хлеба.
Употреблять пищу необходимо маленькими порциями, чтобы поддержать нормальный ритм вырабатывания желчи. Последний прием пищи должен быть не позже чем за 5 часов до сна. Если диагностирован хронический холецистит, разрешено потреблять животную пищу, но с минимальным содержанием жира и, приготовленную только на пару. Также разрешено потреблять растительную пищу, в состав которой не входит грубая клетчатка, а входят витамины и микроэлементы. При хроническом холецистите запрещена консервация и маринованная пища, а также копченая и жирная.
Язвенный дуоденит 12-перстной кишки
Воспаление слизистой оболочки кишки – наиболее распространенный недуг, который может возникать у каждого человека, независимо от возраста. У мужского пола дуоденит возникает в разы чаще, так как мужчины злоупотребляют алкоголем и нездоровым образом жизни. В зависимости от стадии дуоденита выделяют острый и хронический недуг.
Острая форма болезни характеризуется стремительным развитием, что происходит по причине отравления или злоупотребления острой пищей. В этом случае возникают язвы и эрозии на слизистой оболочке кишки, болит нижний правый бок, нарушается процесс пищеварения. Если своевременно начать лечение острой формы дуоденита, придерживаться правил диеты, избавиться от болезни можно через неделю.
Хроническая форма дуоденита возникает при сопутствующем заболевании ЖКТ или в случае неправильного питания человека. Данная форма характеризуется эрозиями и атрофией верхнего слоя кишки. Присутствуют стадии обострения и стадии ремиссии. В острую стадию сильно болит бок, может присутствовать тошнота, понос, повышенное газообразование, снижение аппетита.
Лечение дуоденита заключается в применении медикаментозных, санаторно-курортных методов, а также физиотерапии. Острая стадия болезни требует проведения лечения, которое заключается в приеме антацидных средств (для снижения уровня кислотности), спазмолитических средств (для устранения боли), обволакивающих составов (для защиты слизистой). Если обнаружены в кишке хеликобактерии, проводят антибиотикотерапию. Хроническую форму болезни лечат холинолитиками (для снятия боли), энтеросорбентами (для защиты слизистой), заживляющими средствами (для усиления регенерации тканей).
Гепатит печени
Гепатит или поражение печени, как правило, вызывается вирусом. В некоторых случаях болезнь может возникать на фоне общей реакции организма на некоторые лекарства, которые он воспринимает в качестве токсинов или аллергенов. Это может быть любое химическое вещество: соединение металлов, растворитель или, даже алкоголь.
Гепатит характеризуется отечностью, воспалением и отмиранием клеток органа. Здоровый орган, который не подвергался воздействию вредных веществ или заболеваний, имеет свойство воспроизводить клетки и замещать омертвевшую ткань новой. Иногда печень не способна самостоятельно справляться с инфекциями. В этом случае вирус может оставаться на всю жизнь в органе в жизнеспособном состоянии. Такие люди – носители вируса гепатита.
Не принимая во внимание то, какова причина возникновения такого заболевания, симптомы будут идентичными: теряется аппетит, возникает недомогание, рвота и тошнота, пожелтение кожи, болит правый бок, стул становится обесцвеченным.
В медицине существует деление гепатита на 3 вида:
- Гепатит формы А. Иное название – инфекционный гепатит, который возникает по причине воздействия на организм вируса гепатита А. Распространение вируса: зараженные пища и вода, прямой контакт. Летальный исход диагностируется редко, а заболевание не имеет последствий. Лечить гепатит А необходимо с применением таких средств, как жаропонижающие препараты, соблюдение режима сна и отдыха.
- Гепатит формы В. Возникает по причине воздействия на организм вируса гепатита В. Иное название – сывороточный гепатит. Распространение вируса: через слюну, сперму, жидкость, выделяемую шейкой матки. Именно поэтому можно судить о том, что гепатит формы В считается недугом, который может передаваться половым путем. Летальный исход наблюдается часто, особенно, если болезнь имеет стремительное развитие. Лечить гепатит В необходимо так: соблюдение режима сна и отдыха, диеты, обильного питья, применение интерферона, отказ от алкоголя.
- Гепатит формы С. Возникает по причине воздействия на организм вируса гепатита С. Наиболее часто причиной возникновения заболевания данной формы считается переливание крови человеку, которая заражена. Лечить гепатит С необходимо с помощью интерферона, который поможет уничтожить вирус.
Цирроз печени
Циррозом печени называют поражение, которое характеризуется гибелью тканей и постепенной ее заменой на рубцовую. При замещении диагностируется образование различных по размеру узлов, которые меняют структурный состав органа. В итоге, печень теряет свою способность нормально функционировать, что может привести к полной утрате своих свойств и смерти человека.
Возникновение цирроза связывают с таковыми факторами:
- наличием у человека гепатита;
- злоупотреблением алкоголем в течение не менее 10 лет;
- нарушением функционирования иммунитета человека;
- протекающим в организме заболеванием желчного пути, например, желчекаменной болезнью.
Определить развитие болезни на первой ее стадии не всегда удается, так как в большинстве случаев она характеризуется латентным началом. Если симптомы и присутствуют, то они являются следующими: болит правый бок снизу, возникает горечь во рту, расстройство стула, раздражение, утомляемость.
Как правило, в начале лечения направляют все усилия на устранение провоцирующей цирроз причины. Обязательно соблюдают диету, которая должна включать как можно больше продуктов, содержащих белок и углеводы. Алкоголь и консервация должны быть полностью исключены из рациона. Людям с циррозом печени противопоказана физиотерапия, нагрузки и тепловое лечение.
Не нужно бояться обращаться к врачу, если возник даже легкий дискомфорт или уже боль внизу ребер, особенно, без причин. Только так можно избежать негативных последствий от развивающегося заболевания.
Источник

Оглавление:
Возможные причины боли в подреберье
Патологии желудочно-кишечного тракта
Патологии селезенки
Дифференциация болевого синдрома
Болевой синдром под ребрами, требующий срочной госпитализации
Прободение язвы желудка или двенадцатиперстной кишки
Острый панкреатит
Острый холецистит и печеночная колика
Поддиафрагмальный абсцесс
Травмы печени и селезенки
Инфаркт миокарда гастралгической формы
Боли под ребрами при хронических заболеваниях
Боли под ребрами при нейроциркуляторной дистонии
Лечение
Рекомендуем прочитать:
Боли в правом боку: причины, диагностика, лечение
Возможные причины боли в подреберье
По единственной жалобе пациента на боль под ребрами ни один специалист не поставит диагноз – слишком много факторов могут спровоцировать это неприятное ощущение. Но определенная классификация рассматриваемого болевого синдрома имеется. Например, наиболее часто боли появляются по двум причинам – патологические состояния в органах желудочно-кишечного тракта и проблемы в работе селезенки.
Патологии желудочно-кишечного тракта
Боль под ребрами могут вызвать:
- любые заболевания двенадцатиперстной кишки и желудка – например, гастрит острой или хронической формы, предъязвенное состояние, сформировавшаяся язва желудка/двенадцатиперстной кишки, злокачественные новообразования;
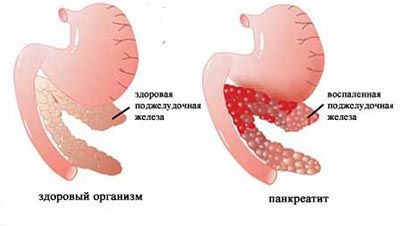
- патологии, локализованные в поджелудочной железе – воспалительный процесс (панкреатит) острой или хронической формы, рак железы;
- нарушения функциональности желчного пузыря – образование камней в лоханках органа, застой желчи, дискинезия желчных путей, воспаление желчного пузыря (холецистит) любой степени тяжести;
- патологии печени – циррозы, гепатиты, злокачественные/доброкачественные новообразования.
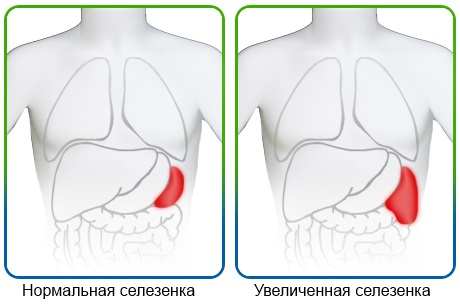
Патологии селезенки
Следует знать, что боль под ребрами может появиться даже при небольшом увеличении селезенки. Этот процесс может начаться при:
- диагностированных лейкозах;
- анемии гемолитического вида;
- инфекционных заболеваниях, протекающих в острой форме;
- развивающемся сепсисе;
- инфекционных патологиях хронического вида;
- нарушениях в иммунной системе организма.
Боль под ребрами может возникнуть и по другим причинам – например, врачи дифференцируют следующие состояния:
- остеохондроз позвоночника (патология может поражать любой из отделов позвоночного столба);
- травмирование селезенки или печени (удары, ушибы, падения);
- некоторые заболевания дыхательной системы (плеврит, пневмония, локализованная в нижней доли правого легкого);
- инфаркт миокарда, но протекающий исключительно в гастралгической форме;
- воспалительные и/или инфекционные заболевания мочевыделительной системы (гломерулонефрит, пиелонефрит в острой/хронической формах, мочекаменная болезнь);
- абсцесс поддиафрагмального расположения;
- гематома забрюшинного расположения;
- диагностированная дистония нейроциркуляторного типа.
Дифференциация болевого синдрома
Так как причин, которые провоцируют появление боли под ребрами, действительно много, то до посещения врача стоит провести самостоятельную дифференциацию синдрома. Это поможет специалисту быстрее сориентироваться в ситуации и предложить направленную профессиональную помощь, что безусловно приведет к скорейшему решению проблемы. Пациентам рекомендуется проводить дифференциацию болевого синдрома под ребрами по следующей схеме:
- Точная локализация боли. Вы можете испытывать боль под правым ребром, боль под левым ребром, боль под ребрами спереди или боль под ребрами сзади.
- Направление иррадиации («отдачи»). Обратите внимание: боль под ребрами практически никогда не бывает «точечной», обычно она «отдает» под левую ключицу или правую лопатку, может имитировать боли в сердце и присутствовать даже в области анатомического расположения почек.
- Уровень силы боли. Даже если болевой синдром под ребрами появился внезапно, то он может быть интенсивным и нет, тупым/режущим/колющим, приступообразный или постоянный – вариантов характеристики силы боли много, стоит определиться более конкретно.
- Характер синдрома. Речь идет о том, какого вида боль мучает: тянущая, ноющая, «разлитая», строго локализованная, постоянная и тупая, приступообразная и острая.
Если боль под ребрами возникает не первый раз, то нужно будет уточнить:- в каких случаях она приобретает большую интенсивность – при кашле, резком повороте туловища, физических нагрузках, быстрой ходьбе, чихании и так далее;
- какими способами можно быстро снять боль – прикладывание теплой/холодной грелки, употребление лекарственных средств (анальгетики или спазмолитики);
- связана ли боль с приемом пищи – она может появиться натощак, сразу после приема пищи или во время приступов голода;
- в какое время боль появляется – ночной сон, утро или обеденный период.
Обратите внимание: болевой синдром под ребрами может сопровождаться тошнотой и/или рвотой, внезапным головокружением, резким побледнением кожных покровов, повышенным потоотделением и другими симптомами – их также нужно отмечать и запоминать. Весьма желательно вспомнить, откуда и как вообще появились боли под ребрами – возможно, накануне вы сильно переохладились или приняли слишком много жирной пищи.
Боли под ребрами в некоторых случаях требуют экстренной медицинской помощи – этот синдром может свидетельствовать о развитии опасного для здоровья и даже жизни больного состояния. Но чаще всего рассматриваемый синдром означает присутствие какой-либо развивающейся патологии, лечение которой нужно будет проводить в стационаре.
Болевой синдром под ребрами, требующий срочной госпитализации
В медицине классифицируют ряд опасных патологических состояний, которые проявляются болью под ребрами.
Прободение язвы желудка или двенадцатиперстной кишки

Это состояние сопровождается кинжальной болью – очень острый и сильный приступ с локализацией спереди и посередине. Интенсивность боли такая, что пациент принимает вынужденное положение – лежит на боку, ноги согнуты в коленях и подтянуты к животу. Характерно, что при прободении язвы желудка/двенадцатиперстной кишки болевой синдром сначала возникает «под ложечкой», а затем активно смещается в правое подреберье. Это происходит по причине перемещения желудочного содержимого по брюшной полости.
Обратите внимание: после перемещения болевого синдрома в правую область под ребрами приступ заканчивается – наступает фаза мнимого благополучия, которая при отсутствии профессиональной помощи всегда приводит к развитию перитонита.
Дифференцировать прободение язвы желудка/двенадцатиперстной кишки легко – обычно у пациента в анамнезе присутствует длительный гастрит, предъязвенное состояние и собственно язва.
Более детально о симптомах язвы рассказывается в данном видео-обзоре:
Острый панкреатит

Внезапный приступ острой опоясывающей боли, которая охватывает верхнюю часть живота и дает иррадиацию под лопатки, всегда связывают с острым панкреатитом (воспаление поджелудочной железы). Характерная особенность рассматриваемого болевого синдрома – его интенсивность не вариативна и остается в изначальных пределах при перемене положения туловища, кашле или чихании. Кроме болевого синдрома, при остром панкреатите будут присутствовать тошнота и рвота – последняя появляется внезапно и не дает сделать даже глотка воды.
Обратите внимание: острый воспалительный процесс в поджелудочной железе может вызвать сильнейшую интоксикацию организма – ферменты, вырабатываемые органом, попадают в кровь. Это провоцирует синюшность кожных покровов, характерную «мраморность» живота и мелкие (точечные) кровоизлияния с локализацией вокруг пупка.
Диагностировать острый панкреатит по болевому синдрому легко – он носит слишком выраженный характер. Тем более, что приступ случается обычно после употребления большого количества жирной пищи или алкоголя.
Подробнее о симптомах острого панкреатита – в видео-обзоре:
Острый холецистит и печеночная колика
Приступ острой, режущей боли в области правого подреберья с иррадиацией в лопатку и шею может стать поводом заподозрить острое воспаление желчного пузыря. Больной в таком случае будет буквально метаться, чтобы найти удобное положение и снизить интенсивность боли – это ему, кстати, не удастся сделать. В диагностировании поможет и общая клиническая картина:
- тошнота и рвота;
- желтизна кожных покровов и склер;
- лихорадка.
При рассматриваемом болевом синдроме важно дифференцировать острый холецистит и печеночную колику. В случае движения камня по печеночным протокам боль под ребрами присутствовать будет, но ни тошноты, ни рвоты, ни лихорадки не отмечается.
Обратите внимание: печеночная колика отличается кратковременностью, а боль снимается спазмолитиками. При остром холецистите синдром длится продолжительное время и даже после приема специфических лекарственных средств облегчения не наступает.
Поддиафрагмальный абсцесс
Внезапная боль, резкая и приступообразная, с локализацией спереди под левыми и правыми ребрами одновременно свидетельствует о развитии абсцесса в поддиафрагмальной области. Синдром появляется только на вздохе, может сопровождаться лихорадкой и стандартными симптомами общей интоксикации организма.
Рассматриваемая боль имеет несколько характерных особенностей:
- иррадиирует в надключичную область;
- может иметь ложную локализацию под лопаткой;
- значительно усиливается при резких движениях – кашель, чихание, повороте туловища.
Диагностика поддиафрагмального абсцесса проста – это состояние часто возникает в послеоперационные периоды или при диагностировании острого холецистита и прободной язвы желудка/двенадцатиперстной кишки.
Травмы печени и селезенки
Травмирование селезенки или печени всегда сопровождается болью под ребрами – это является основным симптомом подобного состояния. Причем локализация синдрома будет зависеть от того, какой конкретно орган поврежден – справа находится печень, а слева – селезенка. Характерный симптом для разрыва этих органов – «ванька-встанька»: больной не может находиться в положении лежа, так как испытывает при этом более интенсивную боль из-за разлития крови под диафрагму.
Особенно опасным состоянием считаются случаи, когда происходит двухмоментный надрыв селезенки и печени: сначала повреждается паренхима (оболочка) органа, кровь скапливается в капсуле, а затем даже при небольшом физическом напряжении капсула рвется, происходит растекание скопившейся в ней крови в брюшную полость – это приводит практически к моментальной смерти больного. Трудность подобного состояния заключается в кратковременном болевом синдроме под ребрами – буквально через несколько часов она проходит и больные продолжают вести привычный образ жизни, не обращаясь за медицинской помощью.
Инфаркт миокарда гастралгической формы
Обычно инфаркт миокарда диагностируется достаточно легко – больной предъявляет жалобы на одышку и давящую боль под сердцем. Но в случае гастралгической формы этого патологического состояния будут несколько другие симптомы:
- боль в левом подреберье;
- тошнота и неудержимая рвота;
- устойчивая икота;
- нарушения стула.
Дифференцировать инфаркт миокарда гастралгической формы от заболеваний желудочно-кишечного тракта помогут две характерные особенности:
- одышка на вдохе;
- синюшность и одутлость лица.
Обратите внимание: после введения лекарственных средств с анальгетическим действием состояние больного нормализуется до классических симптомов инфаркта миокарда.
Врачи различают боль под ребрами и со стороны спины – она возникает при почечной колике (движение камня) и забрюшинной гематоме. Эти два состояния характеризуются строгой локализацией болевого синдрома и отсутствием иррадиации. При этом пациент будет жаловаться на общую слабость, повышенное потоотделение, отсутствие аппетита.
Все вышеописанные патологические состояния требуют немедленной госпитализации пациента и оказания профессиональной медицинской помощи. В противном случае риск летального исхода увеличивается до 99%.
Боли под ребрами при хронических заболеваниях
Хронические заболевания могут проявляться периодическими приступами болевого синдрома под ребрами. Обычно они не представляют никакой опасности для здоровья и жизни пациента, но свидетельствуют о том, что в больном органе происходят какие-то патологические процессы.
Например, при хроническом гастрите будут отмечаться неинтенсивные боли в левом подреберье, которые напрямую связаны с приемом пищи. Это означает, что подошло время сезонного обострения хронического воспалительного процесса и требуется прохождение очередного курса лечебной/поддерживающей терапии. А для хронического панкреатита (воспаления поджелудочной железы) характерна не только периодическая боль под ребрами, но и усиление синдрома в положении лежа.
Обратите внимание: зная о ранее диагностированных хронических заболеваниях, можно контролировать боль под ребрами и быстро снимать ее различными лекарственными средствами.
Боли под ребрами при нейроциркуляторной дистонии
Нейроциркуляторная дистония – заболевание, которое дает самые непредсказуемые по своей локализации, иррадиации и интенсивности боли в подреберье. Существуют два основных признака, по которым врач может дифференцировать рассматриваемый болевой синдром, как следствие нейроциркуляторной дистонии:
- неопределенная характеристика боли: пациент буквально не может описать свои ощущения, потому что синдром может быть постоянным и приступообразным, резким и постепенно нарастающим, острым и тупым;
- отсутствие дополнительных симптомов, которые проявляются именно в момент болевого приступа.
Лечение
Категорически запрещено самостоятельно принимать любые обезболивающие лекарственные средства, если боль под ребрами носит внезапный, острый характер, а раньше не было диагностирования каких-либо из вышеперечисленных заболеваний!
При привычных болях в подреберье можно принять любые спазмолитики — Но-шпа, Баралгин, Спазмалгон: обычно после первого приема интенсивность болевого синдрома начинает спадать и состояние нормализуется. Но это не означает, что можно игнорировать этот синдром – врачи должны провести обследование и выявить причину обострения хронической патологии, назначить курс терапии.
Сочетать рецепты народной медицины для уменьшения боли под ребрами с лекарственными средствами можно только после постановки точного диагноза и получения рекомендаций/разрешений от лечащего врача.
Боль под ребрами может свидетельствовать об опасном состоянии для пациента, поэтому лучше сразу же обратиться за помощью к врачам – экстренное хирургическое вмешательство спасет жизнь и сделает прогноз даже сложной патологии благоприятным.
Больше информации о возможных причинах болей в подреберье вы получите, просмотрев данное видео:
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории.
101,401 просмотров всего, 4 просмотров сегодня
Загрузка…
Источник


