Сочленение грудины с ребрами болит
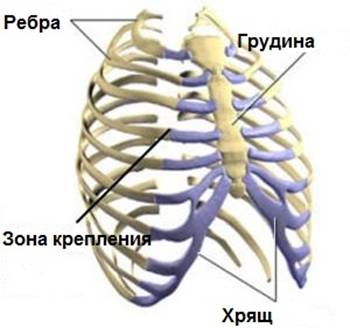
Реберный хондрит (часто называют синдромом Титце) – это воспаление в области хрящевого крепления ребер к грудине. Заболевание характеризуется локальной болезненностью в грудной клетке, усиливающейся при пальпации и давлении на эти зоны. Реберный хондрит — относительно безобидное заболевание и, как правило, исчезает без лечения. Причина возникновения не известна.
- Реберный хондрит является частой причиной болей в груди в детском и подростков возрасте и составляет от 10-30 % всех болей в груди в этом возрасте. Наиболее часто встречается в возрасте от 12-14 лет.
- Реберный хондрит также рассматривается как возможный диагноз у взрослых, у которых есть боль в груди. Боль в груди у взрослых считает потенциально серьезным симптомом заболевания и, в первую очередь, необходимо исключить патологию сердца (ЭКГ, анализы, осмотр и т.д). Только после тщательного обследования и исключения кардиального генеза боли можно предположить наличие реберного хондрита. Подчас дифференциальная диагностика бывает затруднительна. У взрослых реберный хондрит встречается чаще у женщин.
Реберный хондрит очень часто называют синдромом Tитце. Синдром Титце — редкое, воспалительное заболевание, характеризующееся болью в груди и набуханием хряща в области крепления второго или третьего ребра к грудине . Боль возникает остро и бывает иррадиация в руку, в плечо .Болеют как мужчины, так и женщины чаще в возрасте от 20 до 40 лет. Встречается в основном у людей работа, которых связана с физическими нагрузками или спортсменов.
Причины
 Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие, как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Реберный хондрит — это воспалительный процесс в хрящевой ткани , обычно не имеющий никакой определенной причины. Повторные небольшие травмы грудной клетки и острые респираторные инфекции могут спровоцировать появление болезненности в области крепления ребер (воздействие, как самих вирусов, так и частого кашля на зоны крепления ребер). Иногда реберный хондрит возникает у людей, принимающих парентерально наркотики или после оперативных вмешательств на грудной клетке. После операций поврежденная хрящевая ткань более подвержена инфицированию из-за нарушений ее кровоснабжения.
Симптомы
Болям в груди, связанным с реберным хондритом, как правило, предшествуют физические перегрузки, небольшие травмы, или острые респираторные инфекции верхних дыхательных путей.
- Боль, как правило, появляется остро и локализуется в передней области грудной клетки. Боль может иррадиировать вниз или чаще в левую половину грудной клетки.
- Наиболее частая локализация боли — область четвертого, пятого, и шестого ребра. Боль усиливается при движении туловища или при глубоком дыхании. И наоборот происходит уменьшение болей в покое и при неглубоком дыхании.
- Болезненность, которая четко выявляется при пальпации (нажатии в области крепления ребер к грудине). Это является характерной особенностью хондрита и отсутствие этого признака говорит о том, что диагноз реберного хондрита маловероятен.
Когда причиной реберного хондрита является послеоперационная инфекция, то можно заметить отечность красноту и/ или выделение гноя в области послеоперационной раны.
Учитывая, что симптоматика хондрита нередко похожа на неотложные состояния необходимо экстренно обратиться за медицинской помощью в случаях:
- Проблемы с дыханием
- Высокая температура
- Признаки инфекционного заболевания (отечность краснота в области крепления ребер)
- Боль в грудной клетке постоянного характера сопровождается тошнотой потоотделением
- Любая боль в грудной клетки без четкой локализации
- Усиление болей на фоне лечения
Диагностика
Основой диагностики является история болезни и внешний осмотр. Характерным для этого синдрома является болезненность при пальпации в области крепления 4-6 ребра.
Рентгенография (КТ, МРТ) обычно бесполезна для диагностики этого синдрома и применяется только для дифференциальной диагностики с другими возможными причинами болей в грудной клетки (онкологические заболевания, заболевания легких и т.д.). ЭКГ, лабораторные исследования необходимы для исключения заболеваний сердца или инфекций. Диагноз реберного хондрита выставляется в последнюю очередь после исключения всех возможных других причин (особенно заболеваний сердца).
Лечение
Если диагноз верифицирован, то лечение заключается в назначении НПВС на короткое время, физиотерапии, ограничение на некоторый период времени физических нагрузок, иногда инъекции в область локализации боли анестетика совместно со стероидом.
Источник
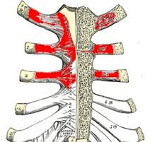
Синдром Титце – заболевание из группы хондропатий, сопровождающееся асептическим воспалением одного или нескольких верхних реберных хрящей в области их сочленения с грудиной. Проявляется локальной болезненностью в месте поражения, усиливающейся при давлении, пальпации и глубоком дыхании. Как правило, возникает без видимых причин, в ряде случаев может отмечаться связь с физическими нагрузками, операциями в области грудной клетки и т. д. Диагноз выставляется на основании жалоб и данных осмотра после исключения более серьезных патологий с помощью рентгенографии, УЗИ, КТ и других исследований. Лечение обычно консервативное: НПВС, блокады, физиотерапия.
Общие сведения
Синдром Титце (реберно-хрящевой синдром, реберный хондрит) – асептическое воспаление одного или нескольких реберных хрящей в области их соединения с грудиной. Обычно страдают II-III, реже – I и IV ребра. Как правило, процесс захватывает 1-2, реже – 3-4 ребра. В 80% случаев отмечается одностороннее поражение. Заболевание сопровождается припухлостью и болью, порой – иррадиирующей в руку или грудную клетку. Причины развития до конца не изучены. Лечение консервативное, исход благоприятный.
Болезнь обычно развивается в возрасте 20-40 лет, хотя зафиксировано и более раннее начало – в возрасте 12-14 лет. По данным большинства авторов мужчины и женщины страдают одинаково часто, однако некоторые исследователи отмечают, что во взрослом возрасте синдром Титце чаще выявляется у женщин.
Синдром Титце
Причины
Хотя причины возникновения синдрома Титце в настоящий момент до конца не выяснены, существует несколько теорий, объясняющих механизм развития этого заболевания. Наиболее популярной является травматическая теория. Многие пациенты, страдающие синдромом Титце, являются спортсменами, занимаются тяжелым физическим трудом, страдают острыми или хроническими заболеваниями, сопровождающимися тяжелым надсадным кашлем, или имеют травму ребер в анамнезе.
Сторонники этой теории считают, что из-за прямой травмы, постоянных микротравм или перегрузки плечевого пояса повреждаются хрящи, на границе костной и хрящевой части возникают микропереломы. Это становится причиной раздражения надхрящницы, из малодифференцированных клеток которой образуется новая хрящевая ткань, несколько отличающаяся от нормальной. Избыточная хрящевая ткань сдавливает нервные волокна и становится причиной возникновения болевого синдрома. В настоящее время травматическая теория наиболее признана в научном мире и имеет больше всего подтверждений.
Инфекционно-аллергическая теория. Последователи данной теории находят связь между развитием синдрома Титце и перенесенными незадолго до этого острыми респираторными заболеваниями, спровоцировавшими снижение иммунитета. В пользу этой теории также может свидетельствовать более частое развитие заболевания у лиц, страдающих наркотической зависимостью, а также у пациентов, в недавнем прошлом перенесших операции на грудной клетке.
Алиментарно-дистрофическая теория. Предполагается, что дегенеративные нарушения хряща возникают вследствие нарушения обмена кальция, витаминов группы С и В. Эту гипотезу высказывал сам Титце, впервые описавший данный синдром в 1921 году, однако в настоящее время теория относится к категории сомнительных, поскольку не подтверждается объективными данными.
Симптомы
Пациенты предъявляют жалобы на острые или постепенно нарастающие боли, которые локализуются в верхних отделах грудной клетки, рядом с грудиной. Боли обычно бывают односторонними, усиливаются при глубоком дыхании, кашле, чихании и движениях, могут отдавать в плечо, руку или грудную клетку на стороне поражения. Иногда болевой синдром кратковременный, однако, чаще бывает постоянным, длительным и беспокоит пациента годами. При этом отмечается чередование обострений и ремиссий. Общее состояние в период обострения не страдает. При осмотре определяется выраженная локальная болезненность при пальпации и надавливании. Выявляется плотная, четкая припухлость веретенообразной формы размером 3-4 см.
Диагностика
Диагноз синдрома Титце выставляется специалистом в сфере травматологии и ортопедии на основании клинических данных, после исключения других заболеваний, которые могли стать причиной появления болей в грудной клетке. И одним из основных симптомов, подтверждающих диагноз, становится наличие характерной четкой и плотной припухлости, не выявляемой больше ни при одном заболевании.
В ходе дифференциальной диагностики исключают острую травму, заболевания сердечно-сосудистой системы и внутренних органов, которые могли вызвать подобную симптоматику, в том числе – различные инфекционные заболевания и уже упомянутые злокачественные новообразования. При необходимости пациента направляют на анализы крови, МРТ, КТ, УЗИ и другие исследования.
При рентгенологическом исследовании в динамике удается обнаружить нерезкие изменения структуры хряща. На начальных этапах патология не определяется. Через некоторое время становится заметным утолщение и преждевременное обызвествление хряща, появление костных и известковых глыбок по его краям. Еще через несколько недель на передних концах костной части пораженных ребер появляются небольшие периостальные отложения, отчего ребро немного утолщается, а межреберное пространство – суживается. На поздних стадиях обнаруживается слияние хрящевых и костных отрезков ребер, деформирующий остеоартроз реберно-грудинных сочленений и костные разрастания.
Рентгенография при синдроме Титце не имеет самостоятельного значения в момент постановки диагноза, поскольку первые изменения на рентгенограммах становятся заметны лишь спустя 2-3 месяца с начала заболевания. Однако это исследование играет большую роль при исключении всевозможных злокачественных опухолей, как первичных, так и метастатических.
В сомнительных случаях показана компьютерная томография, которая позволяет выявлять изменения, характерные для синдрома Титце на более ранних стадиях. Также в ходе дифференциальной диагностики со злокачественными новообразованиями может выполняться сканирование Tc и Ga и пункционная биопсия, при которой определяются дегенеративные изменения хряща и отсутствие элементов опухоли.
Особую настороженность из-за своей широкой распространенности у взрослых больных вызывают возможные сердечно-сосудистые заболевания и в первую очередь – ишемическая болезнь сердца. Для ИБС характерны кратковременные боли (в среднем приступ стенокардии длится 10-15 минут), в то время как при синдроме Титце боли могут сохраняться на протяжении часов, дней и даже недель. В отличие от синдрома Титце, при ишемической болезни болевой синдром купируется препаратами из группы нитроглицерина. Для окончательного исключения сердечно-сосудистой патологии выполняется ряд анализов и инструментальных исследований (ЭКГ и проч.).
Синдром Титце также приходится дифференцировать от ревматических заболеваний (фиброзита, спондилоартрита, ревматоидного артрита) и местных поражений хрящей и грудины (костохондрита и ксифоидалгии). Для исключения ревматических болезней выполняется ряд специальных анализов. О костохондрите свидетельствует отсутствие гипертрофии реберного хряща, о ксифоидалгии – усиливающиеся при надавливании боли в области мечевидного отростка грудины.
В ряде случаев синдром Титце по своей клинической картине может напоминать межреберную невралгию (и для того, и для другого заболевания характерны длительные боли, усиливающиеся при движениях, чихании, кашле и глубоком дыхании). В пользу синдрома Титце свидетельствует менее выраженный болевой синдром, наличие плотной припухлости в области реберных хрящей и отсутствие зоны онемения по ходу межреберного промежутка. Изменения в биохимическом составе крови, общих анализах крови и мочи при синдроме Титце отсутствуют. Иммунные реакции в норме.
Лечение синдрома Титце
Лечение осуществляется ортопедами-травматологами. Больные находятся на амбулаторном наблюдении, госпитализация, как правило, не требуется. Пациентам назначают местное лечение с использованием мазей и гелей, содержащих нестероидные противовоспалительные препараты. Применяются также компрессы с димексидом. При выраженном болевом синдроме прописывают НПВП и обезболивающие препараты для приема внутрь.
При стойких болях в сочетании с признаками воспаления, которые не удается купировать приемом анальгетиков и нестероидных противовоспалительных препаратов, хороший эффект обеспечивает введение новокаина с гидрокортизоном и гиалуронидазы в пораженную область. Кроме того, применяется физиотерапевтическое лечение, рефлексотерапия и мануальное воздействие.
Крайне редко, при упорном течении заболевания и неэффективности консервативной терапии требуется оперативное лечение, которое заключается в поднадкостничной резекции ребра. Хирургическое вмешательство проводится под общим или под местным обезболиванием в условиях стационара.
Источник
… боль в грудной клетке — вторая по частоте причина обращения за экстренной медицинской помощью после острых болей в животе.
Одной из наиболее частых причин болей в грудной клетке является реберно-грудинный синдромом («синдром передней грудной стенки», «костохондрит», «реберно-грудинная хондродиния»), который в свою очередь относится к невертеброгенной скелетно-мышечной торакалгии, являющейся наиболее частой формой болей в передних отделах грудной клетки.
Реберно-грудинный синдром чаще встречается у женщин после 40 лет, его патогенез остается неизвестным. Считается, что этот синдром может быть связан с формированием триггерных точек в мышцах (миофасциальный болевой синдром) и/или вовлечением костно-хрящевых структур. У большинства больных можно выявить психопатологические факторы (чаще тревогу с гипервентиляционным синдромом или депрессию), которые, несомненно, играют важную роль в субъективном восприятии и хронизации боли.
При реберно-грудинном синдроме в левой парастернальной области, ниже левой молочной железы, в проекции грудных мышц и грудины в 90% случаев выявляет множественные зоны болезненности, при этом локальный отек отсутствует. Наиболее часто поражаются хрящи II и V ребер. Боль обычно возникает подостро, часто после неловкого движения, длительного пребывания в неудобной позе, на фоне упорного кашля. Боль, как правило, усиливается при движениях грудной клетки и при глубоком вдохе. При поражении верхних реберных хрящей нередко отмечается иррадиация боли в область сердца. Пальпация определенных структур грудной клетки (болезненных или триггерных зон, особенно часто в области третьего реберно-хрящевого сочленения слева) воспроизводит боль, которую обычно испытывает больной, а блокада этих зон с помощью местного анестетика и кортикостероида облегчает боль. Этот вариант боли может возникать на фоне ИБС и потому не исключает ее.
Часто реберно-грудинный синдром приходиться дифференцировать с синдромом Титце. Рассмотрим основные дифференциально-диагностические критерии данных синдромов. Более распространен в популяции реберно-грудинный синдром, причем его дебют чаще всего происходит в возрасте старше 40 лет (синдром Титце чаще всего возникает до 40 лет). При реберно-грудинном синдроме количество пораженных областей в более чем 90% случаев превышает более одной, и они локализованы чаще всего в области проекции от II до V реберно-грудинных сочленений, а также в проекции грудных мышц и грудины (при синдроме Титце в 80% случаев пораженной оказывается, как правило, одна область — II (иногда III) реберно-грудинное сочленение). Для реберно-грудинного синдрома (в отличие от синдрома Титце) не характерен локальный отек в месте поражения (реберно-грудинные сочленения). При реберно-грудинном синдроме сопутствующими состояниями являются боль в шейном отделе позвоночника, ИБС, миофасциальный болевой синдром, а при синдроме Титце — инфекции дыхательных путей. Более подробно о синдроме Титце можно прочитать в разделе «Разное» (медицинского портала DoctorSPB.ru), статья «Синдром Титце».
Также реберно-грудинныйц синдром необходимо дифференцировать (в рамках невертеброгенной скелетно-мышечной торакалгии) с грудинным синдромом, ксифоидалгией и синдромом «скользящего» ребра. При грудинном синдроме боль (как правило, постоянная) локализуется за грудиной, а зона наибольшей пальпаторной болезненности находится в области синхондроза или мышце, покрывающей тело грудины. Ксифоидалгия характеризуется выраженной болезненностью при пальпации мечевидного отростка грудины; боль может усиливаться при обильном приеме пищи, сгибании или разгибании, вращении туловищем. Синдром «скользящего» ребра характеризуется интенсивной пронизывающей болью и гипермобильностью переднего края реберного хряща X ребра, иногда VIII или IX. Боль обусловлена рецидивирующим подвывихом реберного хряща, обычно вызванным травмой (например, резким скручиванием туловища). Она воспроизводится при осторожном смещении ребра кпереди, при этом часто слышен щелчок (синдром «щелкающего ребра»). Более подробно о синдроме «скользящего ребра можно прочитать в одноименной статье в разделе «Разное» (медицинского портала DoctorSPB.ru).
При реберно-грудинном синдроме, как с лечебной целью, так и для дифференциальной диагностики с коронарной недостаточностью применяются блокады межреберных нервов с местными анестетиками по задней подмышечной линии, приносящие выраженное облегчение. Эта манипуляция играет и психотерапевтическую роль, поскольку регресс болевого синдрома после ее проведения позволяет убедить пациента в доброкачественности заболевания и «некардиогенной» его причине. Симптоматическое лечение включает курсовой прием нестероидных противовоспалительных средств, физиопроцедуры, рефлексотерапию и др. Важное место занимают аппликации противовоспалительных гелей и мазей. Оправдано применение аппликаций димексида в сочетании с кортикостероидами, лидокаином или прокаином. Расслабление спазмированной мускулатуры, кроме того, достигается методом постизометрической релаксации (ПИР). ПИР сводится к расслаблению мышц после их волевого напряжения без изменения расстояния между точками прикрепления мышцы (т.е. изометрического напряжения). При недостаточной эффективности лечения целесообразны инъекции ботулотоксина с последующим применением ПИР. При МФБС эффективны приемы мягкотканной мануальной терапии (методики миофасциального расслабления, мышечно-энергетические техники и др.). Целесообразна коррекция асимметрии тела, формирование адекватного двигательного стереотипа, избегание провоцирующих нагрузок и поз.
Не знаете где скачать хорошие фильмы, большой архив кино на kinosbornik.net поможет вам найти то, что вы ищите. Всё фильмы в каталоге разбиты по жанрам, прямые ссылки, регистрация не требуется
Источник


