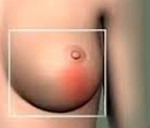
Грудь болит как нарыв

Боли в груди далеко не всегда связаны с онкологией. Но этот симптом нельзя оставлять без внимания, стоит внимательно прислушиваться к сигналам своего тела. О возможных причинах появления боли в груди вы сможете прочитать в нашей сегодняшней статье.
Болевые ощущения в груди знакомы большинству женщин, а наиболее распространенной причиной являются гормональные изменения во время менструации или беременности. Довольно часто грудь воспаляется и болит в предменструальный и менструальный периоды, это не связано с какими-либо серьезными нарушениями в организме и зачастую вызвано сменой гормонального фона.
Если вы не заметили аномалий в молочной железе во время самостоятельного осмотра, но, при этом часто испытываете боль в этой части тела, возможно, всему виной другие патологии. Ниже мы расскажем, из-за чего могут появиться боли в груди.
Гормональные причины
Девочки-подростки, впервые вступающие в менструальный цикл, часто жалуются на болезненность груди. Предменструальный период также может характеризоваться болью в этой части тела.
Многие женщины фертильного (детородного) возраста испытывают боль в груди в середине цикла. Она связана с овуляцией и приближением следующей менструации. Обе эти фазы цикла совпадают с наиболее резким повышением уровня женских гормонов в организме.
Кроме того, причинами болезненности груди могут быть: прием оральных контрацептивов и замещающая гормональная терапия.
Это интересно: Гормональный дисбаланс: 10 симптомов, которые нельзя оставлять без внимания
Беременность
Боли в груди — первый симптом наступившей беременности. Молочные железы у беременных женщин становятся очень чувствительными, особенно на ранних сроках. Или если эта беременность у них первая. В первом триместре грудь женщины заметно увеличивается в размере (и эта трансформация весьма болезненная), кровообращение усиливается, могут проступать вены (голубого цвета).
Вам также может быть интересно: Беременность после 35: что следует знать?
Лактация
С рождением ребенка боли в груди, скорее всего, не исчезнут, это связано с выработкой молока. Но если кормящая женщина жалуется на боль постоянно, болезненность не проходит, стоит пройти обследование на предмет мастита (воспаление молочной железы, которое чаще всего случается у первородящих женщин).
Мастит

Мастит возникает у кормящих мам в связи с воспалением молочной железы, обусловленным закупоркой молочных протоков. Также мастит может быть связан с инфекцией, спровоцированной вирусом, бактериями или грибком. Симптомами мастита, вызывающими опасение, являются покраснение груди, болезненность и повышение температуры тела.
Читайте также: С чем могут быть связаны боль и жжение в груди у женщин?
Киста
Кисты в груди представляют собой небольшие пузырьки, заполненные жидкостью. Они образуются в результате сильного увеличения молочной железы (одной или двух сразу). Киста является доброкачественным образованием, но вызывает боли. Кисту большого размера можно обнаружить при пальпации (ручном обследовании), более мелкие — во время маммографии или экографии.
Абсцесс
Абсцесс представляет собой гнойный нарыв в тканях молочной железы и является результатом сильного воспалительного процесса. Эта проблема также может вызывать боли в груди. Абсцесс проявляется в виде мягкой припухлости. Причиной являются бактерии, попадающие в организм через трещины на сосках. Иногда абсцесс развивается из-за различных проблем во время лактации (ребенок неправильно берет грудь и пр.). Но как бы там ни было, лучше незамедлительно обратиться к врачу. Он проведет необходимую диагностику и назначит соответствующее лечение.
Рак груди

Как мы уже упоминали выше, многие женщины связывают боль в груди с онкологическим процессом. Но это не всегда так. В случае развития рака груди боль является одним из тех симптомов, которые появляются уже на поздних стадиях. А потому стоит регулярно проводить обследования. Очень важно выявить отклонения онкологического характера в молочной железе на начальном этапе и как можно раньше приступить к лечению. Не нужно дожидаться появления болей. Ранняя диагностика в данном случае имеет определяющее значение.
Боли в груди: как с этим справиться?
В большинстве случаев боли в груди можно облегчить без специальных медикаментов. Для того чтобы забыть об этой проблеме, необходимо обратить внимание на свой образ жизни. Возможно, нужно внести в него небольшие коррективы:
- Старайтесь придерживаться здорового питания: откажитесь от жирной и высококалорийной пищи в пользу свежих овощей, фруктов и злаков.
- Поддерживайте здоровый вес тела, чтобы избежать гормональных нарушений.
- Увеличьте потребление витамина B6 (пиридоксина), витамина B1 (тиамина) и витамина E.
- Не носите слишком тесное нижнее белье и бюстгальтеры, сдавливающие грудь.
Узнайте про: 7 вредных привычек, из-за которых обвисает грудь
При появлении боли в груди вы можете попробовать и домашние средства: компрессы с лимонным соком, уксусом, кофе или обычные водные. Но похода к врачу и профессиональной диагностики они, конечно, не отменяют.

Источник
Абсцесс молочной железы – ограниченный воспалительный очаг в толще мягких тканей грудной железы, представляющий собой инкапсулированную гнойную полость. Заболевание развивается и протекает остро, со значительным повышением температуры и явлениями интоксикации, интенсивной болью, покраснением и отеком груди, гнойным отделяемым из соска. В диагностике важны данные анамнеза и жалобы, объективный осмотр и дополнительные методы исследования (УЗИ молочной железы, рентгенография, бактериологический посев отделяемого из груди). Лечение абсцесса грудной железы только хирургическое (вскрытие гнойника) с параллельным назначением антибиотиков.
Общие сведения
Абсцесс молочной железы – это всегда вторичная патология, являющаяся осложнением ранее возникшей болезни грудной железы (гематомы, мастита и других гнойно-воспалительных процессов). Заболевание чаще встречается у женщин, в 2% случаев развивается у кормящих матерей, но также может поражать мужчин, подростков и новорожденных. Абсцесс груди, ассоциированный с лактацией, возникает на протяжении первых шести недель после родов. У новорожденных гнойные образования молочных желез развиваются в возрасте 1-1,5 месяцев. Гнойник, как правило, формируется с одной стороны, двусторонние абсцессы диагностируются крайне редко, обычно у младенцев.
Абсцесс молочной железы
Причины абсцесса молочной железы
Заболевание обусловлено проникновением в ткань молочной железы патогенных бактерий (стафилококки, стрептококки, протей, кишечная палочка или их ассоциации). Расплавление ткани железы с формированием осумкованного гнойника происходит вследствие следующих заболеваний:
- Мастит. Возникает в результате застоя молока в груди. Воспаление молочной железы приводит к активному размножению бактерий в ее тканях, что в 6–11% заканчивается абсцедированием.
- Травма груди. Ушиб молочной железы нередко сопровождается формированием гематомы. При отсутствии лечения гематома нагнаивается и инкапсулируется.
- Галактофорит. Это воспаление млечных протоков, наиболее частой причиной которого является травма молочной железы. Заболевание относится к нелактационным маститам.
- Киста или доброкачественная опухоль. Новообразования сдавливают молочные протоки, вызывая их закупорку. В результате присоединения вторичной инфекции происходит формирование осумкованного гнойного образования.
- Гормональный сбой. Гормональные расстройства провоцируют застой лимфы и крови в молочных железах, что активизирует размножение патогенной микрофлоры. Дисбаланс гормонов наблюдается при мастопатиях, в период новорожденности и при различных эндокринных патологиях.
- Гнойно-воспалительные заболевания. Причиной абсцесса груди могут быть следующие заболевания: фурункулез, подмышечный лимфаденит, пиодермия, карбункул. Патогенные микробы гематогенным путем проникают в ткани грудных желез, вызывают в них воспалительный процесс с последующим формированием абсцесса.
Существует ряд предрасполагающих факторов, наличие которых повышает риск развития заболевания. К ним относятся ослабление иммунитета, лактостаз, трещины сосков молочной железы, курение, эндокринные заболевания. Проведение инвазивных медицинских манипуляции (дуктография, малые оперативные вмешательства на груди), пирсинга соска с несоблюдением условий асептики может поспособствовать проникновению инфекции.
Патогенез
Входными воротами для инфекции чаще служит сосок или его поврежденная ареола. В некоторых случаях инфекционные агенты попадают в молочную железу с током крови из других гнойных образований. Бактерии по молочным протокам распространяются в тканях железы, начинают активно размножаться, выделяя токсины и продукты распада, что приводит к развитию интоксикационного синдрома.
Воспалительный отек, возникающий в стенках молочных ходов, является результатом иммунного ответа на действие антигенов бактерий и вызывает расстройство микроциркуляции. Проницаемость сосудистой стенки увеличивается, межклеточная жидкость выходит в просвет молочных протоков, возникает их закупорка. Лактостаз усугубляет воспалительный процесс в молочных ходах, который распространяется и на окружающие ткани. В дальнейшем происходит расплавление воспаленных тканей, отграничение их от здоровых плотной капсулой и формирование полости, содержащей гной.
Классификация
В маммологии используют общепринятую классификацию абсцессов груди. Систематизация гнойных образований молочной железы проводится по их локализации, количеству гнойников, поражению одной или обеих желез. В зависимости от расположения выделяют:
- Подкожный абсцесс. Находится поверхностно, легко диагностируется ввиду просвечивания гноя.
- Субареолярный абсцесс. Располагается под соском и его ареолой. Чаще встречается у лактирующих женщин.
- Интрамаммарный абсцесс. Располагается в толще железистой ткани груди.
- Ретромаммарный абсцесс. Находится между ретромаммарной жировой клетчаткой и грудными мышцами. Самая опасная форма заболевания, представляющая высокий риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
В зависимости от вовлечения в патологический процесс одной или обеих молочных желез различают односторонний и двусторонний абсцессы. По количеству гнойников в одной железе абсцессы подразделяются на одиночные и множественные.
Симптомы абсцесса молочной железы
Заболевание начинается остро, с подъема температуры до 38–39°С. В случае предшествующей травмы груди признаки сформировавшегося гнойного образования появляются на 3–5 сутки. Больных беспокоит резкая, пульсирующая боль в молочной железе, покраснение кожи над гнойным очагом, его болезненность при пальпации. Боль в железе усиливается при тряске в автомобиле, ходьбе и прыжках.
При ощупывании железы можно точно выявить эпицентр боли. Молочная железа отекает, из соска возможно появление гнойного отделяемого, нередко с кровяными сгустками. Подмышечные лимфоузлы со стороны поражения увеличены в размерах и болезненны при пальпации. К местным симптомам добавляются общие признаки интоксикации: тошнота и рвота, слабость, адинамия, отсутствие аппетита, учащение сердцебиения.
Ведущие симптомы зависят от локализации абсцесса. При субареолярном расположении гнойного образования имеют место увеличение соска и его ареолы за счет отека. Под околососковой зоной пальпируется плотное и болезненное образование. При расположении интраммамарного абсцесса на незначительной глубине в месте его локализации имеется плотный и гиперемированный участок. В случае глубокого залегания гнойника внешние изменения молочной железы отсутствуют. Если сформировался ретромаммарный абсцесс, то железа приподнимается и приобретает вид полусферы, направленной вперед и вверх.
Осложнения
Отсутствие своевременного лечения приводит к прорыву абсцесса и развитию осложнений. При поверхностном расположении гнойного образования высока вероятность формирования свища. Также возможно развитие флегмоны молочной железы, прорыв гнойника в млечные ходы с последующим выделением молока с примесью гноя и кровяных сгустков. Длительно существующее гнойное воспаление в млечных протоках разрушает их стенки и вызывает метаплазию (перерождение) эпителиальных клеток, что чревато формированием злокачественных процессов. Самым опасным осложнением абсцесса груди является развитие сепсиса, при котором бактерии с током крови разносятся по всему организму, что приводит к образованию новых множественных гнойных очагов в разных органах и тканях.
Диагностика
Диагностикой абсцесса груди занимается маммолог или хирург. Врач выясняет анамнез, уточняет связь заболевания с лактацией, снижением иммунитета или травмой, проводит осмотр молочной железы и выявляет характерные признаки гнойного образования: гиперемия кожи, болезненность и флюктуация определенного участка железы, увеличенные подмышечные лимфоузлы. Также в диагностике абсцессов груди применяются лабораторные и инструментальные методы исследования:
- Клинические анализы. В периферической крови выявляется лейкоцитоз со сдвигом влево, ускорение СОЭ (признаки воспаления), в моче возможны протеинурия и лейкоцитурия.
- Бактериологический посев секрета груди. Исследуется отделяемое из соска или содержимое абсцесса, полученное с помощью пункции, определяется возбудитель и его чувствительность к антибиотикам.
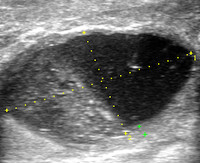
- УЗИ молочной железы. Уточняется локализация, размеры, глубина нахождения и количества гнойников, их сообщение с молочными протоками и друг с другом.
- Маммография. Помогает определить форму и размеры гнойного образования, его примерную локализацию и провести дифференциальную диагностику с невоспалительными болезнями груди.
- КТ молочной железы. Незаменима при неудовлетворительных результатах маммографии и УЗИ, при наличии ретромаммарного абсцесса и при проведении дифференциальной диагностики гнойного образования с другими патологиями молочной железы.
Дифференциальную диагностику абсцесса груди проводят с флегмоной, гематомой, фиброаденомой, карциномой молочной железы, с жировым некрозом и рядом других заболеваний. С этой целью выполняется цитограмма отделяемого из соска, пункция образования и анализ пунктата, биопсия подозрительного участка с последующим гистологическим исследованием.
Лечение абсцесса молочной железы
В основе лечения сформировавшегося гнойника лежит экстренное хирургическое вмешательство – вскрытие абсцесса и его дренирование. Разрезы производятся от центра (ареолы соска) к периферии (основанию железы). В некоторых ситуациях целесообразней производить разрез в складке под молочной железой. Рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают.
Дренаж оставляют в ране на 3 – 4 дня, до прекращения отделяемого, после чего рану ушивают наглухо. Возможна пункционная аспирация гноя из абсцесса и введение в его полость раствора антибиотика. Подобное вмешательство малотравматично и не оставляет рубца после заживления, но недостаточно эффективно. Пункция выполняется только при наличии небольшого единичного абсцесса.
Параллельно с хирургическим вмешательством назначаются антибиотики соответственно чувствительности выделенных возбудителей (пенициллины, цефалоспорины, фторхинолоны), с целью дезинтоксикации проводится инфузионная терапия. Также показан прием НПВС, которые устраняют болевой синдром, снижают температуру и уменьшают признаки воспаления. С целью стимуляции иммунитета рекомендован прием иммуномодуляторов.
Прогноз и профилактика
При своевременном обращении к врачу и проведении адекватного лечения прогноз благоприятный. Функция молочной железы восстанавливается полностью, последствия, кроме рубца, отсутствуют. Профилактика абсцесса груди в период лактации заключается в соблюдении правил грудного вскармливания: полноценное сцеживание молочных желез, прием воздушных ванн для груди, обмывание желез до и после кормления, предупреждение и своевременнее лечение трещин сосков, ежедневная смена бюстгальтера. К мерам общей профилактики относятся здоровое питание, соблюдение режима дня и отдыха, выявление и коррекция эндокринных нарушений, отказ от вредных привычек и пирсинга соска, укрепление иммунитета.
Источник
Абсцесс молочной железы – это воспаление, которое сопровождается образованием в этом органе изолированной полости, заполненной гноем. Молочная железа особенно уязвима к гнойным воспалениям, поскольку она имеет многочисленные млечные протоки, по которым легко распространяется инфекция.
Наиболее часто абсцесс развивается у первородящих женщин в доклимактерическом периоде. Заболевание представляет интерес не только для маммологии, но также для акушерства и гинекологии, поскольку оно сопряжено с таким распространенным среди кормящих матерей явлением как мастит.
Причины
Абсцесс не возникает как самостоятельное заболевание, а является осложнением или исходом некоторых гнойных инфекций. Возбудители заболевания (стрептококки, стафилококки и анаэробные микроорганизмы), проникают в ткань железы сквозь трещины сосков, повреждения кожного покрова, ранения, воспаленные волосяные фолликулы. Заболевание протекает остро, но изредка может принимать затяжную, хроническую форму.
Главная причина образования абсцессов – острый мастит, возникающий в первые 5-6 недель после родов. У 6–11% женщин эта патология переходит в абсцедирующую форму. Другое заболевание, приводящее к такому же осложнению – галактофорит.
Второй по значимости причиной является занос инфекции в молочную железу из гноеродных очагов, расположенных в других органах. Наиболее вероятными местами, из которых возможна миграция гноя являются кожа (при фурункулезе, пиодермии, карбункулах) и близлежащие лимфатические узлы, пораженные гнойным лимфаденитом.
Загрязненные травмы молочной железы, образование обширных гематом, проведение, манипуляций над молочной железой недостаточно стерильными инструментами также провоцируют развитие абсцесса.
Хроническая форма является исходом длительно существующего острого абсцесса или появляется вследствие заражения грибковыми инфекциями, актиномикозами, туберкулезом, сифилисом.
Факторы риска
Такие факторы сами по себе не приводят к появлению абсцесса, но косвенно повышают риск его развития в случае инфекции. К ним относят:
- Ослабление местного и/или системного иммунитета;
- Плохое опорожнение груди (отказ от грудного кормления при мастите, недостаточное сцеживание излишнего молока и т.д.);
- Закрытие просвета млечных протоков полипами или опухолями, слущенным эпителием, рубцовой тканью;
- Диабет. При нем нарушается микроциркуляция крови в тканях железы, что затрудняет устранение возбудителя иммунной системой. К тому же, при диабете отклоняется от нормального состав молока, которое в норме препятствует развитию бактерий.
- Курение;
- Пирсинг. Наличие инородных тел в молочной железе создает дополнительные входные ворота для инфекции.
Локализация
По расположению в молочной железе выделяют следующие типы абсцессов:
- Субареолярный – возникает под соском и окружающим его пигментированным кружком (ареолой). Этот вариант заболевания наиболее распространен среди женщин, кормящих грудью и характеризуется относительно легким течением.
- Интрамаммарный – располагается в толще железистой ткани молочной железы.
- Ретромаммарный – при нем скопление гноя расположено на границе между жировой клетчаткой молочной железы и лежащими под ней поверхностными мышцами груди. Это наиболее редкая, но и самая опасная разновидность.
Симптомы
Абсцесс характеризуется острым началом, температура тела повышается до 37-39 градусов. Грудь болит и стремительно отекает, появляется припухлость, гиперемия. Вокруг места образования гнойника ткань на ощупь горячая, более твердая, чем в других участках. При надавливании боль значительно усиливается. Из соска может выделяться воспалительный выпот, иногда со сгустками крови.
Следует учитывать, что эти симптомы не гарантируют наличия абсцесса как такового. Они характерны и для других инфекционно-воспалительных заболеваний молочной железы. Для уточнения диагноза необходимо дальнейшее наблюдение и профессиональная диагностика.
На подозрение об образовании абсцесса должно навести усугубление симптомов основного заболевания. Так, при мастите боль, жар и припухлость проходят за 3-4 дня. Если этого не произошло, или же самочувствие только ухудшилось, то это может свидетельствовать об образовании заполненной гноем полости. Более конкретные проявления зависят от ее локализации:
- Субареолярные абсцессы сопровождаются значительным визуальным увеличением соска и околососкового кружка вследствие отека. Под ареолой нащупывается твердое болезненное образование.
- Признаки интрамаммарного абсцесса зависят от глубины его залегания. Если он расположен поверхностно, то вокруг места его образования наблюдается участок гиперемии и уплотнения, ограниченный нечеткой демаркационной зоной, в нем чувствуется жар и боль. Глубокий абсцесс внешне обнаружить не удается, о его присутствии можно судить лишь по косвенным признакам.
- Ретромаммарный абсцесс проявляется особыми симптомами. Молочная железа приобретает форму полушара, как бы приподнимается, становится направленной вперед и вверх. Над верхним ее краем при пальпации выделяется флюктуирующая (подвижная) припухлость – это скопление гноя, вытесненное вверх под тяжестью отекшей железы.
Диагностика
Самым базовым и повсеместно доступным методом диагностики является рентгенография молочной железы. При использовании этого метода хорошо визуализируются форма и размеры абсцесса, его приблизительное местоположение. На рентгенограмме он выглядит как кольцевидное образование с просветлением посередине. Этот признак отличает его от плотных образований (фибромы, аденомы, злокачественные опухоли).
Достоинством рентгенографии является высокое разрешение, которое позволяет увидеть даже мелкие абсцессы. Недостатком метода является лучевая нагрузка на организм и невозможность передачи подробной пространственной картины на рентгеновском снимке.
«Золотым стандартом» в диагностике абсцесса молочной железы является УЗИ (сонография). С его помощью можно установить точное расположение, размеры, форму, глубину залегания и число гнойных полостей, наличие сообщений с млечными ходами, подкожно-жировой клетчаткой и друг с другом. Возможно установить даже стадию развития абсцесса и наличие у него капсулы.
На сонограмме абсцесс выглядит как темное пятно с четкими или размытыми контурами, снизу которого определяется емная «дорожка». Четкость контура свидетельствует об инкапсуляции, которая обнаруживается на поздних стадиях. Признак «дорожки» свидетельствует о наличии жидкого гноя.
Недостатком УЗИ является ограниченное разрешение изображения, не позволяющее визуализировать мелкие образования.
Еще одним потенциально применимым методом диагностики является компьютерная томография (КТ). Ее назначают в том случае, если рентгенограмма и УЗИ не дали удовлетворительных результатов. При КТ производится серия послойных снимков-срезов, из которые можно сопоставить в трехмерное изображение.
Технологически этот метод является идеальным для диагностики абсцессов, поскольку дает подробнейшую информацию о всех возможных характеристиках патологически измененной ткани. Огромное разрешение позволяет обнаружить даже микроабсцессы размером до 0,4 мм.
Особенную ценность этот метод имеет для диагностирования ретромаммарных абсцессов как единственный достоверный: при рентгенографии пространство, расположенное за железой не помещается на снимке, а ультразвуковой пучок при УЗИ не проникает на глубину, необходимую для визуализации гнойной полости.
Высокая цена исследования и большая доза облучения, получаемая пациентом, ограничивают применение КТ. В большинстве случаев можно ограничиться более простыми методами, поэтому КТ назначается лишь по специальным показаниям.
Возможные осложнения
Специфика осложнений зависит от темпа развития абсцесса.
Бурно протекающие, острые формы имеют тенденцию к распространению. Объем гноя в полости абсцесса растет, сам гнойник увеличивается в размере и наконец прорывается в окружающие ткани. Далее возможны несколько вариантов прогрессирования болезни:
- Если абсцесс был расположен близко к поверхности кожи, то вероятна фистулизация (образование свищевого хода) с истеканием гноя наружу.
- Образование флегмоны – разлитого гнойного воспаления, которое блуждает в подкожно-жировой клетчатке и часто распространяется на соседние области (переднюю брюшную стенку, подключичную область), попутно наращивая объем гнойно-некротических масс. В итоге воспаление превращается из локального в обширное.
- Прорыв абсцесса в молочные протоки. При этом осложнении гной поступает в канальцы железы и зачастую наблюдается истечение гнойного содержимого из соска. Длительное нахождение гноя в млечных ходах приводит к деструкции их стенок и метаплазии (перерождению) их эпителия. Метаплазия подготавливает почву для злокачественных заболеваний.
- Смертельно опасное осложнение — проникновение гноеродных бактерий в кровь и лимфу с развитием сепсиса. Путешествуя по сосудистому руслу, инфекция распространяется ко многим органам и тканям, вызывает сильнейшую лихорадку.
Хронические абсцессы редко прорываются в окружающие ткани, поскольку ограничены капсулой. Они провоцируют повышенное образование соединительной ткани вокруг своей капсулы, тем самым приводя к склерозу железистых элементов. Это приводит к уплотнению железы и снижению ее функции.
При своевременном применении адекватного лечения риск развития осложнений стремится к нулю.
Лечение
Основа лечения — хирургическое вмешательство по принципу «вскрытие и дренирование». Сначала хирург планирует, где будут нанесены разрезы, основываясь на данных осмотра, наблюдения, пальпации, рентгенограммы, УЗИ или КТ. Разрезы производятся радиально по направлению от ареолы соска к основанию молочной железы. Иногда их делают под нижним ее краем, в складке. Такие разрезы наименее травматичны, оставляют малые рубцы и обладают хорошей косметичностью. После этого врач вскрывает все обнаруженные гнойные полости, удаляет гной и проводит осмотр раны на наличие других гнойников. Перед завершением операции вставляется дренаж, а рана ушивается лишь частично.
Дренаж стоит 3-4 дня. В это время по нему могут истекать не только гной, но и молоко — это абсолютно нормально и даже имеет свои положительные стороны — молоко содержит иммуноглобулины, предупреждающие размножение бактерий в ране.
Значительно меньшим по инвазивностии методом является аспирация, т.е. эвакуация гноя из полости с помощью шприца. Этот вид лечения применим лишь для единичных малых абсцессов и в целом менее надежен, чем разрез и дренирование, но в отличие от последнего вообще не оставляет рубцов.
Параллельно с хирургическим лечением назначается консервативная терапия, которая носит поддерживающий характер. Для уменьшения боли, воспаления, отека и покраснения используют нестероидные противовоспалительные препараты (наймесулид, диклофенак, индометацин и другие). При необходимости допустимо применение антибиотиков, активных в отношении стрептококков, стафилококков и анаэробной флоры.
Профилактика
Профилактика сводится к предотвращению и своевременному устранению основного заболевания, вызывающего абсцесс (мастит, галактофорит, лимфаденит). Необходимо следить за гигиеной сосков, при появлении трещин смазывать их заживляющими кремами на основе декспантенола. При мастите следует не отказываться от кормления грудью или искусственно опорожнять грудь. Все раны и повреждения кожи вокруг молочной железы следует дезинфицировать.
Также следует устранить факторы риска — укреплять иммунитет, отказаться от курения, проводить терапию сахарного диабета, не делать пирсинг в области груди.
Прогноз
При своевременном операционном вмешательстве прогноз благоприятный — дренированные абсцессы замещаются рубцом, патогенные бактерии покидают железистую ткань. Если у абсцесса имелась капсула, то она может пропитываться солями кальция (кальцификация). Функция молочной железы при этом полностью сохраняется и никаких негативных последствий не наблюдается.
Источник



