Болит поясница в состоянии покоя

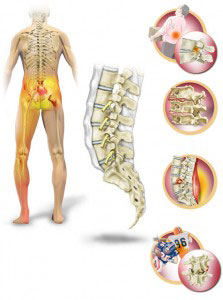
Боль в пояснице нередко называют такими терминами как люмбаго или люмбалгия. Люмбаго или «прострелом» называют приступ острой боли в пояснице, которая, как правило, связана с переохлаждением и нагрузкой. Люмбаго встречается у множества людей и часто является причиной временной нетрудоспособности. Нередко причиной люмбаго могут быть спортивные травмы или растяжения, но иногда фактор, провоцирующий появления болей, остается неизвестным. Для люмбаго характерна боль без иррадиации в ноги. Боль в пояснице (люмбаго) может появиться остро и постепенно прогрессировать в течение дня. Нередко возникает скованность по утрам и постепенно скованность переходит в болевой синдром. Возможно также искривление позвоночника (антальгический сколиоз) в результате мышечного спазма. Боль сама может быть обусловлена мышечным спазмом, который в свою очередь связан с другими причинами. Это может быть избыточная нагрузка или растяжение связок, спортивные травмы, грыжа межпозвонкового диска, спондилоартроз (спондилез), заболевания почек (инфекции или камни почек). Иногда пациент точно определяет причинно-следственную связь появления недомагания с нагрузкой, переохлаждением, но нередко боль появляется без явных на то причин. Подчас боль в пояснице может появиться даже после чихания, наклоне туловища или при надевании обуви. Этому могут способствовать деформирующие заболевания позвоночника, такие как сколиоз.
В отличие от люмбаго термином люмбалгия обозначают боль не острую, а подострую или хроническую. Как правило, боль при люмбалгии появляется постепенно в течение нескольких дней. Боль может возникать и в утренние часы и по мере двигательной активности может уменьшаться. Для люмбалгии характерно усиление боли при длительных статических нагрузках (сидения, неудобного положения тела). Также для люмбалгии характерно, что боль уменьшается в положении лежа в определенной позе. Пациенты при люмбалгии испытывают затруднения при выполнении обычных действий, таких как умывание или надевание обуви из-за спазма мышц. Из-за недуга происходит уменьшение объема движений туловища (наклоны вперед или в меньшей степени наклоны в сторону или разгибание). Пациенту из-за болевого синдрома приходится часто менять положение, когда необходимо сидеть или стоять. В отличие от люмбаго мышечный спазм менее выражен и, как правило, не охватывает всю поясницу, и нередко имеются признаки превалирования спазма на одной стороне.
Причины боли в пояснице
Боль в спине является симптомом. Наиболее частыми причинами боли в пояснице являются заболевания (травмы) мышц, костей, межпозвонковых дисков. Иногда боли в пояснице могут быть обусловлены заболеваниями органов брюшной полости, малого таза и грудной клетки. Такие боли называются отраженными. Заболевания брюшной полости (например, аппендицит), аневризма аорты, заболевания почек (мочекаменная болезнь, почечная инфекция, инфекции мочевого пузыря), инфекции органов малого таза, яичников – все эти заболевания могут проявляться болями в пояснице. Даже нормально протекающая беременность может приводить к появлению боли в пояснице в связи с растяжением связок в области таза, спазма мышц вследствие нагрузки,раздражения нервов.
Чаще всего боль в пояснице связана со следующими заболеваниями:
- Компрессия нервного корешка, что вызывает симптомы радикулита и чаще всего обусловлено грыжей диска. Как правило, при компрессии нервного корешка боль носит острый характер, имеет иррадиацию и нарушения чувствительности в зоне иннервации нервного корешка. Грыжа межпозвоночного диска возникает в основном в результате дегенерации диска. Происходит выпирание студенистой части диска из центральной полости и давление на нервные корешки. Дегенеративные процессы в межпозвонковых дисках начинаются в возрасте 30 лет и старше. Но само наличие грыжи далеко не всегда приводит к воздействию на нервные структуры.
- Спондилез – дегенеративные изменения происходят в самих позвонках, возникают костные разрастания (остеофиты), которые могут воздействовать на близлежащие нервы, что приводит к появлению болей.
- Стеноз спинномозгового канала может возникать вследствие дегенеративных изменений в позвоночнике (спондилеза и остеохондроза). Пациент с наличием спинального стеноза в поясничной области может испытывать боли в пояснице с иррадиацией в обе ноги. Боли в пояснице могут появиться в результате стояния или ходьбы.
- Синдром конского хвоста. Это состояние требующее экстренной медицинской помощи. Возникает синдром конского хвоста в результате компрессии элементов конского хвоста (терминальной части спинного мозга). Пациент при синдроме конского хвоста может испытывать боль и нарушение функции кишечника и мочевого пузыря (недержание и атония мочевого пузыря). При этом синдроме требуется экстренная хирургическая операция.
- Болевые синдромы, такие как миофасциальный болевой синдром или фибромиалгия. Миофасциальный болевой синдром характеризуется болью и болезненностью в определенных точках (триггерных точках), снижение объема движения мышц в болезненных областях. Болевой синдром уменьшается при расслаблении мышц,расположенных в болевых зонах. При фибромиалгии боли, и болезненность распространены по всему телу. Для фибромиалгии не характерны уплотнение и боли в мышцах.
- Костные инфекции (остеомиелит) позвоночника крайне редко являются причиной заболевания.
- Неинфекционные воспалительные заболевания позвоночника (анкилозирующий спондилит) могут вызывать скованность и боль в позвоночнике (в том числе и самой поясницы), которые особенно усиливаются по утрам.
- Опухоли, чаще всего метастазы рака могут быть источником дискомфорта в пояснице.
- Воспаление нервов и соответственно болевые проявления (в грудной клетке или в области поясницы) могут быть обусловлены поражением самих нервов (например, при опоясывающем лишае)
- Учитывая разнообразие причин симптомов таких, как острая или подострая боль поясницы, очень важно полноценное обследование пациента и выполнение всех необходимых диагностических процедур.
Симптомы
Боль в пояснично-крестцовой области является основным симптомом люмбаго, люмбалгии, люмбоишалгии.
- Боль может иррадиировать вниз по передней, боковой или задней части ноги (люмбоишалгия), или она может локализоваться только в области поясницы (люмбаго, люмбалгия).
- Ощущение, что болит поясница, может усиливаться после нагрузки.
- Иногда боль может усиливаться ночью или при длительном сидении, например, во время длительной поездки на автомобиле.
- Возможно, наличие онемения и слабости в той части ноги, которая находится в зоне иннервации компримированного нерва.
Для своевременной диагностики и лечения особого внимания заслуживает ряд критериев (симптомов):
- Наличие в недавнем прошлом травм, таких как падение с высоты, дорожно-транспортное происшествие или подобные инциденты.
- Наличие незначительных травм у пациентов в возрасте старше 50 лет (например, падение с небольшой высоты в результате скольжения и приземления на ягодицы).
- Наличие в истории длительного приема стероидов (например, это пациенты с бронхиальной астмой или ревматологическими заболеваниями).
- Любой пациент с наличием остеопороза (в основном это женщины пожилого возраста).
- Любой пациент старше 70 лет: в таком возрасте высок риск заболеваемости раком, инфекций и заболеваний органов брюшной полости, что может быть причиной болей в пояснице.
- Наличие в анамнезе онкологии
- Наличие инфекционных заболеваний в недавнем прошлом
- Температура свыше 100F (37.7 С)
- Прием наркотиков: употребление наркотиков увеличивает риск инфекционных заболеваний.
- Боли в пояснице усиливаются в покое: как правило, такой характер болей связан с онкологией или инфекциями, также такие боли могут быть при анкилозирующем спондилите (болезни Бехтерева).
- Значительная потеря веса (без явных причин).
- Наличие любого острого нарушения функции нерва является сигналом для срочного обращения к врачу. Например, это нарушение ходьбы, нарушения функций стопы, как правило, являются симптомами острого повреждения нерва или компрессии. При определенных обстоятельствах такая симптоматика может требовать экстренной нейрохирургической операции.
- Нарушение функции кишечника или мочевого пузыря (как недержание, так и задержка мочи) может быть признаком неотложных состояний, требующих экстренной помощи.
- Отсутствие эффекта от рекомендованного лечения или усиление болей также может требовать обращения за медицинской помощью.
Наличие любого из вышеуказанных факторов (симптомов) являются сигналом для обращения за медицинской помощью в течение 24 часов.
Диагностика
История болезни имеет большое значение для постановки точного диагноза, так как причиной болей в пояснице могут быть различные состояния. Имеет значение время появления боли, связь с физическими нагрузками, наличие других симптомов, таких как кашель, подъем температуры нарушения функции мочевого пузыря или кишечника, наличие судорог и т.д. Проводится физикальное обследование: выявления болевых точек, наличие мышечного спазма, проводится изучение неврологического статуса. Если есть подозрения на заболевания органов брюшной полости или органов малого таза, то проводится обследование (УЗИ органов брюшной полости, УЗИ органов малого и таза, анализы крови мочи).
Если соматический генез болей в пояснице исключен, то тогда могут быть назначены такие инструментальные методы исследования, как рентгенография, КТ или МРТ.
Рентгенография является начальным методом обследования и позволяет определить наличие изменений в костных тканях и косвенные признаки изменений в межпозвонковых дисках.
КТ позволяет визуализировать наличие различных изменений, как в костной ткани, так и в мягких камнях (особенно с контрастированием).
МРТ наиболее информативный метод исследования, позволяющий диагностировать морфологические изменения в различных тканях.
Денситометрия необходима в тех случаях, когда есть подозрения на остеопороз (как правило, у женщин старше 50 лет)
ЭМГ (ЭНМГ) применяется для определения нарушения проводимости по нервным волокнам.
Лабораторные исследования назначаются (анализы крови, мочи, биохимия крови) в основном для исключения воспалительных процессов в организме.
Лечение боли
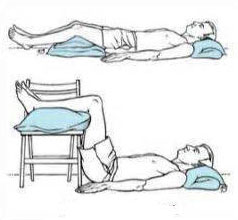 После установления диагноза и подтверждения вертебрального генеза при люмбаго и люмбалгии назначается определенное лечение боли в пояснице.
После установления диагноза и подтверждения вертебрального генеза при люмбаго и люмбалгии назначается определенное лечение боли в пояснице.
При острой боли необходим покой в течение 1-2 дней. Постельный режим позволяет уменьшить нагрузку на мышцы и снизить мышечный спазм. В большинстве случаев, когда болевой синдром обусловлен мышечным спазмом, болевой синдром уменьшается в течение нескольких дней без применения лекарств, только за счет покоя.
Медикаментозное лечение. При болевом синдроме применяются препараты группы НПВС (мовалис ибупрофен вольтарен). Ингибиторы ЦОГ-2, такие как целекоксиб (Celebrex), имеют меньше побочных действий, но длительный прием этих препаратов имеет тоже определенные риски. Учитывая наличие у всех препаратов этой группы массы побочных эффектов, прием препаратов этой группы должен быть непродолжительным и под обязательным контролем врача.
Для снятия спазма могут применяться миорелаксанты (мидокалм, сирдалуд, баклофен). Но применение этих препаратов эффективно только при наличии спазма.
Стероиды могут применяться для лечения болевого синдрома, особенно когда есть признаки воспаления седалищного нерва. Но в связи с наличием выраженных побочных действий применение стероидов должно быть избирательным и непродолжительным по времени.
Мануальная терапия. Этот метод может быть очень эффективным при наличии мышечных блоков или подвывихов фасеточных суставов. Мобилизация двигательных сегментов позволяет уменьшить как мышечный спазм, так и боль в пояснице.
Физиотерапия. Существует много современных физиотерапевтических процедур, которые позволяют, как уменьшить болевой синдром, так и уменьшить воспалительные явления, улучшить микроциркуляцию (например, электрофорез, криотерапия, лазеротерапия и т.д.).
ЛФК. При острых болях в пояснице упражнения делать не рекомендуются. Подключение ЛФК возможно после уменьшения болевого синдрома. При наличии хронической боли физические упражнения могут быть очень эффективны так,как позволяют укрепить мышечный корсет и улучшить биомеханику позвоночника. Упражнения необходимо подбирать только с врачом ЛФК, так как нередко самостоятельные занятия могут привести к усилению болевых проявлений. Систематические занятия ЛФК, особенно при наличии дегенеративных изменениях в позвоночнике (остеохондроз, спондилез), позволяют сохранить функциональность позвоночника и значительно уменьшить риск болевых синдромов.
Источник
О чем говорят боли в пояснице в состоянии покоя?
Признаком какого заболевания могут оказаться ноющие боли в низу спины справа только в состоянии покоя, особенно под утро?
Боли в пояснично-крестцовом отделе позвоночника или крестцово-подвздошных сочленениях ночью или под утро связаны, чаще всего, с застойными явлениями в связках позвоночника, наличии воспалительного процесса или подвывиха в крестцово-подвздошном сочленении, а также нельзя исключать онкопатологию, для которой характерны боли в ночное время. Поэтому Вам необходимо проконсультироваться у невропатолога или ортопеда, сделать МРТ пояснично-крестцового отдела позвоночника и/или крестцово-подвздошных сочленений, пройти осмотр гинеколога.
С уважением: Зинчук Татьяна Владимировна
Не нашли решение проблемы? Задайте свой вопрос сейчас:
Также советуем почитать:
На ваши вопросы отвечают
Зинчук Игорь Григорьевич
заведующий медицинским центром доктора Зинчука
Зинчук Татьяна Владимировна
Вопросы посетителей сайта

Описание и лечение синдрома поражения дорсальной части спинного мозга (заднего спинального синдрома)

Что за положение гидроксиапатитная артропатия?

Классификация, проявления и терапия гемангиомы спинного мозга

Причины развития недискогенной компрессии корешка

Как научиться меньше есть?
— Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Почему болит спина и поясница при наклоне
Боль в пояснице имеет разную природу, потому иногда даже специалисту бывает трудно понять, почему она возникает.

В некоторых случаях боли в спине при наклоне проявляют характерные особенности, помогающие определить ее причины. Врачи, принимая пациентов, расспрашивают в первую очередь о таких фактах:
- Где именно болит: сверху, снизу, с правой стороны или с левой .
- Какая боль: тянущая, умеренная, острая. стреляющая, постоянная, приступообразная.
- Боль проявляется только при совершении движении или в состоянии покоя.
- Какие движения провоцируют появление боли: ходьба, вставание, повороты, наклоны.
Если боли в спине появляются, когда человек наклоняется вперед или назад, то речь чаще всего идет о пояснично-крестцовом радикулите .
Он возникает из-за острого миофасциального синдрома (напряжения мышц). Болевые симптомы в этом случае наблюдаются вверху поясницы и в нижней части спины.
Спинная боль, возникающая в результате наклонов
Наиболее часто боль провоцирует корешковый синдром — нерв, который воспаляется, защемляется или смещается. К этому приводят деформации позвоночника, но такое случается крайне редко. Причины следующие:
- грыжа дорзальная;
- спондилолистез, приводящий к смещению одного или нескольких позвонков;
- подвывих сустава, наклоняющий оси позвонков;
- спондилит и выступающие за края позвонков остеофиты;
- травмы со смещениями и оскольчатые переломы;
- опухоль начинает прорастать в нерв;
- стеноз межпозвоночных каналов.
Если такой синдром себя проявляет, наклоны вниз и вперед становятся практически невозможными, ведь даже незначительные движения вызывают острейшую боль.
Как определить корешковый синдром
Как понять, что при появлении боли при наклонах головы вниз или вперед, проявляет себя раздраженный нерв? Стоит обратить особое внимание, если болит поясница:
- Вы не можете безболезненно коснуться подбородком груди.
- Занимаете вместо горизонтального положения вертикальное.
- При значительных напряжениях пресса.
- При попытках прощупать позвоночный столб.
- Если поднимаете вытянутую ногу в лежачем положении вверх.
- Боли донимают не только в области позвоночника, но и отдают по всей спине, включая конечности.
Даже если нерв раздражен, это не значит, что боли при наклонах головы вправо и назад возникают только по этой причине.
Сам по себе корешковый синдром — явление непродолжительное, за пару дней отпускает. Но боли никуда не деваются и могут обрести хроническую форму, если не уделять им должного внимания и постоянно откладывать визит к специалистам.
Ведь нервное раздражение в мышцах вызывает ответные рефлекторные реакции — такова суть миофасциального синдрома.
Миофасциальный болевой синдром
К развитию МФБС приводят разные заболевания и факторы, условно разделяемые на вторичные и первичные.
При первичном МФБС проявляются патологические состояния, связанные с позвоночником, нервами и мышечно-связочным аппаратом. К ним относятся:

- Остеохондроз. В зависимости от зоны проявления различают шейный и пояснично-крестцовый остеохондроз. Боль возникает, только когда наклоняешься, и носит приступообразный характер.
- Спондилоартроз. Сначала боли появляются по утрам, когда человек долго не меняет положение тела или присутствуют большие нагрузки на поясницу. Легкая разминка убирает болевые ощущения. Если лечебная физкультура перестает помогать, это означает, что начался процесс деформации в суставах.
- Болезнь Бехтерева. Главный ее признак — очень сильные боли. Болит нижняя часть спины, главным образом в ночное время. Потом становится почти невозможно согнуться и разогнуться. Позже поражаются все хрящи в суставах и связках, могут сращиваться позвонки. Пояснично-крестцовый отдел становится почти неподвижным. Наклоны туловища болезненны.
- Миозиты (воспаления мышц). Иногда бывают следствием врожденных аномалий. Но чаще всего возникают из-за физических перенапряжений, простудных заболеваний и инфекций. Проявляется острая боль, поэтому больного лучше обеспечить полным покоем.
- Остеопороз. Эта болезнь — отражение нарушений во внутреннем обмене. Костные ткани позвонков начинают разрушаться из-за малого количества кальция в организме. Деформации может поддаваться весь скелет, включая конечности.
- Травмы или смещения. Опасность падения на спину, травмы, полученные в результате родов женщинами. — это главная причина развития боли у представительниц прекрасной половины человечества. Не менее опасны подвывихи — их можно получить даже при резких поворотах туловища.
- Нарушенная стабильность позвоночника. Речь идет о сколиозе, кифозе и лордозе .
- Слабые мышцы и связки. Слабость мышц может привести к образованию горба в местах наклонов позвоночника. Раздражаются спинномозговые нервы, возникает боль в спине при наклонах. Этот недостаток исправляется легко: необходимо работать над укреплением мышц и связок.
На развитие вторичного МФБС в области поясницы влияют причины, которые не зависят от состояния позвоночника.
Такими причинами могут быть онкозаболевания, почечнокаменная болезнь, инфекции органов таза и даже расстройства психоневрологического характера.
Лечение болей в спине нельзя проводить самостоятельно. Единых для всех рекомендаций нет. Курс лечения может назначаться только специалистом после проведения тщательной диагностики.
Понравилось? Тогда изучите и эти материалы:
Боли в пояснице
Возможные причины боли в пояснице
Боли в пояснице могут возникнуть, если вы:
- Проводите много времени за рулем автомобиля или компьютером
- Занимаетесь динамическим физическим трудом с резкой сменой положения тела (особенно если ваша специальность связана с тяжелой физической нагрузкой)
- Чрезмерно нагружаете себя в тренажерном зале или фитнес-клубе.
- Ведете преимущественно сидячий (офисные работники) или стоячий (продавцы, официанты, служащие уличной рекламы, хирурги) образ жизни
- Увлекаетесь дачными работами
- Страдаете избыточным весом
- Дополнительный риск для женщин
- Вы беременны или недавно рожали
- Достигли постменопаузы, располагающей к развитию остеопороза
Заболевания, при которых возникает боль в пояснице
- Остеохондроз позвоночника
- Доброкачественные и злокачественные заболевания тазовых органов. (заболевания предстательной железы, в том числе — хронический простатит. Наличие некоторых заболеваний в области таза, например, — опухолей).
- Грыжи межпозвоночных дисков
- Боли в спине, появляющиеся после длительной ходьбы, указывают на возможность стеноза позвоночного канала. Заболевание проявляется синдромом спинальной (псевдоперемежающейся) хромоты. Пациент предъявляет жалобы на боли и судороги в пояснице и ягодицах, появляющиеся при ходьбе. Боль успокаивается в положении сидя или лежа, однако вновь усиливается при возобновлении физической нагрузки.
- Ревматическая полимиалгия — это синдром, развивающийся у пожилых пациентов, начинающийся, как правило, с постепенно усиливающихся болей и скованности в проксимальных отделах верхних конечностей, ревматическая полимиалгия может также проявляться болями в проксимальных отделах нижних конечностей и пояснице.
1. Остеохондроз (дорсопатия) – наиболее частый источник боли в нижней части спины. При обследовании обнаруживают деге неративные заболевания позвоночника – остеоартрит, остеоартроз, остеопороз. Уменьшается высота межпозвонковых дисков, что приводит к нарушениям механического баланса между структурами позвоночного столба – отсюда и постоянная, вполне терпимая, но периодически усиливающаяся боль в пояснице.
2. Мышечный спазм. При выполнении непривычной для вас интенсивной и избыточной физической нагрузки возникла острая боль в пояснице? Предрасполагающий фактор – длительное статическое неправильное положение тела (за компьютером, на корточках, согнувшись пополам во время дачных работ). В результате развивается мышечный спазм, ограничивающий подвижность определенного отдела позвоночника. Зажатые мышцы становятся источником страдания, запускающим порочный круг “боль в пояснице – мышечный спазм – боль”. Такое состояние может сохраняться длительное время и причиняет немало неприятных минут. Внимание! При постоянной боли в пояснице, особенно если она начинает быстро и остро, обратитесь к врачу, чтобы выявить вызвавшие её заболевания и разработать современное и правильное лечение.
3. Грыжа межпозвонкового диска, сдавливающая корешки спинного мозга, особенно часто встречается у мужчин старше 40 лет. Первый симптом неблагополучия – люмбалгия в сочетании с рядом дополнительных признаков: болью по ходу корешка от ягодицы до стопы при кашле, чихании и смехе, трудностями при наклонах и разгибании позвоночника в поясничном отделе (особенно наглядно это проявляется при надевании носков и обуви), усилением неприятных ощущений при поднятии прямой ноги лежа на спине. Эту боль в пояснице часто называют устаревшим термином “радикулит” или просторечным словом “прострел”. Боль усиливается в вертикальном положении и утихает в горизонтальном.
4. Нестабильность позвоночника – типичная проблема женщин среднего возраста. Проявляется болью в спине, усиливающейся при длительной физической нагрузке и стоянии. При этом возникает ощущение усталости и желание прилечь. Заболевание обусловлено поражением диска или межпозвоночного сустава и часто протекает на фоне умеренного ожирения. Таким больным тяжело не согнуться, а разогнуться, делать “лишние” движения.
5. Узкий позвоночный канал. Самый частый симптом – боль в покое в сочетании с болью при ходьбе. Она распространяется по ходу корешка от ягодицы до стопы, при этом больно всегда, даже лежа или сидя, вплоть до того, что сидеть на “больной” ягодице невозможно. Синдром узкого позвоночного канала – следствие дегенеративных изменений, разрастания костных и суставных структур позвоночника, что приводит к ущемлению корешков спинномозговых нервов. Ваши действия. Какова бы ни была причина боли в пояснице, определить ее самому невозможно. Если спина не дает покоя ни днем, ни ночью, лучше своевременно обратиться к специалисту, который подскажет тактику лечения.
Источники: https://vashaspina.ru/o-chem-govoryat-boli-v-poyasnice-v-sostoyanii-pokoya/, https://osteohondrosy.net/pochemu-bolit-spina-i-poyasnica-pri-naklone.html, https://sovetov-more.ru/Simptomy/46.html
Комментариев пока нет!
Источник


