Болит поясница тяжело нагибаться

По статистике, примерно 80% жителей планеты хотя бы раз в жизни ощущали острую, пронизывающую все тело боль в пояснице. Этот симптом в медицине называют люмбаго. Приступ может длится от нескольких минут до нескольких недель. Болевой синдром иногда сопровождается ограничением подвижности, онемением нижней части тела и другими тревожными симптомами.
Резкая боль в пояснице может возникать вследствие заболеваний позвоночника или других органов, травм и т. д. Чтобы избавиться от дискомфорта, нужно посетить врача, который поможет выявить его причину и составит план лечения. Кроме того, пациент должен знать, как помочь себе и ослабить болевой синдром, если приступ застал внезапно.
Причины резкой боли
Медики разделяют боль в пояснице на первичную и вторичную. Первая категория возникает из-за проблем с позвоночником, а вторую провоцируют заболевания других органов, опухоли, травмы и т. д.
Если вас интересует, почему появляется сильная боль в пояснице, то ознакомьтесь со списком распространенных ее причин, который будет представлен ниже.
Причины первичной боли внизу спины, которая связана с дегенеративными изменениями позвоночного столба:
- Растяжение связок, мышц. Внезапная боль возникает после резких движений, поднятия тяжелых предметов или при занятиях спортом. Тогда происходит чрезмерное растяжение связок, надрыв мышечных волокон.
- Травмы области поясницы. Болеть спина может после сильного удара по пояснице, падения, частых, но слабых микротравм, силовых занятий спортом и т. д.
- Остеохондроз поясничного сегмента. При заболевании разрушаются хрящевые прокладки межу дисками. По мере развития болезни болевой синдром усиливается, дискомфорт может распространятся на нижние конечности. При отсутствии лечения остеохондроз провоцирует образование протрузий, межпозвонковых грыж.
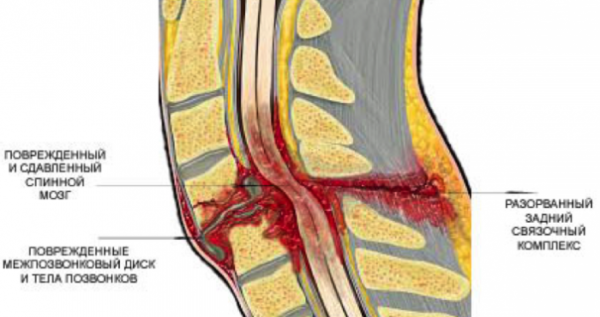
- Грыжа диска. Это патология, при которой пульпозное ядро диска между позвонками смещается, разрывается фиброзное кольцо. Резкие боли появляются, когда выпячивание сжимает нервные пучки или спинной мозг.
- Компрессионные переломы (травма позвонков, которые сдавливаются). Обычно возникает во время прыжка или при минимальном травматическом воздействии при остеопорозе. Тогда позвоночник повреждается, возникает пульсирующая боль в пояснице, которая распространяется на ноги.
- Субхондральный склероз. При заболевании деформируется пластинка между позвонком и его диском, тогда повышается риск образования наростов. Это может стать причиной болевого синдрома.
- Спондилез. Патология характеризуется смещением позвонков, образованием костных наростов (остеофиты).
- Спондилоартроз. Поражаются межпозвонковые диски, а также фасеточные суставы позвоночника. Болезненность появляется на поздних стадиях.
- Болезнь Форестье. Патология характеризуется избыточным образованием костной ткани, окостенением связочного аппарата, образованием остеофитов.
- Сужение позвоночного канала. При сжатии нервных пучков появляется боль, пульсация.
Как правило, структурные нарушения позвоночного столба провоцируют резкие боли в поясничном участке.
Вторичные боли не связаны с дегенеративными изменениями позвоночника, их провоцируют такие болезни:
- Инфекционные заболевания: остеомиелит позвоночного столба или тазовых костей, сифилис, параспинальный абсцесс (гнойное воспаление рядом с позвоночным каналом), киста копчика, воспаление междискового пространства, инфекции мочевыделительной системы (почечная колика, пиелонефрит) и т. д.
- Онкологические патологии: метастазы рака в позвоночнике, миелома (опухоль из плазматических клеток крови), лимфома позвоночника (опухоль из лимфоидной ткани) и т. д.
- Заболевания, связанные с нарушением обменных процессов: остеопороз (повышенная хрупкость костей вследствие дефицита кальция), остеомаляция (снижение минерализации костной ткани), гемохроматоз (нарушение обмена железа).
- Ревматические болезни: поражение суставов, связок поясничного отдела, воспаление суставной оболочки и т. д.
- Воспаление седалищного нерва.
- Искривление позвоночника, например, сколиоз или кифосколиоз, тоже могут вызвать болезненные ощущения внизу спины.
- Заболевания органов ЖКТ. Острые боли могут появиться при панкреатите с атипическим течением, холецистите, колите или непроходимости кишечника, злокачественных опухолях пищеварительных органов.
- Болезни органов малого таза: эндометриоз (разрастание внутреннего слоя матки), воспаление придатков, простатит и т. д.
В редких случаях болевой синдром на поясничном участке возникает при болезни Педжета (повышение резорбции (разрушения) костной ткани), фибромиалгии (мышечно-скелетная боль), боли, которые появляются вследствие психической травмы.
Справка. Чаще болезненность в пояснице наблюдается у женщин. Болевой синдром может возникать до и после родов это связано с гормональными изменениями, сжатием крестца головкой ребенка. Резкая, пульсирующая боль внизу живота, а также пояснице может указывать на угрозу выкидыша. Кроме того, дискомфорт на этом участке может появится перед месячными.
О причинах и методах устранения боли ноющего, тупого, жгучего характера можно узнать здесь.
Виды боли
Болевой синдром пояснично-крестцового отдела делят на 3 вида: острая, хроническая, перемежающаяся.

Часто резкая боль в пояснице появляется при растяжении мышц
Боль при разных патологиях имеет такие особенности:
- При растяжении мышц сильно болит поясница, появляется скованность, дискомфорт усиливается при движении, снижается, когда пациент отдыхает.
- При компрессионном переломе появляется дичайшая боль, так что пациент не может выпрямиться. Дискомфорт может появится слева и справа.
- Спондилез провоцирует сильные боли справа.
- Если у человека резко заболела поясница с правой стороны, то это может быть следствием спондилоартроза.
- Болевой синдром выше поясницы появляется внезапно при гнойном воспалении эпидурального пространства (пространство между твердой мозговой оболочкой и костями позвоночника). При воспалении грудного сегмента дискомфорт может распространятся на поясницу.
- При заболевании тазобедренного сочленения (коксоартроз) болезненность из поясницы с левой стороны распространяется в ягодицы и ногу.
- Межпозвонковая грыжа проявляется сильной болезненностью внизу спины, которая отдает в ноги, человек не может разогнутся. Дискомфорт усиливается при сидении или после сна. Иногда возникает покалывание, онемение в нижних конечностях.
Болевой синдром внизу спины при заболеваниях с хроническим течением проявляется такими особенностями:
- Спондилез сопровождается болью, которая усиливается при сгибании-разгибании спины, ослаблением мышц нижних конечностей, нарушением их чувствительности.
- При анкилозирующем спондилоартрите болевой синдром на участке пояснично-крестцового отдела появляется в состоянии покоя, усиливается ближе к утру, ослабляется при движениях.
- Онкологические образования в поясничном отделе вызывают сильнейшие боли при сжатии опухолью нервных корешков.
- При остеомиелите сначала появляется сильная болезненность на поврежденном участке, может повышаться температура. Когда заболевание приобретает хроническое течение, появляется ноющая боль.
Болевой синдром перемежающего типа появляется внезапно. Пациенты жалуются на колющую, простреливающую боль, которая может распространятся на всю спину.
Постановка диагноза
При боли в спине следует обратиться к ортопеду, также может понадобиться консультация ревматолога, невролога, вертебролога. Заболевшая поясница требует комплексной диагностики. Начинается она с анализа жалоб пациента, сбора анамнеза, визуального осмотра поясничного отдела.
Для выявления причин острого болевого синдрома применяют следующие исследования:
- Рентгенография помогает оценить состояние костной ткани и дисков между позвонками.
- КТ и МРТ позволяет исследовать позвоночник, диски между ними, окружающие ткани (мышцы, связки, нервы, сосуды, спинной мозг).
- Электронейромиография применяется для выявления патологий мышц, нервов.
- Сцинтиграфия костей скелета с применением контрастного вещества позволяет выявить структурные, а также функциональные изменения позвоночника.
- Денситометрия – метод сканирования минеральной плотности костей. Помогает определить остеопороз.
- Лабораторные исследования крови, мочи применяют для выявления воспалительных процессов.
При подозрении на заболевания органов малого таза или брюшного пространства назначают УЗИ.

Читайте также:
Как купировать приступ дома
Каждый человек должен знать, что делать, чтобы ослабить острую боль внизу спины, которая появилась внезапно. Для этого выполняйте следующие действия:
- Лягте на ровную жесткую поверхность, примите позу, в которой боль ослабляется, попытайтесь расслабиться.
- Через пару минут перевернитесь на спину, а ноги положите на возвышенность. Оставайтесь в таком положении, пока болевой синдром снизиться.
- Потом аккуратно перевернитесь на бок, встаньте на четвереньки, доберитесь до опоры, ухватитесь за нее, плавно выпрямите спину, но поднимайтесь за счет силы рук. Затем осторожно поднимитесь с колен, стараясь не двигать корпусом.
- Зафиксируйте нижнюю часть спины специальным корсетом, поясом или обычным платком.

При резком приступе боли в пояснице нужно лечь на жесткую ровную поверхность
Для купирования диких болей используйте НПВС, например, Ибупрофен, Диклофенак.
Во время сна лучше лечь в позу эмбриона, а между ногами зажать подушку. Если пациент привык спать на спине, то под колени нужно подложить валик, чтобы разгрузить поясницу.
После приступа избегайте физической активность на протяжении 2 дней. Это необходимо, чтобы устранить дискомфорт, и ослабить воспаление.
Лечение
Медикаментозное лечение
Во время приступа мышцы рефлекторно напрягаются, сжимая пораженный участок позвоночника. Поэтому терпеть болевой синдром не стоит, это вредно для поясницы. Купировать его можно следующими медикаментами:
- Препараты на основе витаминов группы В с обезболивающими компонентами (Новокаин, Лидокаин) в форме раствора для уколов. Лечение поясницы при прострелах проводят с применением Мильгаммы, Комбилипена, Нейробиона, Тригаммы и т. д. Они восстанавливают функциональность скелетных мышц, ЦНС, ускоряют обменные процессы, обладают легким болеутоляющим эффектом.
- НПВС в форме инъекций помогают, если очень сильно болит поясница. Через несколько минут после введения раствора ослабляется болевой синдром, воспаление, уменьшается отечность на пораженном участке. Для этой цели используют Диклофенак, Мелоксикам, Кетопрофен, Ксефокам, Артрозилен, Мовалис и т. д.
- НПВС в виде таблеток, капсул, драже принимается после курса уколов, чтобы закрепить результат. Лечение проводится с использованием Найз, Целебрекс, Аркоксиа, Тексамен, Ибупрофен, Нимесулид, Кеторол и т. д. Во время терапии применяют комбинированные средства, например, Нейродикловит, который содержит диклофенак, элементы группы В, а Некст – ибупрофен и парацетамол.
Осторожно. Не стоит применять НПВС дольше 5 дней, так как они повреждают слизистые оболочки органов ЖКТ, вызывая гастрит, язву. Чтобы снизить негативное влияние, их нужно сочетать с препаратами из группы ингибиторов протонной помпы: Омепразол, Пантопразол, Рабепразол и т. д. Однако решение о выборе комбинаций лекарственных средств принимает лечащий врач.
- Миорелаксанты помогают расслабить спазмированные мышцы вокруг позвоночника. Терапию проводят с применением Мидокалма, Сирдалуда, Толперизона, Баклофена.
- Наружные средства используют одновременно с уколами и таблетками. Применяются мази, содержащие пчелиный и змеиный яд: Капсикам, Финалгон, Апизартрон, Випросал. Гомеопатические средства с растительными компонентами и химическими соединениями улучшают обменные процессы, обладают анальгезирующим эффектом (Траумель, Цель Т). Мази с НПВС ослабляют болезненность, улучшают двигательную активность (Вольтарен, Ибупрофен, Долобене).
После купирования острых болей пациенту назначают хондропротекторы на основе глюкозамина, хондроитина, вытяжки из хрящей акулы, лекарственных растений. Они помогают восстановить структуру хрящевой, а также костной ткани. Часто применяются таблетки Артра, Терафлекс, Дона, Структум.
Физиотерапия
После исчезновения острого болевого синдрома врач может назначить физиотерапевтические процедуры:
- Электрофорез помогает быстро доставить лекарственные средства (НПВС, анальгетики, анестетики, хондропротекторы) к пораженному участку.
- УЗТ – воздействие на пораженный участок ультразвуковых колебаний. После полного курса (5 – 10 сеансов) усиливается кровообращение, метаболические процессы, расслабляются спазмированные мышцы.
- Лазерная терапия – лечение пораженного позвоночника лазерным поляризованным светом. Инфракрасное излучение ускоряет приток крови к позвонкам и хрящам, восстанавливает обменные процессы, ускоряет вывод вредных веществ, снижает воспаление.
- Магнитотерапия – влияние на поясничный отдел магнитного поля, которое нормализует кровоток.

Электрофорез быстро доставляет лекарственные вещества в пораженный участок
После курса лечения исчезает дискомфорт внизу спины, улучшается подвижность поясницы.
Справка. При острой боли в пояснице физиопроцедуры комбинируют с медикаментозным лечением. Во время реабилитации пациенту показано лечение грязями, минеральный ванны, иглоукалывание.
Массаж и мануальная терапия
Массировать поясничный сегмент нужно при остеохондрозе, миозите, артрозе, остеопорозе, неврите и т. д. Обычно массаж сочетают с ЛФК, физиотерапией, мануальными методиками. Процедуры помогают снять напряжение мышц, усилить кровоток на участке воздействия, нормализовать обмен веществ, улучшить нервную проводимость. Проводить массаж должен только квалифицированный специалист, ведь при неосторожных действиях можно ухудшить состояние больного.
Существует много техник массажа. Обычно во время сеанса применяются следующие приемы: поглаживание, похлопывание, пощипывание, растирание, вибрация, выжимание.
Важно. Массаж при болях в пояснице проводят на стадии ремиссии болезни. Курс состоит из 10 сеансов.
Тракция позвоночника без грузов не такая травматичная, как вытяжение на тракционных столах или с грузами. Эта процедура позволяет улучшить трофику тканей, улучшить состояние дисков между позвонками, уменьшить размер межпозвонковой грыжи.
Мануальная терапия эффективна при мышечных зажимах или неполном вывихе фасеточных сочленений. Врач, воздействуя руками на область поясницы, расслабляет напряженную мускулатуру, ослабляет болезненность.
Лечебная физкультура
При острой боли плавно встаньте на колени, медленно вытягивайте руки вперед и опускайтесь вниз. Если болезненность не усилилась, то задержитесь в таком положении, потом плавно тяните руки вперед, а ягодицы назад. После этого аккуратно поднимите корпус, медленно округлите спину, а потом выгните. При возможности повторите 3 – 5 раз.

Это упражнение поможет ослабить болезненность в пояснице
Если во время того, как вы пытаетесь растянуться, появляется болезненность, пульсация, то осторожно вытяните ногу с той стороны, где боль слабее. Плавно перевернитесь на бок, а потом на спину, ноги согните, нижнюю часть спины прижмите к полу.
Внимание. При очень сильной боли выполнять упражнения запрещено. Лучше приступить к тренировкам на стадии ремиссии.
После уменьшения болевого синдрома можно выполнять следующие упражнения:
- Лягте, ладонями упритесь в пол, ноги от бедра поворачивайте в стороны.
- Не меняйте позу, ступня левой ноги находится под правым коленом, правая рука на левом колене. Левую руку отведите в сторону, упритесь в пол. Правой рукой прижмите колено вправо к полу. Потом поменяйте положение конечностей и повторите в другую сторону.
- Медленно перевернитесь на правый бок, левой рукой возьмитесь за колено, подтяните его к груди, а потом отпустите, выпрямите ногу, затем опять прижмите. Перевернитесь и повторите упражнение.
- Перекатитесь на живот, локти положите на уровне плеч, ладошками упритесь в пол. Голени поднимайте, и раскачивайте ими в стороны.
- Лягте на бок, рукой поддерживайте голову, потом плавно поднимайте верхнюю ногу, как можно выше. Сначала двигайтесь медленно, постепенно ускоряясь.
Комплекс упражнений для каждого пациента составляет врач.
Самое важное
Причин, провоцирующих острую боль в пояснице очень много, но далеко не всегда они связаны с позвоночником. Поэтому не пытайтесь самостоятельно установить диагноз, особенно, если боль очень сильная или присутствуют неврологические нарушения (онемение нижней части тела, непроизвольное мочеиспускание, дефекация). При отсутствии грамотной терапии повышается риск осложнений, хронизации процесса, инвалидности. В большинстве случаев достаточно консервативного лечения (при своевременной диагностике), которое включает прием медикаментов, физиотерапию, массаж, мануальные методы, ЛФК. Операцию чаще назначают при межпозвонковой грыже, которая сопровождается неврологическими нарушениями.
Источник
Поясничный отдел позвоночника является наиболее уязвимым.
Это связано со слабым мышечным корсетом и высокой нагрузкой на поясницу. Рассмотрим подробнее, почему женщинам больно наклоняться, каковы причины развития боли в пояснице.
Причины боли: почему болит поясница при наклоне?
В большинстве случаев сильнейшие боли в пояснице возникают вследствие корешкового синдрома (защемления или воспаления нерва). При корешковом синдроме даже не амплитудные движения провоцируют появление дискомфортных ощущений. Причины могут быть следующими:
- прорастание доброкачественной или злокачественной опухоли в нерв;
- метаболические нарушения (например, остеопороз);
- травмы со смещением. Родовые травмы у женщин способны привести к разрывам связок поясничного отдела;
- заболевания инфекционного характера (например, туберкулез);
Часто у женщин болит поясница при наклоне во время беременности.
Это связано с сильной нагрузкой на позвоночный столб. Иногда менструация проявляется болями в пояснице.
Характер болей
Болезненные ощущения бывают 2 видов: постоянные и периодические. По характеру различают тянущую, стреляющую, ноющую, резкую боль. Характер боли напрямую связан с причиной, которая ее вызвала. Резкая боль в пояснице при наклоне вперед, как правило, связана с нарушениями опорно-двигательного аппарата, а стреляющая боль в пояснице при наклоне вперед – с заболеваниями внутренних органов. Рассмотрим более подробно причины, вызывающие болезненные ощущения и их характер.
Недуги, связанные с костно-мышечной тканью
Боли в пояснице во время наклона могут быть связаны с костно-мышечной тканью. Это связано с тем, что костно-мышечная система контролирует возможность человека осуществлять любые движения. Мышцы, хрящи, костный скелет отвечают за нормальную работу внутренних органов, защищает от повреждений с внешней стороны. Наиболее часто развивается болевой синдром на фоне следующих патологий позвоночника:
- остеохондроз поясничного отдела позвоночника. Это наиболее распространенное заболевание, связанное с дегенеративно-дистрофическим поражением позвоночного столба. С прогрессированием заболевания позвонки деформируются, что приводит к постоянным болевым ощущениям в пояснице. Во время наклона они значительно усиливаются.
- Поражение межпозвоночного диска (грыжи, протрузии). Вследствие остеохондроза и других дегенеративно-дистрофических поражений позвоночника, могут возникать грыжи и протрузии. Симптомы аналогичны с остеохондрозом – присутствует постоянный дискомфорт в пояснице, который усиливается во время наклона.
- Воспаление в мышцах (миозит). Данная болезнь часто локализируется в поясничном отделе позвоночного столба. Основной симптом миозита – ноющая боль в пояснице при наклоне. С прогрессированием заболевания эта болезненность усиливается, начинает носить жгучий характер.
- Остеопороз. Это заболевание характеризующееся уменьшением плотности костной ткани, что способно привести к негативным последствиям. Если при наклоне возникает болевой синдром – велика вероятность, что в области поясницы образовалась трещина. У женского пола болезнь развивается чаще, чем у мужского пола.
- Анкилозирующий спондилоартрит (болезнь Бехтерева). Данное заболевание постепенно поражает суставы, его возникновению способствует наследственная предрасположенность. Чаще всего болезненность возникает с утра и носит ноющий характер, но во время наклона становится острой. Как правило, после зарядки болезненность проходит.
- Радикулит. Эта болезнь характеризуется поражением корешков спинного мозга. Болезненность обычно жгучая, появляется в пояснице во время наклонов и поворотов туловищем.
- Спондилоартроз. Это хроническое заболевание, которое сопровождается сильными болевыми ощущениями при наклонах и поворотах корпусом. Часто болезненность возникает после сна или длительного нахождения в сидячем положении.

Патологии не связанные с позвоночником
Боль в спине при наклоне может возникать из-за заболеваний, не связанных с проблемами позвоночника. Большинство патологий почек имеют характерный признак – ноющую боль в поясничном отделе при наклоне. Часто она отдает в область живота. Возникает боль вследствие растяжения почечной капсулы.
Нарушения функционирования почек могут быть вызваны рядом заболеваний: пиелонефритом, мочекаменной, поликистозной болезнью. При мочекаменной болезни особенно выражена боль в пояснице при наклоне впрао-влево и вперед, когда камень начинается перемещаться. Обычно болезненные ощущения в области поясницы при наклоне, возникшие из-за болезней почек, сопровождаются частым мочеиспусканием.
Помимо заболеваний почек, боль при наклоне может возникать и при патологиях других внутренних органов. К таким патологиям относятся: воспаление поджелудочной железы, язва желудка, плеврит легких. Увеличение размеров поврежденного органа может приводить к раздражению нервных волокон, чем обуславливается возникновения болей при сгибании спины.
Наиболее страшной причиной возникновения боли в пояснице при наклоне являются опухоли.
Доброкачественные и злокачественные новообразования могут защемить нерв и прорасти в него, что выражается яркой симптоматикой. Опухоли малого таза, легких и молочных желез часто дают метастазы в позвоночный столб.
Диагностика
Бывает, что болезненные ощущения в поясничном отделе возникают после физических нагрузок или продолжительного положения спины в неудобной позе. У женщин они часто появляются на фоне менструации. Тогда болевой синдром проходит самостоятельно со временем. Но если боль в пояснице при наклоне возникает очень часто, доставляя массу проблем, рекомендуется обратиться за помощью к специалисту.
На первичном осмотре врач займется сбором анамнеза, проведет визуальный и тактильный осмотр. Следующий шаг – инструментальная диагностика. Прежде всего назначают рентгенографическое исследование. По результатам рентгенограммы врач оценивает структуру костной ткани позвонков, определяет возможные изменения в межпозвонковых дисках и выявляет заболевания позвоночника.
Если для постановки диагноза его недостаточно, дополнительно назначают компьютерную и магнитно-резонансную томографию. МРТ – эффективный метод для постановки диагноза при болезнях нервной системы и патологий внутренних органов. КТ наиболее информативный метод при подозрении на первичные и вторичные поражения костей (доброкачественные и злокачественные опухоли), а также болезни суставов и позвоночного столба.
К лабораторной диагностике прибегают редко. Но если возникают подозрения на воспалительные процессы в организме, назначают лабораторные исследования крови и мочи.
Видео
Боль в пояснице у женщин
Эффективные методы лечения
По результатам исследования ставят диагноз, после чего переходят к лечению заболевания. Затягивать с лечением нельзя, поскольку с прогрессированием заболевания терапия становится более сложной. Способы лечения напрямую зависят от причины, которая вызывала появление болевого синдрома. По характеру боли и другим сопутствующим симптомам, врач назначает курс терапии. Как правило, он подбирается индивидуально, может включать медикаментозную терапию, физиотерапию, ЛФК.
Медикаментозная терапия
Для того чтобы устранить болевые ощущения, врачи выписывают нестероидные противовоспалительные средства. К ним относятся: Ибупрофен, Диклофенак, Кетопрофен. Если боль в спине при наклоне вперед вызвана остеохондрозом, то врач назначает хондропротекторы.
Дополнительно назначают комплекс витаминов (преимущественно, группы B). Они эффективны при защемлении нервов, направлены на восстановление их функции. Иногда необходим прием мышечных спазмолитиков, например, Мидокалма. Для снятия болевых ощущений могут быть выписаны мази (сосудорасширяющего, противовоспалительного действия) – Долобене, Нурофен. При остеопорозе показан прием кальция, чтобы укрепить кости.
Физиотерапия и массаж
При доброкачественных или злокачественных опухолях физиотерапевтические процедуры противопоказаны. Такое воздействие на воспаленную область может только ухудшить состояние, спровоцировать рост опухоли.
К физиотерапевтическим методам часто прибегают при остеохондрозе и других патологиях позвоночного столба. Они оказывают воздействие на воспаленную область, не затрагивая соседние внутренние органы и ткани. Физиотерапия при остеохондрозе поясничного отдела позвоночного столба направлена на устранение болезненных ощущений, восстановление поврежденных позвонков.
Чаще всего назначают ультрафиолетовое облучение и магнитотерапию. Метод ультрафиолетового облучения обладает бактерицидными свойствами, заключается в воздействии на очаг воспаления. С каждой процедурой доза ультрафиолетовых лучей постепенно увеличивается. Суть магнитотерапии заключается во влиянии импульсов на поврежденные ткани. Благодаря такому воздействие происходит снятие отеков, расширение сосудов, что благотворно влияет на обменные процессы.
Лечебная гимнастика
Консервативные способы терапии включают лечебную физическую культуру. Чаще всего ее назначают при травмах позвоночного столба, когда больно наклоняться, согнуться и разогнуться, чтобы восстановить его подвижность. Курс ЛФК подбирает лечащий врач на основе стадии заболевания и физической формы пациента. Как правило, такая терапия включает несложные упражнения, которые подходят для любого возраста пациентов, они могут выполняться дома.
Операция
К оперативному вмешательству, когда болит поясница при наклоне вперед, прибегают редко, если другие способы не дали должного лечения. Обязательно осуществление хирургического вмешательства при наличии опухолей на ранних стадиях. В остальных случаях стараются обойтись без операций.
Меры профилактики
Для того чтобы избежать появления боли в пояснице при наклоне, важно соблюдать профилактические меры. При возникновении болезненности при наклоне следует сразу обратиться к специалисту за консультацией.
Полезно заняться спортом (умеренным), например, пилатесом или плаванием.
При любых заболеваниях опорно-двигательного аппарата, которые носят дегенеративно-дистрофический характер, обязательно соблюдение правильного режима питания. Употреблять пищу следует дробно, не менее 4 небольших порций за день. Важно ограничить употребление соли, жареной и жирной пищи. Ежедневный рацион должен содержать продукты с большим количеством белка (овощи, фрукты и мясо). При этом за день необходимо употреблять достаточное количество жидкости – 1,5-2 л.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Загрузка…
Источник