Болит мышца на передней части ноги
Тема статьи связана с возникновением и лечением боли в голени у человека. Выясним, что такое голень, где находится. Голень – часть ноги, расположенная от колена до стопы. Речь идет о передней поверхности голени, выясним, почему здесь появляется боль. Ягодица и бёдра не относятся к голени, но они взаимосвязаны друг с другом.
Нога – орган опоры и движения человека. Боль в суставе ноги не должна оставаться без внимания. Если суставы ноги болят на протяжении нескольких дней, обратитесь к врачу.
Когда болит передняя часть голени
Неприятные ощущения в передней поверхности голени объясняются растяжением мышцы в голеностопном суставе.
Появляется покраснение, припухлость в области ноги, расположенной над суставом, температура кожи вокруг поражённого места поднимается. Затруднено движение ногой. Болит надкостница голени, расположенная ниже колена, выше стопы, в области колена образуется шишка. При таких проявлениях стоит обратиться к врачу.
Боль в голени
Случается, боль в области бедра плавно переходит на нижнюю часть ноги. Причины: травма бедра, патологии строения тазобедренного сустава, заболевания позвоночника, онкология. Боль носит ноющий характер, усиливается ночью.
Разрыв подколенной кисты
Подколенная киста образовывается в результате свежей травмы или давно забытой старой. Резкая боль в суставе голени возникает вследствие разрыва подколенной кисты. Жидкость из кисты попадает в пространство мышцы, вызывает воспалительный процесс.
На начальных стадиях киста не заметна, не причиняет беспокойств владельцу при ходьбе, в спокойном состоянии. Через некоторое время на колене образовывается шишка. Иногда большая киста не доставляет неприятных ощущений, разве что при сгибании стопы или колена ноги.
Остеома
Остеома – распространенное заболевание, боль возникает вследствие появления опухоли в голени. Речь идёт о доброкачественной опухоли. Не выявлено случаев перерождения подобной опухоли в злокачественную. Долгое время болезнь протекает бессимптомно, безболезненно, выявить заболевание на ранних стадиях практически невозможно.
Остеома чаще появляется у молодых мужчин. Выглядит как небольшая шишка, припухлость. Остеома лечится на первой стадии болезни. Обнаружить опухоль возможно, она разрастается спереди, давит на расположенные рядом органы или ткани. Человек чувствует неприятные ощущения в области опухоли. Появление первых симптомов не стоит оставлять без внимания.
Опухоль голени
Напряжение мышц ног
Тяжесть в передней части ноги у человека вызывается напряжением мышц ног. Ноги болят, отекают, создаётся ощущение тяжести, болят стопы ног. При длительной ходьбе боль возникает на задней поверхности голени. Постоянная нагрузка на ноги приводит к болезненным ощущениям в области стопы, бедра, болит ягодица. Боли увеличиваются с бегом, прыжками, в дальнейшем напряжение в суставе, мышцах стопы возникает при ходьбе.
Не стоит внезапно начинать заниматься спортом, прыгать, поднимать тяжести. Решили бегать по утрам, старайтесь делать это постепенно, начиная с непродолжительных нагрузок. Во время беременности у женщин возникает тяжесть в передней, задней поверхности голени, увеличивается нагрузка на мышцы ног и стопы.
Остеосаркома
Остеосаркома – злокачественная опухоль кости. Встречается редко, требует внимания, присмотра врачей, незамедлительного проведения операции. Не проведённое вовремя обследование и операция, ведет к печальным последствиям.
Синдром сдавления мышцы
Возникает вследствие сильного давления на мышцы голени, происходит кровоизлияние в повреждённые мышцы. Травма возникает вследствие длительного нахождения конечности под компрессией – после высвобождения ноги из-под тяжести. В суставе голени образуется гематома, шишка, вокруг появляется отёчность. Кожа вокруг краснеет, становится горячей, человек чувствует сильную боль в проблемной области.
Кровоизлияние в мышцы голени
Длительное нахождение ноги под тяжестью вызывает у человека дыхательный спазм, приводящий к нарушению кровообращения. После освобождения больной жалуется на тошноту, слабость, боль в повреждённой конечности – синдром длительного сдавления мышцы.
Невралгия
Воспаление седалищного нерва. У человека болит ягодица или бёдра, отдаёт в поверхность голени ног. Очаг воспаления локализуется в пояснице, начинает болеть ягодица, боль переходит в бёдра и ниже. Воспаляется с одной стороны – левой или правой.
Возникает у женщин в период беременности, вследствие сильной нагрузки на позвоночник. Боль напоминает периодически, локализуется в разных участках: ноги, бедра, голени, ягодица.
Повреждение коленной чашечки
Повреждение коленной чашечки происходит в результате сильного удара, падения на колено, скручивания. Отёчность в суставе, пульсация в передней поверхности голени, покраснение в области колена, шишка на повреждённом месте – признаки повреждения колена. При повреждении мениска происходит полная дисфункция колена. Нога требует покоя.
Травма коленной чашечки
Остеомиелит
Остеомиелит – воспаление костных тканей. Причины остеомиелита ноги – инфекции, попадающие в организм. Подобное заболевание становится следствием полученных ранее травм ноги, в особенности открытых переломов. Заболевание серьёзное. Симптомы: головная боль, тошнота, рвота, озноб, сильная слабость, сильные боли в повреждённой ноге.
Болит надкостница, часть передней поверхности голени, на коже появляется шишка. Воспалиться может ягодица, бедра, стопа. При симптомах следует немедленно обратиться к доктору. При переходе заболевания в хроническую форму состояние человека улучшается, снижается температура тела, боль ослабевает. Острый остеомиелит появляется чаще в детском возрасте.
Лечение
Тянущие боли в ногах возникают на задней поверхности голени, бывают ситуации, когда болит и передняя часть ноги, сами стопы. Если ощущаете непонятные боли в ногах, боли усиливаются при ходьбе, не откладывайте визит к врачу. Опытный врач поможет, если причины заболевания серьёзные. Внимательно относитесь к здоровью, периодически проходите профилактический осмотр.
При остеосаркоме обязательна незамедлительная госпитализация, лечение проходит под присмотром опытных врачей. Сначала нужно выявить причины болезни. Нельзя надеяться, что боль в суставе пройдет сама. Остеомы лечатся однократным хирургическим вмешательством, удалением новообразования.
Краш-синдром, синдром сдавливания, лечится под обязательным присмотром врачей. Важно, чтобы больному была оказана правильная помощь после освобождения из-под тяжести. Ногу нужно туго перевязать жгутом выше места травмы, наложить лёд. Ввести человеку обезболивающее и успокоительное. Важно быстро доставить пациента в медицинское учреждение, потерянное время ведет к ампутации конечности.
Остеомиелит вызывает боль в передней части голени, ягодицах, коленях, стопе, бедре. Остеомиелит относится к смертельно опасным заболеваниям. Важно, при первых симптомах, начать лечение, предварительно выяснив причины. Больному назначают сильнодействующие антибиотики, подбираемые индивидуально, в зависимости от степени и характера заболевания. Остеомиелит часто требует хирургического вмешательства, иногда обходятся физиопроцедурами на больной поверхности.
При повреждении мениска, лечение включает пункцию жидкости, находящейся в суставе, колено нужно обездвижить с помощью специальной лангеты, вправлять мениск.
Если говорить о народных методах лечения боли в передней части голени, стоит отметить, ромашка снимает воспаление, опухоль в суставе, независимо от причин. Если нога покраснела, сделайте компресс из отвара ромашки. Отличное средство первой помощи – лёд, уменьшает отёчность, снимает воспаление.
Шишка от ушиба пройдет быстрей, если приложить холодное. Положите больную ногу на возвышение, наложите повязку, поверх положите лёд. При ходьбе повязку стоит оставлять на ноге. Для уменьшения боли сделайте массаж.
Для лечения болей в суставах ног помогают согревающие мази и крема – прогреваются ягодица, поясница, колени.
Боль в передней части голени чаще появляется у людей с вредными привычками – злоупотреблением алкоголем, курением. Алкоголь, табачный дым, поступающие в человеческий организм, приводят к быстрому разрушению мышечных тканей.
Регулярные, умеренные занятия спортом, для профилактики, не вредны. Мышцы должны быть в тонусе, полезно плавание, ежедневные пешие прогулки. Смените обувь на ортопедическую, стопы ног почувствуют себя лучше, это поможет снять боль при ходьбе. Если ощущаете боль непонятного происхождения, обратитесь за помощью в больницу. Специалисты помогут выяснить причину боли в передней и задней поверхности голени, других областях ноги.
Источник
Болят мышцы ног выше колен.
Если болят мышцы ног выше колен — данная симптоматика говорит о наличии у человека недуга опорно-двигательного характера.
Практически всегда причина кроется в малоподвижном образе жизни, нерациональном питании и наличии сопутствующих заболеваний. Патологии нижних конечностей занимают большую часть медицинских статистических данных, это обусловлено тем, что именно на нижние конечности и ложится вся нагрузка повседневности. Когда болят мышцы ног выше колен и ягодицы, важно найти причину этой боли и воздействовать терапевтически именно на нее, чтобы предупредить дальнейшее развитие осложняющих состояние заболеваний.
Причинные факторы.
Однозначно ответить на вопрос, почему болят мышцы ног выше колен нельзя, синдром может буть результатом целого ряда факторов, боли в бедренной и ягодичной части ног являются признаками общей патологии, протекающей и развивающейся внутри организма.
Причинными факторами, вызывающими мышечную боль выше колен в ногах могут служить:
Физические перегрузки.
Наличие остеоартроза в суставах ног — коленном или тазобедренном.
Заболевания сосудистого характера — тромбоз или тромбофлебит.
Различного вида травмы — ушиб, разрыв сухожилий, растяжения мышц, и так далее.
Мышечные воспаления — бурсит или миозит.
Фасции — фасциит.
Сухожильные растяжения — тендинит.
Водно-электролитный дисбаланс — обычно наблюдается при дефиците кальция в организме, калия или же, наоборот, при избытке натрия.
Фибромиалгия — наличие остеохондроза в поясничном отделе спины. Заболевания соединительных тканей системного характера, например, дерматомиозит или склеродермия.
Если своевременно выявить любое из вышеперечисленных заболеваний, можно предупредить развитие болевого синдрома в ногах.
Диагностика и симптомы.
Назначается ряд лабораторных анализов:
клинические анализы мочи и крови,
в некоторых случаях и биохимические анализы,
ультразвуковое исследование,
рентгенологическое исследование.
Нередко симптомом сопровождающим боли верхней части ног являются судорожный синдром.
Точный диагноз возможен только после получения врачом результатов анализов и исследований.
Травмы.
Различного рода и типа травмы бедренных мягких тканей являются частым причинным фактором болезненности ног над коленом.
Травмы возникают:
при занятиях спортом,
в бытовых условиях,
в результате различных аварий.
Разновидность поражения напрямую зависит от механизма получения травмы, а локализация симптоматики находится в прямой зависимости от вида мышц которые получили повреждение.
Если был ушиб, то в месте его локализации может образоваться:
отечность,
гематома,
ссадина.
Эффективность лечения травмы зависит от своевременности обращения за медицинской помощью, сразу после получения травмы следует обратиться к врачу.
Мышечные воспаления.
Заболевания, которые характеризуются воспалительным процессом, проходящим в тканях мышечных или соединительных:
миозиты,
тендиниты,
фасциты,
бурситы,
миозиты.
Для развития подобных воспалений причиной может служить травма или общее инфекционное заболевание.
Миозит — болит мышца выше колена сзади или спереди, и боль эта усиливается и во время сокращений мышцы, и даже во время покоя конечности, например, ночью, когда человек спит.
Тендинит — имеет похожую клиническую картину, но к ней присоединяется характерный хруст во время движения и активации пораженного сухожилия.
Сосудистые заболевания.
Если болят мышцы выше колена спереди и боль носит постоянный пульсирующий или жгучий характер, возможно это один из признаков заболеваний сосудистого характера.
Такой симптоматикой отличаются:
тромбозы венозные,
тромбофлебиты.
При этих болезнях происходит нарушение кровяного оттока по причине скопления фибриновых сгустков, сопровождают симптомы:
отеки в ногах,
болезненное уплотнение кожных покровов,
приобретение розовато-синюшного оттенка,
повышение температуры кожных покровов.
Тромбофлебит без должного лечения медицинского может привести:
инфаркту,
инсульту,
тромбоэмболии легочной артерии.
Фибромиалгия.
Нередко в бедренной части ног возникает подобная боль, она свидетельствует о начале развития фибромиалгии.Фибромиалгия — заболевание, при котором происходит поражение внесуставных мягких тканей, главный признак это болезненность костно-мышечного характера. .
Самолечение категорически запрещено, только врач может назначить адекватную терапию в соответствии с результатами полного обследования.
Остеоартроз и остеохондроз.
Заболевания характеризуются болезненностью в суставах, которая распространяется в мышечную область.
Болезненность ног в ягодичной и бедренной частях выше колен может быть одним из симптомов этих недугов, сопроводительная симптоматика:
хруст в суставах,
ощущения трения,
деформации,
нарушение походки,
болезненность в околосуставных областях.
Диагностические мероприятия.
Кроме обычного медицинского осмотра врач направит пациента на анализы и исследования:
Анализ крови на уровень электролитов.
Коагулограмму.
Магнитно-резонансную томографию.
Ревмопробы.
Допплерографию и ультразвук.
Ангиографию.
Рентгенологическое исследование.
Терапия.
При болезненности ног выше колена сзади или спереди, применяются следующие методики:
медикаментозная терапия,
лечебная физкультура,
массаж,
физиотерапия,
операционные методики.
Профилактика.
Здоровый образ жизни, посильная физическая активность и правильное питание — это основные правила здоровой жизни.
Источник
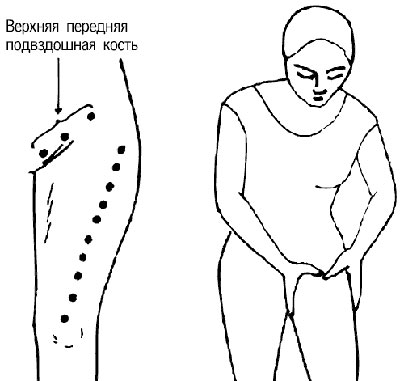 Боль, распространяющаяся по передней поверхности бедра, может возникать в результате:
Боль, распространяющаяся по передней поверхности бедра, может возникать в результате:
- изменений в суставах, связках;
- повреждений, заболеваний мышц;
- патологии внутренних органов – стенокардия, язвенная болезнь желудка, холецистит, эндометриоз, проктит, мочекаменная болезнь;
- психогенных факторов;
- метастазов, онкологических процессов;
- сосудистых проблем.

Мнение эксперта
Астафьев Игорь Валентинович
Врач-невролог — городская покровская больница.
Образование: Волгоградский государственный медицинский университет, Волгоград. Кабардино-Балкарский государственный университет им. Х.М. Бербекова, Нальчик.
От того, насколько своевременно пациент обратится за специализированной медицинской помощью, будет зависеть успех лечения и исход заболевания.
В рамках одной статьи мы не можем рассмотреть все возможные причины данного вида боли, поэтому остановимся на тех, которые связаны с болезнями опорно-двигательного аппарата.
Основные заболевания
Итак, причиной боли в рассматриваемой нами области обычно являются:
- поражение корешков L3 и/или L4 в результате остеохондроза пояснично-крестцового отдела позвоночника;
- воспаление подвздошно-поясничной мышцы;
- болезнь Бернгардта-Рота;
- растяжение мышц.
Ниже подробно рассмотрим причины появления и механизмы развития болевого синдрома. От этих составляющих зависит характер обследования и лечения каждого конкретного заболевания.
Поражение корешков L3 и/или L4
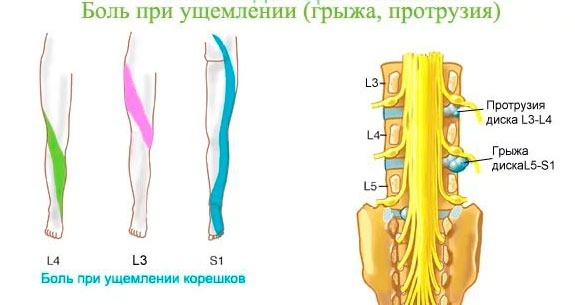 Самое распространённое заболевание у человека – это остеохондроз. В связи с тем, что при данной патологии страдают и позвонок, и межпозвонковый диск, и суставы, и нервные корешки, клиника боли очень разнообразная. Проявления заболевания зависят от стадии болезни, выраженности процесса, уровня поражения.
Самое распространённое заболевание у человека – это остеохондроз. В связи с тем, что при данной патологии страдают и позвонок, и межпозвонковый диск, и суставы, и нервные корешки, клиника боли очень разнообразная. Проявления заболевания зависят от стадии болезни, выраженности процесса, уровня поражения.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Причины:
- наследственная предрасположенность;
- малоподвижный образ жизни;
- неправильное питание, избыточная масса тела и другие.
Основные симптомы:
- Сначала возникает ноющая боль в пояснице, которая может никуда не стрелять. Присоединяется ограничение подвижности, что свидетельствует о вовлечении в процесс мышц, сосудов, суставов.
- Как только патологический процесс начинает затрагивать корешок, возникает острая нестерпимая боль в ноге, расположение которой зависит от уровня повреждения позвоночного столба.
- Если грыжа диска расположена между третьим и четвёртым позвонками, т. е. в межпозвонковом промежутке L3-L4, то боль чувствуется в передней части бедра. Первично возникшая боль в ноге служит сигналом тревоги, свидетельствующим о том, что надо искать её причину. Достаточно долго боль в ноге может быть единственным симптомом.
- По мере прогрессирования процесса, увеличения размеров межпозвонковой грыжи возникают чувствительные нарушения. Нарушения чувствительности характеризуются появлением ощущения беганья мурашек или покалывания иголочками.
- Когда вовлекается верхняя часть корешка, то присоединяются двигательные расстройства – снижение рефлексов, слабость мышц нижней конечности.
Если раньше остеохондроз был проблемой пожилых людей, то сейчас – это болезнь века, которая встречается в любом возрасте, даже у подростков. Лица любого пола в равной степени часто страдают этим заболеванием.
Лечение необходимо получать у невролога после дообследования:
- Рентгенография поясничного отдела позвоночника, при необходимости с функциональными пробами для исключения патологической подвижности отдельных сегментов позвоночного столба.
- МРТ поясничного отдела, которая позволит увидеть протрузию или грыжу межпозвонкового диска, степень её выбухания в просвет позвоночного канала, степень сдавления нервных корешков.
- При необходимости выполняется СКТ поясничного отдела. Цель – вычислить ширину просвета позвоночного канала на поражённом уровне, определить, имеется ли абсолютный или относительный стеноз.
Лечение:
- Нестероидные противовоспалительные средства (НПВС): Целекоксиб, Ациклофенак, Нимесулид, Аркоксиа, Ибупрофен.

Мнение эксперта
Митруханов Эдуард Петрович
Врач-невролог, городская поликлиника, Москва.
Образование: Российский государственный медицинский университет, ГБОУ ДПО Российская медицинская академия последипломного образования МЗД РФ, Волгоградский государственный медицинский университет, Волгоград.
При назначении НПВС необходимо, с целью защиты желудка от раздражающего действия лекарств, применять Омепразол с профилактической целью, по 20 мг 1 раз вечером.
- Витамины группы В – Цианокобаламин в комбинации с Лидокаином, Пиридоксином, Тиамином.
- Аскорбиновая кислота, которая нормализует проницаемость сосудистой стенки, уменьшает явления небактериального воспаления.
- Сосудистые средства – Пентоксифиллин, Кавинтон.
- Препараты, уменьшающие напряжение периферических мышц, – Мидокалм, Сирдалуд, Баклофен.
- Хондропротекторы – препараты, улучшающие питание и восстанавливающие хрящевую ткань, например Алфлутоп, Цель Т.
- Местно — мази и гели с нестероидными противовоспалительными средствами.
- При отсутствии противопоказаний — физиолечение, массаж, иглорефлексотерапия, лечебная физкультура, плавание в бассейне.
- Санаторное лечение.
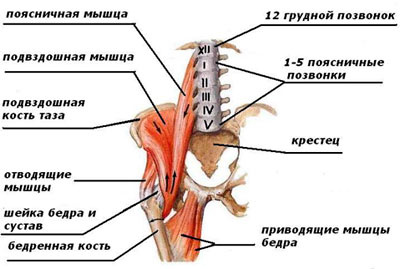
Синдром подвздошно-поясничной мышцы
 Подвздошно-поясничная мышца состоит из следующих образований:
Подвздошно-поясничная мышца состоит из следующих образований:
- большая поясничная мышца;
- подвздошная мышца.
На переднюю поверхность бедра мышца выходит из-под пупартовой связки, огибает спереди тазобедренный сустав, крепится к бедренной кости. Участвует в создании мышечного каркаса задней поверхности брюшной полости. На каждом из вышеперечисленных участков мышц может возникнуть болевой синдром.
Функции мышцы:
- сгибает ногу в тазобедренном суставе;
- вращает бедро кнаружи;
- стабилизирует корпус во время наклона вперёд.
Заболевание возникает как отголосок патологического процесса в тазобедренном суставе, при растяжении, аномалии строения поясничного отдела позвоночника, сколиотической и травматической его деформации.
Основные симптомы:
- ломящая поясничная боль, которая может отдавать в область паховой связки, в переднюю часть бедра;
- усиление боли происходит в положении лёжа на животе, при длительной ходьбе, поворотах туловища;
- продолжительная боль ведёт к перекосу таза, функциональному укорочению ноги, усилению прогиба поясницы;
- при развитии данной патологии вслед за деформацией таза, тазобедренного сустава, появляется сколиоз;
- человек не может прогнуться назад, но зато с лёгкостью наклоняется вперёд;
- больной лежит в вынужденном положении – на боку с согнутой и приведённой к животу ногой;
- на передней и внутренней поверхности бёдер появляются ощущения беганья мурашек, ощущение то холода, то жара;
- сила ноги снижается, что хорошо ощущается во время ходьбы: нога периодически ослабевает и подкашивается.
Если проблемой не заниматься, то со временем пациент не сможет ходить, т. к. при разгибании бедра появляется нестерпимая боль в пояснице, паховой связке, на передней поверхности бедра.
Аналогично развивается болевой синдром при артрите, остеохондрозе, спондилите, что определённым образом влияет на ход обследования.
Диагностика:
- спондилография – на рентгенограммах видна уплотнённая поясничная мышца, искривлённый позвоночник;
- МРТ — усиление сигнала между вторым и четвёртым поясничными позвонками от поясничной мышцы;
- ЭНМГ.
Медикаменты назначает врач, в зависимости от причины появления заболевания. Большая устойчивость к медикаментозной терапии, стойкость болевого синдрома, склонность к рецидивам требуют серьёзного отношения к вопросу назначения комплексной терапии:
- Основная задача — снять болевой синдром, чтобы не перевести процесс в хронический. В данной ситуации хороший эффект даёт Лирика.
- Противоотёчная терапия – Диакарб, Фуросемид, Гипотиазид.
- При применении мочегонных препаратов необходимо назначать Аспаркам, Панангин.
- Постизометрическая релаксация.
- Блокады.
- Физиолечение, массаж, иглорефлексотерапия.
Первоначально необходимо обратиться к врачу-неврологу. Когда присоединяется боль в тазобедренном суставе, может понадобиться консультация травматолога-ортопеда.
Болезнь Бернгардта-Рота
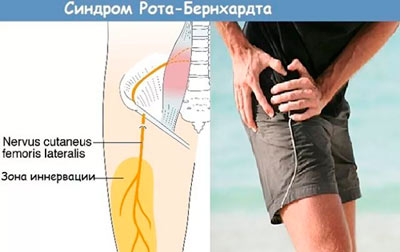 Данное заболевание является одной из разновидностей туннельных синдромов, которые развиваются при сдавлении, нарушении кровоснабжения крупных нервных стволов. Периодически компрессионно-ишемические невропатии ошибочно трактуются как проявления остеохондроза, заболеваний суставов, артерий и вен нижних конечностей.
Данное заболевание является одной из разновидностей туннельных синдромов, которые развиваются при сдавлении, нарушении кровоснабжения крупных нервных стволов. Периодически компрессионно-ишемические невропатии ошибочно трактуются как проявления остеохондроза, заболеваний суставов, артерий и вен нижних конечностей.
Причины:
- ущемление бедренного нерва под паховой связкой тугой одеждой;
- травматизация нерва на бедре, например, о край стола, которая приводит к нарушению его кровоснабжения.
Основные симптомы:
- Ноющая, постоянная или периодически возникающая внезапная, резкая, острая боль. Самый разнообразный характер боли сопровождается ощущением жжения по передней и наружной бедренной поверхностям. Может быть односторонняя или с двух сторон.
- Чувство беганья мурашек, покалывания иголками по передней и внешней поверхностям бедра. При прикосновении к коже ощущается онемение этой же зоны.
- Боль усиливается при ходьбе и длительном стоянии на ногах.
- Преобладают нарушения чувствительности. Движения не нарушены, слабости в ногах нет.
- При прощупывании под паховой связкой определяется очень сильная боль в зоне выхода нерва на переднюю поверхность бедра.
- В случае возникновения боли из-за сдавления, она, как правило, носит очень интенсивный характер и заставляет больного быстро обратиться за медицинской помощью. Когда преобладает ишемия нерва, то наряду с умеренным болевым синдромом имеются нарушения чувствительности и со временем присоединяется атрофия мышц передней поверхности бедра.
Для правильной постановки диагноза необходимо обращение к врачу-неврологу, будет назначена электронейромиография (ЭНМГ) для определения уровня поражения. После диагностического этапа и подтверждения диагноза будет назначено специфическое лечение.
Основные направления лечения:
- Исключить источник сдавления, например, прекратить носить сдавливающее нижнее бельё.
- Противосудорожные средства – Тебантин, Примидон, Финлепсин, Фенитоин, Радедорм.
- Витамины группы В – Комбилипен, Мильгамма, Нейромультивит.
- Средства для улучшения микроциркуляции – Трентал, Вессел Дуэ Ф.
- Для нормализации венозного оттока применяются Детралекс, Троксерутин, Флебодиа.
- Препараты, уменьшающие напряжение периферических мышц, – Мидокалм, Сирдалуд, Баклофен.
- Местно — мази и гели с нестероидными противовоспалительными средствами.
- При отсутствии противопоказаний — физиолечение, ДДТ, СМТ, электрофорез, дарсонваль, магнитотерапия.
- Иглорефлексотерапия.
- Санаторно-курортное лечение.
Растяжение мышц
 Растяжение мышц передней поверхности бедра возникает после интенсивной физической нагрузки, перетренированности, выполнения нехарактерных, непривычных движений, направленных на растяжение мышцы. При этом целостность мышечных волокон не страдает.
Растяжение мышц передней поверхности бедра возникает после интенсивной физической нагрузки, перетренированности, выполнения нехарактерных, непривычных движений, направленных на растяжение мышцы. При этом целостность мышечных волокон не страдает.
При растяжении имеются следующие признаки:
- припухлость;
- болезненность;
- синяк;
- нарушение функции.
Если попросить человека повторить то движение, при котором он получил травму, то болевой синдром будет усиливаться.
Отличие растяжения от разрывов характеризуется специфическими симптомами:
- синяк очень больших размеров, значительно превышающих зону повреждения;
- могут появиться ненормальные движения в зоне разрыва, сопровождающиеся хрустом или скрипом;
- значительное нарушение функции, например, нарушение способности опереться на ногу;
- оторванная в месте крепления мышца может определяться в виде выпячивания под кожей.
При наличии подозрения на растяжение человек обращается к травматологу. Доктор назначает рентгенографию, чтобы исключить наличие перелома в зоне наибольшей болезненности. Используется УЗИ мягких тканей, которое позволяет увидеть:
- отёк мышцы, характерный для ушиба;
- разрыв сухожилий и связок.
Специфических УЗИ признаков растяжения не существует, т. е. отсутствие объективных признаков ушиба, разрыва, открытых ран, скорее всего, свидетельствует о растяжении мышц.
Такое, на первый взгляд, простое для диагностики и лечения состояние, как растяжение мышц передней поверхности бедра, может таить большие опасности. Необходимо при возникновении боли в этой части бедра помнить, что она может маскировать опасные онкологические, воспалительные, дистрофические процессы.
Дополнительные данные истории заболевания и динамики развития процесса, которые позволят заподозрить серьёзную проблему:
- наличие травмы в прошлом;
- перенесённые онкологические заболевания;
- приём гормональных препаратов, в том числе с ингаляциями;
- внутривенное употребление наркотических средств;
- появление боли без предшествующей травмы, нарастание её со временем и в положении лёжа;
- сниженный иммунитет;
- наличие недомогания, незначительно повышенной температуры тела, необъяснимое падение массы тела.
Если при обращении к врачу исключены все опасные заболевания, которые могли послужить причиной появления боли в передней части бедра, то можно связать её с растяжением. Для назначения терапии необходимо обратиться к травматологу-ортопеду.
В острый период травмы к пострадавшему месту прикладывают холод по следующей схеме: полчаса держать холод, затем убирать на 30 минут и так повторять 3 раза. При этом человек должен лежать с приподнятой ногой, чтобы уменьшить отёк мягких тканей. Тепловые процедуры начинают через 4-5 дней после травмы с целью ускорения рассасывания кровоизлияний, предотвращения образования рубцов и спаек, заживления.
Лечение растяжения местными противовоспалительными, согревающими мазями, кремами, гелями:
- Мазь – Апизартрон, Вирапин, Гэвкамен, Индометацин и др.
- Крем – Долгит, Кетонал, Хондрекс.
- Гель – Фастум гель, Дикловит, Долобене.
В каких случаях немедленно к врачу?
Обращение к врачу позволит не просто убрать болевой синдром, но и выяснить причину его возникновения, пролечить основное заболевание, ставшее причиной появления боли и дискомфорта.
Обращение к врачу необходимо всегда, когда впервые возникает боль спереди бедра, независимо от того, какими симптомами она сопровождается. Основной перечень жалоб и проявлений, которые должны насторожить больного и при которых следует немедленно обратиться к врачу:
- любой характер боли в передней группе мышц бедра;
- наличие в прошлом травмы бедра или поясничного отдела позвоночника;
- появление неприятных тянущих ощущений после физической нагрузки или поднятия тяжести;
- сочетание болевого синдрома с онемением ноги или слабостью в мышцах нижней конечности;
- присутствие прострелов или скованности в ноге с воспалительными изменениями в коленном суставе, проявляющимися увеличением его в размерах, повышением местной кожной температуры над суставом;
- боль в бедре в сочетании с похолоданием стопы, хромотой при ходьбе;
- боль по передней поверхности бедра одной или обеих ног и температура тела выше 37 °С;
- постоянное или периодически возникающее онемение в передней части бедра;
- постоянная или волнообразная боль в ноге, чередование ремиссий и обострений в сочетании с отёками или без них.
При обострении хронической боли доктор поможет подобрать грамотную лечебную тактику, остановить прогрессирование процесса и помочь полностью избавиться от болезни.
При наличии известной хронической проблемы в виде соматической патологии, которая даёт обострения 2 раза за год, весной и осенью, надо обращаться к доктору, не дожидаясь обострения. Всегда надо помнить, что предупреждение обострения облегчит страдания человека и снизит затраты на лечение.
Независимо от причины возникновения боли, для успешного её лечения необходим щадящий режим, ограничение физической нагрузки и эмоциональный покой.
Скорая помощь в домашних условиях
При возникновении боли в передней части бедра необходимо оценить, какими симптомами сопровождается боль, страдает ли чувствительность, движения. Если боль носит изолированный характер, не сопровождается неврологическими расстройствами, не затрудняет движения, то можно до визита к врачу принять:
- Нестероидные противовоспалительные средства (НПВС).
- Витамины группы В.
В качестве НПВС внутримышечно вводится Вольтарен, Мовалис или Ксефокам по 3 мл однократно за сутки. Продолжительность действия данных препаратов — 24 часа. Колоть эти лекарства можно не более 5-ти дней, т. к. они влияют на свёртывающую систему крови, обладают раздражающим действием на желудочно-кишечный тракт.
Для усиления действия данных лекарственных средств, при очень выраженном болевом синдроме можно в отдельном шприце одновременно с НПВС ввести Баралгин 3 мл. Необходимо помнить, что Баралгин снижает артериальное давление, поэтому после применения данного средства надо полежать.
Препараты, содержащие витамины группы В, например, Мильгамма, Тиогамма, Комбилипен вводятся по 2 мл внутримышечно 1 раз в день, ежедневно в течение 10-ти дней.
Местно используются мази с Диклофенаком, Нимесилом, Найзом. Также приём НПВС требует обязательного назначения препаратов, защищающих желудок, – это Омез или Зульбекс.
И, конечно, необходимо помнить, что боль – это симптом, свидетельствующий о неблагополучии в организме. Надо искать причину возникновения боли. Просто убрать болевой синдром – это значит притупить внимание человека. Это чревато различными осложняющими жизнь проблемами, например, можно пропустить метастазы рака в позвоночнике.
Источник


