Сколько болит после удаления глаза

 Энуклеация подразумевает удаление глазного яблока в специально созданных условиях.
Энуклеация подразумевает удаление глазного яблока в специально созданных условиях.
Проводится процедура в стационаре с применением наркоза.
Показаниями к проведению вмешательства выступают различного типа патологии, угрожающие здоровью и жизни человека. При необходимости на место удаленного органа вставляют идентичный имплантат. Решение о хирургическом вмешательстве принимается только после проведения консилиума о невозможности сохранения яблока.
Показания к энуклеации
Проводится энуклеация только в стенах медицинского учреждения. После манипуляции необходимо пребывание пациента в больнице продолжительностью около 3 дней. Решение о вмешательстве принимается на основе предписаний и индивидуальных особенностей пациента.
Показанием к проведению процедуры удаления глазного яблока выступает:
- иридоциклит, развившийся на фоне травмы;
- образование опухолевых структур в зрительном аппарате;
- атрофические реакции в зоне органа зрения;
- поражение в более 80% глаза вследствие травмы;
- симпатическая офтальмия;
- глаукома с терминальным протеканием;
- при полной слепоте;
- при выраженном болевом синдроме, который не поддается обезболиванию;
- масштабные поражения роговицы;
- инфицирование патологической микрофлорой с гнойным содержимым;
- воспалительный процесс на фоне полной слепоты пациента.
Решение об удалении глазного яблока принимается после проведения консилиума и оценки положительных и негативных сторон введения вмешательства. Вследствие манипуляции возможно развитие осложнений, которые рекомендуется предупредить путем диагностических мероприятий и общей оценки состояния больного.
Подготовка к операции
Подготовительный этап к проведению удаления предполагает соблюдение правил:
- Вмешательство требует введения наркоза. Для устранения возможной аллергической реакции на анестезирующий препарат проводят пробу.
- Отбирают биологический материал для определения общего состояния организма. Дополнительно требуется прохождение электрокардиограммы.
- Перед проведением анестезии проводится искусственная вентиляция легких и подключается аппарат, поддерживающий сердечно-сосудистую систему.
- Вводят анестезирующие медикаменты.
- Зону проведения манипуляции очищают от волос. Также область обрабатывают дезинфицирующим лекарством.
- До начала манипуляции область глазного яблока сохраняется под стерильной тканью.
 Ввиду болезненности процедуры проводится анестезия пациента с помощью новокаина и димедрола. Перед началом хирургического вмешательства дополнительно вводят Промедол. Зачастую используется местная анестезия.
Ввиду болезненности процедуры проводится анестезия пациента с помощью новокаина и димедрола. Перед началом хирургического вмешательства дополнительно вводят Промедол. Зачастую используется местная анестезия.
При наличии показаний возможно применение общего наркоза:
- необходимость дополнительных манипуляций помимо удаления глазного яблока;
- при повышенной эмоциональной возбудимости больного;
- по желанию пациента;
- при наличии психических расстройств;
- детский возраст.
Проведение ампутации
Проводится ампутация глазного яблока согласно следующим этапам:
- глазную щель широко раскрывают при помощи аппарата;
- в зоне склеры лимба захватывают пинцетом конъюнктиву;
- хирургическими ножницами вырезают круг;
- отрезают мускулатуру, оставив не много места от края, для сохранения сухожилия к которому крепится глаз;
- при легком натяжении органа зрения вводят куперовские ножницы и нащупывают зрительный нерв;
- вытянув инструмент назад, перерезают зрительный нерв;
- достают глазное яблоко из орбиты;
- убирают из зоны зрительного аппарата косые мышцы и удаляют орган;
- для поддержания косметического вида вводят имплантат в форме человеческого глаза.
Проводят вмешательство во многих клиниках. Для предупреждения развития осложнений необходимо тщательно подобрать врача и учреждение.
Осложнения
После проведения манипуляции назначают диагностику организма для ускорения реабилитации пациента.
Осложнениями после хирургического вмешательства выступают:
- анафтольмический синдром;
- увеличение пустоты;
- изменения в положении верхнего века;
- смещение протеза;
- неподвижность имплантата.
Среди противопоказаний к проведению вмешательства выделяют:
- сахарный диабет;
- гипертоническое заболевание;
- нарушения в функциональности миокарда.
Реабилитационный период
Для предотвращения развития осложнений необходимо придерживаться основных предписаний офтальмолога в первые несколько дней:
- после проведения процедуры пациент остается в стационаре около 3 дней;
- на этом этапе накладывают тугую повязку, при ослабевании которой необходима перевязка;
- для устранения болезненности вводят инъекции с обезболивающими медикаментами;
- ощущается наличие инородного тела на месте глаза;
- повышается количество вырабатываемой слезной жидкости;
- при открывании органа зрения присутствует выраженный дискомфорт.
 После выписки из медицинского учреждения для ускоренной реабилитации необходимо соблюдать правила:
После выписки из медицинского учреждения для ускоренной реабилитации необходимо соблюдать правила:
- не рекомендуется для умывания использовать мыльные компоненты;
- следует избегать попадания в глаза мелких чужеродных частиц;
- прооперированный орган зрения промывают Мирамистином или Хлоргексидином;
- запрещено прикасаться к оперированному глазу;
- вытирать слезы допускается только чистой мягкой салфеткой;
- закапывать средства, прописанные офтальмологом, допустимо после предварительной обработки антибактериальными растворами.
По истечению 2 или 4 недель проводится плановый осмотр у врача. При необходимости устраняются швы и отменяются назначенные медикаменты. При выписке с медицинского учреждения пациента не ставят на диспансерный учет.
Полезное видео
Удаление глазного яблока — серьезное хирургическое вмешательство, которое требует высокой квалификации хирурга. После проведения манипуляции необходимо соблюдать рекомендации для ускоренной реабилитации. Для устранения развития возможных осложнений необходима обработка глаза антибактериальными растворами. По истечению месячного периода проводится плановый осмотр и снятие швов.

В инновационном центре «Сколково» презентовали новый препарат для лечения зрения. Лекарство не является коммерческим и не будет рекламироваться…
Читать полностью
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря…
Читать полностью
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
Иван
, Пятигорск
1522 просмотра
17 июля 2016
У меня глаукома и катаракта обоих глаз. 3 недели назад сделали мне сделали операцию по замене хрусталика на левом глазу. Операция и послеоперационный период прошли отлично. Через неделю после операции начал применять: неванак, офтантимогель, табродекс, травотан, и искусственную слезу. Однако, применение неванак сопровождали сильные боли в глазу, поэтому применение невонак я прекратил. Три последних дня боль в оперированном глазу и этой же части головы слала невыносимой. Пере тем как боли усилились — обратился в офтальмологическую клинику, где мне измерили внутри глазное давление (сначала закапали чем-то глаза, потом узнали, что глаз — оперированный, переполошились и измерили глазное давление «воздухом»). Внутриглазное давление оказалось нормальным. В настоящее время боль стала нестерпимой, а оперированный глаз сильно покраснел, но талон к врачу удалось взять только на послезавтра. Обычные обезболивающие не помогают. Помогите, пожалуйста, посоветуйте, нужна ли экстренная помощь глазу и что можно предпринять для снятия боли.
На сервисе СпросиВрача доступна консультация офтальмолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Гинеколог, Терапевт, Венеролог
Добрый день, вам необходимо как можно быстрее попасть на прием. Придите без талона, в вашем случае вас должны принять или вызывайте скорую.

Инфекционист, Гепатолог
Здравствуйте! Возможно произошло инфицирование — срочно вызовите скорую — вас отвезут в дежурный офтальмологический центр. С ув., Александров П.А.

Терапевт, Массажист
Здравствуйте, Иван. Вам необходимо срочно госпитализироваться. Можете либо вызваить скорую, либо обратиться в приемный покой офтальмологического центра или городской больницы самостоятельно. Спустя 3 недели после операции таких болей быть не должно. Есть риск инфицирования или отторжения импланта.

Флеболог
Здравствуйте, Иван. Вам требуется немедленная медицинская помощь. Медлить и ждать талон не нужно. Обезболивающие здесь не помогут или почти не помогут. На лицо инфицирование. Действуйте как можно скорее.
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Катаракта
11 августа 2019
Сергей, Ставрополь
Вопрос закрыт
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ — задайте свой вопрос врачу онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально — задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Лазерная операция на глазах — это малоинвазивная процедура, при которой повреждения органов зрения минимальны. Однако любое оперативное вмешательство может вызвать осложнения. Есть и побочные эффекты после лазерной коррекции, которые беспокоят почти каждого пациента. Что делать, если появляются сильные боли в послеоперационный период?
Техника лазерной коррекции зрения
Лазерные операции на глазах по восстановлению зрения проводятся всегда амбулаторно. Коррекция дефекта рефракции длится примерно 10-15 минут на одном глазу. Длительность процедуры определяется степенью зрительной патологии и методом, с помощью которого выполняется корректировка. Методик сегодня достаточно много. Все они схожи по технике. Условно все виды лазерных процедур по исправлению рефракционных нарушений можно разделить на операции с удалением поверхностного роговичного слоя и процедуры с сохранением эпителиального слоя роговицы.

В обоих случаях корригирование сопровождается повреждением роговицы. Хирург микрокератомом или лазерным лучом отделяет верхний слой роговой оболочки путем ее иссечения или соскабливания, чтобы получить доступ к ее внутренним слоям, кривизна которых будет корректироваться. Далее врач направляет на глаз лазерный луч, который испаряет ткани роговицы и придает ей правильную форму. На завершающем этапе операции роговичный лоскут, ранее отодвинутый в сторону, расправляется на прооперированном участке глаза. Если лоскут удалялся, на роговицу для ее защиты от попадания бактерий устанавливается защитная бандажная линза, которая помогает поврежденным тканям заживать быстрее.
Боли после лазерной коррекции зрения: почему возникают и что делать?
После лазерной операции существует ряд ограничений, который необходимо строго соблюдать. Благодаря этому удастся избежать осложнений и ускорить процесс восстановления. В первые несколько дней после процедуры прооперированный может испытывать дискомфорт в виде боли, рези, жжения в глазах. Осложнениями они не являются, это побочные эффекты, которые проходят через 3-5 дней. Иногда они проходят в первые же сутки. Все зависит от того, по какой методике была выполнена процедура, и от физиологических особенностей каждого пациента. Их нужно закапывать в течение 14 дней ежедневно по 2-3 раза после операции. Офтальмологические капли назначает окулист.
Помимо боли, после лазерной коррекции пациента может беспокоить слезоточивость или сухость глаз, светобоязнь, ощущение присутствия инородного тела на роговице и пр. Серьезной опасности эти симптомы не представляют. В первые дни после операции необходимо наблюдаться у врача, который будет следить за восстановлением глаз и контролировать все возможные риски.
Хорошо видеть человек может уже спустя 2-3 дня после коррекции зрения. После операции некоторые пациенты приходят на первый осмотр с жалобами на размытое изображение и светобоязнь. Однако через несколько дней это проходит. В дневное время на улице следует надевать солнцезащитные очки. Это поможет избавиться от фотофобии, которая также сопровождается болевыми ощущениями. Покинуть клинику можно самостоятельно. За руль автомобиля лучше не садиться. От вождения желательно отказаться на две недели, на протяжении которых нужно использовать капли. Окончательно зрение восстановится через 2-4 недели.
Боль, которая беспокоит в период реабилитации, обычно носит умеренный характер. Сильные боли возникают по другим причинам. Если болевые ощущения не снимаются лекарствами, беспокоят практически постоянно, мешают спать и жить полноценно, терпеть их не рекомендуется. Сразу запишитесь на прием. Возможно, лазерная коррекция зрения вызвала осложнения, выявить которые необходимо своевременно.
Сильные боли после лазерной операции — что делать?
Осложнения после лазерной коррекции зрения — крайне редкое явление, однако полностью от них никто не застрахован. Чаще всего они являются следствием несоблюдения пациентом предписаний врача. Глазные боли бывают при следующих осложнениях:

- смещение роговичного лоскута;
- синдром «сухого глаза»;
- кератит.
Рассмотрим эти осложнения подробнее и узнаем, почему они возникают.
Смещение роговичного лоскута после операции
В первые две недели после лазерной операции запрещено прикасаться к глазам руками, тереть и чесать их. Это может привести к смещению лоскута. Часто такое бывает в результате травмы. Сопровождается смещение болью, ухудшением зрения, слезотечением. Лечится это осложнение с помощью повторной операции. Хирург расправляет складки смещенного эпителиального слоя, удаляет лишние ткани, обрабатывает глаз раствором, устанавливает лоскут на прежнее место и накладывает бандажную линзу.
После этого придется снова закапывать в глаза капли. При смещении лоскута есть риск попадания под него бактерий. Из-за этого может возникнуть инфекционное заболевание.
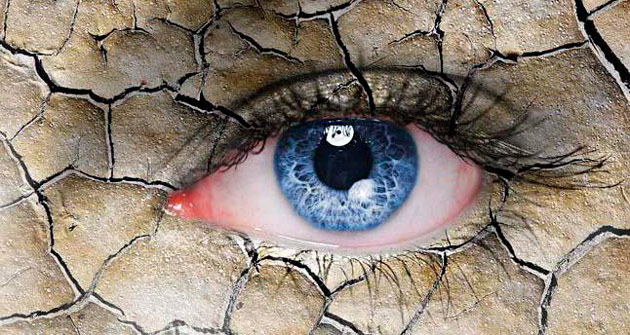
Синдром «сухого глаза» после лазерной операции
Кривизна роговицы исправляется с помощью лазера. Он испаряет ее клетки. Само воздействие лазера на глаз длится не более 2 минут, а иногда и меньше минуты, но за это время роговица получает легкий ожог. Естественной защитой организма при ожоге глаза становится повышенное выделение слезной жидкости, из-за чего возникает ее дефицит. Это и приводит к развитию синдрома. Обычно он проходит быстро. Его симптомы снимаются увлажняющими каплями.
Иногда признаки синдрома появляются через месяц после операции. Происходит это вследствие того, что человек не соблюдает рекомендации врача, проводит много времени за компьютером или перед телевизором. В первый месяц после коррекции необходимо избегать нагрузки на органы зрения. После операции лучше недели на две совсем отказаться от гаджетов.
Как отличить синдром «сухого глаза» от обычных побочных эффектов, которые были описаны выше? Он сопровождается следующими симптомами:
- пациенту кажется, что в глазу находится инородное тело — соринка, ресница;
- зуд и жжение;
- покраснение глаз и кожи век;
- слезотечение, при котором слеза попадает в носовую полость;
- фотофобия, затуманивание зрения;
- боль в глазах.

После лазерной операции пациент должен посещать окулиста достаточно часто, поэтому синдром обычно выявляется вовремя. Лечится он препаратами, которые заменяют слезу, то есть увлажняющими каплями.
Из-за чего возникает кератит после лазерной коррекции зрения?
После лазерной коррекции зрения может развиться диффузный ламеллярный кератит (ДЛК). Это очень редкое заболевание, точные причины его возникновения после лазерной операции неизвестны. При этом проявиться ДЛК может через несколько недель и даже через 3-4 месяца после коррекции. Из-за этого и сложно установить его причины. Провоцирующими факторами являются:
- смещение лоскута;
- образование рубцов;
- попадание под лоскут микробов;
- аллергическая реакция на лекарственный препарат.
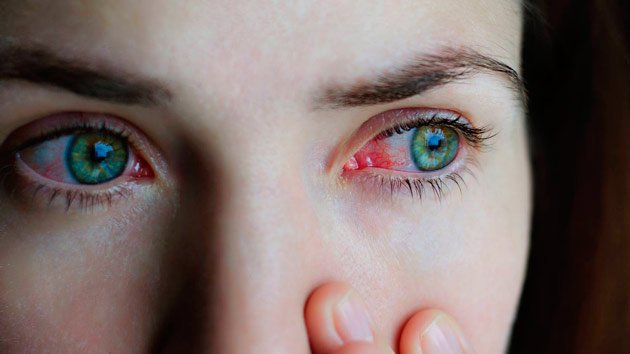
Кератит — это воспаление роговицы. Один из симптомов данной болезни — болевые ощущения в глазах. Иногда они распространяются по всей голове. Также диффузный ламеллярный кератит сопровождается:
- гиперемией — переполнением сосудов кровью;
- выраженным воспалительным процессом;
- наличием рубцов на роговой оболочке;
- отложением липидов и солей на поверхности роговицы.
Большую часть из этих признаков можно обнаружить только в ходе обследования. Пациент обращается с жалобами на боль, врач проводит первичный осмотр и назначает другие методы исследования:
- визометрию;
- флюоресцентную ангиографию;
- биомикроскопию;
- биопсию роговой оболочки.

Лечится ДЛК с помощью лекарств и операции — в зависимости от тяжести заболевания. Если лоскут смещен, образовались складки, требуется хирургическое вмешательство. Для снятия воспаления назначаются стероиды. Если роговица мутнеет, объем их увеличивают. Способ лечения зависит от многих факторов. Кератит может быть осложнен астигматизмом, инфекционной глазной болезнью и другими офтальмопатологиями. В любом случае кератит запускать опасно. Он приводит к сильному снижению зрительных функций.
Перед лазерной операцией пациент проходит тщательное обследование. За двое суток до процедуры ему придется отказаться от спиртосодержащих напитков. В день коррекции нельзя наносить на кожу лица макияж и крема. После процедуры необходимо также неукоснительно следовать предписаниям офтальмолога. При их соблюдении вероятность возникновения неприятных последствий ничтожно мала.
Главное преимущество лазерной коррекции зрения в этом и заключается. Врач контролирует все возможные риски. В связи с этим наличие гипотетических осложнений не должно пугать человека и становиться поводом для отказа от операции. При появлении боли и иных неприятных симптомов, которые начинают возникать после лазерной процедуры, обратитесь в больницу.
Источник


