При движении болит левая сторона ребер
Боль в левом подреберье не является признаком определенного заболевания. Там расположена селезенка, часть диафрагмы и стенка желудка, поджелудочная, иррадиирует боль в сердце. Откуда идут сигналы о неполадке, под силу определить только специалисту, опираясь на данные обследования и анамнез.
Для постановки правильного диагноза больному нужно прислушаться к организму, чтобы классифицировать характер и расположение боли. Эта информация поможет врачу быстро установить причину патологии и назначить адекватное лечение.
Часто боль в организме человека бывает обусловлена физиологической причиной и сигнализирует о нарушениях кровоснабжения органа или определенного участка в организме, изменении трофики тканей или нервов, воспалении и т. д.
Боль слева в подреберье связана со следующими факторами:
- Отечностью по причине воспаления в находящемся рядом органе.
- Механической травме после падения или удара.
- Изменением трофики нервов при кислородном голодании или недостаточном кровоснабжении.
- При язвах, эрозиях или прободении органов, находящихся в левом подреберье, или при бактериальном воздействии.
- Иррадиирующая боль с источником в других частях туловища.
- Боль после оперативного вмешательства в районе желудка, поджелудочной, селезенки.
Лечение боли слева в подреберье зависит от симптоматики и тяжести. В остром состоянии необходима экстренная врачебная помощь, так как существует опасность для здоровья и жизни человека. Но чаще боль говорит о наличии какого-либо развивающегося заболевания. Независимо от характера, интенсивности и длительности боли, подобные симптомы являются причиной для срочного обращения в клинику.
Причины боли и методы ее устранения
Болезненные ощущения в левом подреберье могут вызывать следующие факторы:
- Длительное перенапряжение мышц из-за нахождения тела в однообразной позе, в результате чего мускулатура не способна полностью расслабиться.
- Инфекционные и аутоиммунные болезни. Причиной боли могут быть ангина, пневмония, инфекционные воспалительные процессы в ЖКТ, а также инфекционный мононуклеоз, провоцирующий разрыв селезенки, или вирусный гепатит, при котором происходит ее увеличение, аутоиммунные патологии – склеродермия и красная волчанка. У женщин боль в левом подреберье могут провоцировать инфекционные гинекологические и венерологические заболевания.
- Травмы, полученные в результате падения, аварии, или другого несчастного случая, при которых механическое воздействие приходится на область живота, и вызывает травмы, кровоподтеки и разрывы внутренних органов (селезенки, поджелудочной железы, диафрагмы, легкого), тканей и ребер.
- Переохлаждение, способное вызвать воспаление нерва, мышечный или сосудистый спазм, а также обострение заболеваний почек.
- Чрезмерная физическая нагрузка, такая как бег на беговой дорожке, прыжки, быстрая ходьба, фитнес и силовые тренировки способны вызвать боль даже у здоровых людей. Это связано с тем, что организм не успевает приспособиться к увеличению кровообращения при недостаточной разминке перед началом занятий.
- Стрессовое состояние организма в результате недостаточного сна, тревоги, и других различных психосоматических состояний, требующих помощи психотерапевта.
Клиническая практика показывает, что чаще всего боль в левом подреберье вызывают следующие заболевания:
Межреберная невралгия
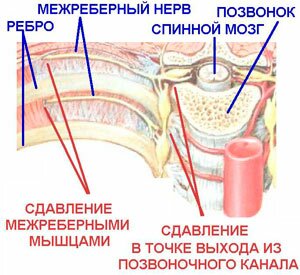 Развивается вследствии сдавливания нервов, проходящих между ребрами, и проявляется в виде болей различного характера: жгучих и острых, тупых или ноющих. Боль становятся сильнее при кашле, физическом труде или во время вдоха. В отдельных случаях им сопутствуют бледность или покраснение кожи, мышечный тремор, повышенное потоотделение. Давление на отдельные точки со стороны спины также вызывают боль, которая иногда отдает под лопатку или в поясничную область.
Развивается вследствии сдавливания нервов, проходящих между ребрами, и проявляется в виде болей различного характера: жгучих и острых, тупых или ноющих. Боль становятся сильнее при кашле, физическом труде или во время вдоха. В отдельных случаях им сопутствуют бледность или покраснение кожи, мышечный тремор, повышенное потоотделение. Давление на отдельные точки со стороны спины также вызывают боль, которая иногда отдает под лопатку или в поясничную область.
Лечение заболевания проводится путем облегчения и снятия болевого синдрома и устранением причины возникновения патологии.
При этом применяются следующие терапевтические методы:
- Общий медикаментозный с применением нестероидных противовоспалительных препаратов, миорелаксантов, успокоительных средств и витаминов группы В;
- Местное лечение с применением мазей и гелей, содержащих НПВС, а также сухого тепла;
- Немедикаментозный метод, включающий мануальную и иглорефлексотерапию, лечебную физкультуру и массаж, физиотерапию;
- Методы народной медицины в виде компрессов, отваров, настоев и ванн, снимающих боль и воспаление.
Остеохондроз
Остеохондроз или грыжа поясничного, или грудного отдела позвоночника, в результате которых ущемляются и сдавливаются нервы, выходящие из спинномозгового канала, способны вызвать боль слева в подреберье. Боль разной интенсивности и длительности способна перетекать в область спины и возрастать при кашле, глубоком дыхании и резком движении.
Лечением всех форм заболеваний позвоночника занимается вертебролог.
Для этого применяются следующие методы:
- Консервативный, с применением обезболивающих и противовоспалительных средств, а также миорелаксантов и препаратов, улучшающих микроциркуляцию. Кроме того рекомендуется лечебная физкультура;
- Хирургический, проводится при некупирующемся болевом синдроме и выраженных невротических нарушениях;
- Народный, применяется в комплексе с вышеназванными способами и включает средства на основе натуральных компонентов для снятия боли и отека.
Миозит
 Представляет собой группу заболеваний, которые характеризуются поражением соединительных тканей и поперечно-полосатых мышц туловища. Боль в левом подреберье вызывает грудной и поясничный миозит. Часто причиной патологии становится стресс, длительное напряжение определенных мышц, аутоиммунные и инфекционные болезни, травмы, переохлаждения, большая физическая нагрузка.
Представляет собой группу заболеваний, которые характеризуются поражением соединительных тканей и поперечно-полосатых мышц туловища. Боль в левом подреберье вызывает грудной и поясничный миозит. Часто причиной патологии становится стресс, длительное напряжение определенных мышц, аутоиммунные и инфекционные болезни, травмы, переохлаждения, большая физическая нагрузка.
Главный симптом миозита – сильная локализованная мышечная боль, возрастающая при движении или надавливании. Также наблюдается возрастание температуры тела, отечность и слабость мышцы, ограниченность движений, высокая чувствительность кожи. Заболевание сопровождают длительные, но не очень интенсивные боли. При пальпации ощущаются перенапряженные жесткие мышцы.
Лечение заболевания производят в зависимости от его этиологии и симптоматики. Для этого применяют:
- Медикаментозную терапию (НПВС, миорелаксанты, анальгетики, витамины);
- Физио- и мануальную терапию;
- Лечебную физкультуру;
- Гирудо- и апитерапию.
При отсутствии возможности обратиться к врачу, снятию остроты симптомов миозита способствует сухое тепло. Для этого туловище заматывают шарфом или поясом из собачьей шерсти. Хорошо себя зарекомендовали согревающие настойки и втирание эфирных масел. При лечении не принимают алкоголь, соленую и жирную пищу, избегают физических нагрузок.
Перелом или трещины ребер
При возникновении трещины или перелома ребра или нескольких ребер появляется сильная боль, которая может быть и левом подреберье. Она возникает из-за прямого травматического воздействия на нервы, сосуды, надкостницу и мускулы подреберья с большим числом нервных окончаний после ушиба, растяжения, сдавливания, размозжения.
Травмы ребер делят на следующие виды:
- Трещины, образующиеся при нарушении общей целостности кости, когда отсутствует ее смещение. Иногда при трещинах травмируется легкое и открывается кровотечение внутри грудной клетки;
- Перелом костной ткани, или поднадкостничный перелом;
- Полный перелом на месте изгиба.
Выраженность боли зависит от обширности травмы, вида перелома и осложнений сразу после травмирования, или через некоторое время:
- При травме чувствуется резкая боль в месте повреждения;
- При ушибе характер боли различается: она может быть тупой и ноющей, но становиться сильной при движении или наклоне;
- Иногда наблюдается затруднение дыхания из-за усиления боли при попытке сделать глубокий вдох;
- На месте травмы образуется отек и припухлость, болезненная при пальпации, которая в большинстве случаев проходит через сутки.
Диагностируют перелом ребер при помощи рентгеноскопического обследования. Врач предварительно проводит оценку общего состояния больного, обстоятельства и характер получения повреждений. Во время осмотра пациента просят сделать вдох, который прерывается при ощущении сильной боли (синдром прерванного вдоха). При помощи пальпации определяют место максимальной болезненности и вид деформации. При подозрениях на осложнения, врач назначает УЗИ брюшины и грудной клетки.
Перелом нижних ребер – достаточно опасная травма, т.к. может сопровождаться повреждением печени, селезенки, почек. Часто перелом даже одного ребра вызывает осложнения в виде пневмоторакса, ушибов сердца и легкого, разрыва межреберной артерии, вызывающего внутреннее кровотечение.
Первая помощь и лечение при переломе или трещине ребер включает в себя следующие методы:
- Прием обезболивающих средств, включая наркотическое – Промедол, спирт-новокаиновая блокада;
- Применение отхаркивающих средств;
- Пункция плевральной полости при пневмо- или гемотораксе;
- Ограничение подвижности грудной клетки для исключения возможности дальнейшей травматизации;
- Гипсовый корсет при лечении осколочного перелома.
Разрыв селезенки
Не обязательно связан с внешним механическим повреждением, таким как удар, резкое движение или поднятие большого веса. Физиологическое расположение селезенки – под ребрами с левой стороны, достаточно близко от кожи, делает ее особенно уязвимой. Ее разрыв ведет к кровоизлиянию, которое определяется по синеватому ореолу возле пупка.
Кроме разрыва, острая боль возникает при увеличении селезенки и растяжении ее капсулы. К такой патологии может приводить воспаление органа, инфаркт или мононуклеоз, вызванный инфекцией.
При травмах селезенки наблюдаются характерные симптомы:
- Незначительные травмы вызывают повышенную чувствительность в левом подреберье;
- Устойчивая диффузная боль в животе, раздражение брюшной полости, сильная чувствительность;
- Беспокойство и тревога, тахикардия, тахипноэ;
- Бледность кожи;
- Падение пульсового давления и капиллярного наполнения;
- При внутрибрюшном кровотечении, вызвавшем кровопотерю 5-10% от общего объема, возникают признаки раннего шока.
Виды разрывов селезенки:
- Одномоментный разрыв капсулы и тканей самого органа, что вызывает резкую боль и внутреннее кровотечение, представляющее опасность для жизни больного;
- Двухмоментный, или замедленный. Характеризуется внезапностью, профузным характером и большой кровопотерей. Образуется при разрыве с формированием гематомы, а после нескольких часов или дней происходит окончательный разрыв, вызванный резким движением, кашлем, и т. д.
- Самопроизвольный, который происходит при туберкулезе органа, лейкозе или малярии.
Разрыв селезенки сопровождается следующими симптомами:
- Ощущением толчка слева под ребрами, чувством дискомфорта и тупой болью в области поражения;
- Усиление кровотечения дополняют клинические признаки усиливающейся боли, головокружения, тошноты и рвоты, нехватки воздуха, а также апатией и отсутствием аппетита;
- При отсутствии помощи, через несколько часов боль усиливается, становясь нестерпимой, вызывая дезориентацию и спутанность сознания.
Единственным надежным методом лечения разрыва селезенки является спленэктомия.
Проблемы с сердцем
Обострения ишемии и инфаркт миокарда способны стать причиной боли в левом подреберье. Боль при этом ноющая, покалывающая и тупая. Усиливается при стрессе, глубоком вдохе и физической активности. В ряде случаев способна отдавать под лопатку в спину.
Кардиомиопатия – это группа патологий, нарушающих работу миокарда, и развивающихся на фоне разных сердечных и внесердечных нарушений, имеющих самые разные причины. Это болезни сердца с поражением клапанов, коронарных сосудов, многие специалисты включают в данную группу ИБС, пороки клапанов, гипертонию и другие самостоятельные болезни.
Самое распространенное заболевание сердца – ишемическая болезнь. Она развивается при недостатке поступления кислорода в миокард и коронарные сосуды при атеросклерозе. Проявлениями патологии может быть аритмия, стенокардия, инфаркт миокарда и внезапный летальный исход.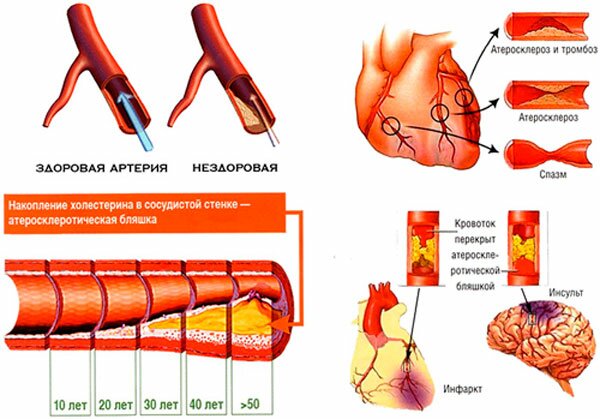
К симптомам ИБС относят:
- Чувство сжатия в груди;
- Ощущение слабости;
- Появление одышки даже при незначительной нагрузке;
- Высокое холодное потоотделение;
- Аритмия;
- Чувство тошноты.
ИБС при стенокардии характеризуется короткими приступами интенсивных болей, давящим чувством в области сердца. Боль обычно отдает в левую сторону – под ребра или лопатку, в конечности. Реже симптомы напоминают проблемы с пищеварением и изжогу.
Диагностика ИБС может проводиться на основании показаний больного, анамнеза или ручного обследования только у пациентов с наличием классической стенокардии. В остальных случаях поставить правильный диагноз возможно после применения инструментальных методов диагностики:
- ЭКГ в покое и в состоянии приступа стенокардии;
- Длительный мониторинг ЭКГ;
- Пробы с нагрузкой (при физической нагрузке, фармакологических пробах и электростимуляции предсердий).
Инфаркт миокарда происходит при смерти клеток сердечной мышцы, и развивается при закупорке тромбом коронарной артерии, из-за чего часть органа испытывает недостаток кислорода. Главная причина патологии – атеросклероз, который усугубляется наличием следующих факторов:
- Принадлежностью к мужскому полу;
- Неблагоприятной наследственностью;
- Лишним весом и недостатком двигательной активности;
- Сахарным диабетом;
- Повышенным АД;
- Курением.
Клиническая картина заболевания включает следующие периоды:
- Острейший, начинается с острой ишемии сердечной мышцы и заканчивается образованием некроза, продолжается от 0,5 до 2 ч. Характерен сильной болью, отдающей в левое подреберье, лопатку, ухо, руку. За это время периодически становится то слабее, то сильнее;
- Острый, на котором заканчивается формирование некроза. Характерен прекращением боли, или сохранением ее при глубокой ишемии. Продолжается 2-14 дней.
- Подострый, при котором отмечается начальный этап образования рубца. Боль отсутствует, иногда развивается сердечная недостаточность. Частота сокращений сердца и активность кровяных ферментов нормализуется;
- Постинфарктный, при котором плотность рубца повышается, а миокард привыкает к новым условиям работы. Продолжается 3-6 мес.
Первая помощь человеку с подозрением на инфаркт миокарда заключается в следующих действиях:
- Немедленно вызвать «скорую помощь», при наличии признаков приближения инфаркта в течение более 5 мин.;
- Принять аспирин;
- Принять нитроглицерин (при условии предварительного согласования дозировки с врачом);
- При наступлении бессознательного состояния, приступить к сердечно-легочной реанимации.
Лечение инфаркта проводят сразу после выяснения диагноза. Оно предполагает применение следующих мер:
- Обезболивания;
- Стабилизации системной гемодинамики;
- Нормализации кровоснабжения сердечной мышцы;
- Снижения потребности сердца в кислороде;
- Седативной терапии.
Заболевания сердца и сосудистой системы относятся к достаточно распространенными. Врач, исходя из симптоматики, разрабатывает индивидуальное лечение для каждого пациента, состоящее из следующих направлений:
- Безмедикаментозная терапия, включающая снижение физических нагрузок и корректировку диеты (уменьшение в рационе количества воды и соли);
- Медикаментозное лечение. Применяют лекарства, улучшающие кровоток и расщепляющие холестериновые бляшки, среди которых антиагреганты, антикоагулянты, адреноблокаторы, нитраты и мочегонные.
- Хирургический метод. Болезнь лечат коронарным шунтированием и внедрением медицинского баллона;
- Эндоваскулярная коронароангиопластика заключается в введении специальных препаратов, призванных восстановить кровообращение в поражённых сосудах сердца, через мелкие проколы в коже в районе бедренной артерии.
Заболевания легких
А, именно левосторонняя пневмония, бронхит и плеврит, вызывают в левом подреберье тупую боль, которая возрастает при изменении положения тела, глубоком дыхании и кашле. Характерными признаками патологий будут боль в горле, кашель, высокая температура тела, ринит, и т. д.
Лечение болезней легких требует правильного подбора лекарств. Для этого выясняют возбудителя патологии, и назначают специфический антибиотик. Самостоятельный прием антибиотиков приводит к осложнениям и выработке у возбудителя болезни резистентности к препаратам.
Патологии диафрагмы
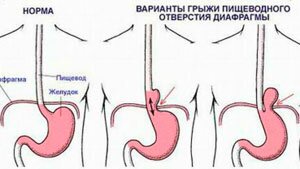 В частности грыжа пищевого отверстия, вызывающая соответствующую левостороннюю боль. Ослабление сфинктера вызывает забрасывание пищи в пищевод, а иногда и проникновение через него верхних отделов желудка. При этом помимо боли в левом боку человек чувствует тошноту, изжогу, горечь во рту. Защемление в диафрагмальном отверстии стенок желудка вызывают резкую боль, локализованную в левом подреберье.
В частности грыжа пищевого отверстия, вызывающая соответствующую левостороннюю боль. Ослабление сфинктера вызывает забрасывание пищи в пищевод, а иногда и проникновение через него верхних отделов желудка. При этом помимо боли в левом боку человек чувствует тошноту, изжогу, горечь во рту. Защемление в диафрагмальном отверстии стенок желудка вызывают резкую боль, локализованную в левом подреберье.
Причины, вызывающие диафрагмальную грыжу, следующие:
- Изнуряющая физическая работа;
- Лишний вес;
- Возрастные изменения;
- Беременность.
Лечение патологии аналогично лечению рефлюкс-эзофагита, которое в основном заключается в изменении образа жизни (нормализации массы тела, отказе от вредных привычек и тяжёлой пищи), а также в использовании препаратов, защищающих слизистую оболочку пищевода. Консервативные методы эффективны при неосложненных скользящих грыжах. При неэффективности консервативных методов проводится оперативное вмешательство, в результате которого органы брюшины низводятся из грыжевого мешка.
Заболевание часто провоцирует коронарные боли из-за раздражения блуждающего нерва и достаточно опасно осложнениями сердечно-сосудистой системы, в том числе инфарктом миокарда.
Острый аппендицит
Аппендикс находится с правой стороны туловища, но при остром приступе боль может чувствоваться и в левом подреберье, расходясь в стороны и к пупку, возрастая при вдохе или ходьбе. Также наблюдается высокое газообразование, вызывающее вздутие живота и колики. Опорожнение кишечника снижает интенсивность боли, которая вскоре вновь возвращается в острую форму.
Лечение острого аппендицита проводится только при помощи оперативного вмешательства, при этом как можно раньше после возникновения симптомов (в течение 12-48 ч.). Консервативные методы лечения включают в себя применение холода в начальном периоде возникновения боли, а после тепла и покоя. Использование слабительных и наркотических средств противопоказано.
Как видно из статьи, причин, вызывающих боль в левом подреберье при движении, существует множество, среди которых мы рассмотрели только самые основные. При возникновении болевых ощущений, независимо от остроты симптомов, их лечение остается прерогативой врача, а самолечение только усугубит тяжесть процесса. Кроме того, бесконтрольное применение лекарств или народных средств способно вызвать серьезные осложнения, вплоть до смертельного исхода. Помните, любая левосторонняя боль является прямым указанием для оперативного обращения к врачу и получения медицинской помощи.
При возникновении боли в левом подреберье следует обратиться к терапевту, который проведет необходимое обследование, а для постановки точного диагноза порекомендует консультацию более узкого специалиста, такого как хирург, гастроэнтеролог, вертебролог, пульмонолог или травматолог.
Избежать появление болевого синдрома в левом подреберье возможно при регулярных диспансеризациях, на которых лечащий врач проводит плановые осмотры. Такие меры особенно актуальны пожилым людям, у которых риск возникновения патологий сердца, органов ЖКТ и позвоночника особенно велик. Профилактика боли под левым ребром связана с правильным питанием и здоровым образом жизни, так как в большинстве случаев она вызвана патологиями органов ЖКТ.
Источник


