Почему может болеть шея у пожилого человека

В статье приведены данные по вопросам диагностики и лечения болей в шее у лиц пожилого возраста
 Для цитирования. Шестель Е.А., Данилов А.Б. Боли в шее у лиц пожилого возраста / РМЖ. Болевой синдром. 2015. С. 19–21.
Для цитирования. Шестель Е.А., Данилов А.Б. Боли в шее у лиц пожилого возраста / РМЖ. Болевой синдром. 2015. С. 19–21.
По данным различных авторов, от 50 до 90% населения планеты хотя бы однократно испытывали болевые ощущения в шее и спине. Это вторая по частоте обращения к врачу проблема после заболеваний, сопряженных с повышением температуры. Пик заболеваемости приходится на лиц трудоспособного возраста, однако в старшей возрастной группе данные показатели остаются достаточно высокими [1, 2]. Боль в шее встречается примерно у 23% женщин и 17% мужчин [3].
Шейный отдел позвоночника представляет собой самую подвижную часть позвоночного столба, что предопределяет его особую уязвимость по отношению к травмам и дегенеративным изменениям. Тем не менее дегенеративно-дистрофические изменения позвоночника – далеко не единственная причина боли в шее, которая, таким образом, требует тщательной дифференциальной диагностики [4]. Подробные причины боли в шее приведены в таблице 1.

Основные причины боли в шее у пожилых – остеохондроз и остеоартроз позвоночника. Но в данной возрастной группе резко возрастает риск заболеваний с тяжелым течением и ургентным прогнозом. Поэтому у этих пациентов в первую очередь необходимо исключить:
– ревматическую полимиалгию;
– анкилозирующий спондилит;
– ишемическую болезнь сердца;
– подвывих атлантоосевого сустава при ревматоидном артрите;
— метастатические опухоли позвоночника;
– рак Панкоста;
– абсцесс или опухоль глотки или заглоточного пространства;
– воспалительные или паранеопластические поражения головного мозга и его оболочек.
Фасетчатый синдром
Поражение межпозвоночных суставов позвоночника (фасетчатый синдром) – основная причина боли в шее. Распространенность его увеличивается с возрастом. Так, рентгенологические признаки дегенеративных изменений шейного отдела позвоночника обнаруживаются у 60% людей старше 50 лет и у 85% – старше 65 лет [5].
Межпозвоночные суставы богато иннервированы, поэтому их поражение почти всегда вызывает боль. Она имеет следующие характеристики:
– тупая (реже острая) боль в шее, чаще по утрам, после сна в неудобном положении (больные нередко говорят, что их «продуло»);
– иррадиация боли в затылок, ухо, лицо и висок (при поражении верхнешейного отдела позвоночника) или в плечо, особенно в надлопаточную область (при поражении нижнешейного отдела) ;
– усиление боли при движениях и ее ослабление в покое;
– ограничение движений головы (чаще всего ограничены повороты) и напряжение мышц шеи;
– односторонняя болезненность при пальпации в проекции пораженного сустава;
– иррадиация боли в руки не характерна.
Миофасциальный синдром (МФС)
МФС – 2-я по частоте причина болей в шейном отделе у лиц пожилого возраста. Он характеризуется мышечной дисфункцией с формированием локальных болезненных уплотнений в пораженных мышцах. МФС может быть первичным (в результате антифизиологической перегрузки мышечного аппарата) и вторичным (развиваться на фоне вертеброгенной патологии) [6].
Диагностика МФС основывается на выявлении типичных признаков и клинических проявлений согласно диагностическим критериям D. Simons (1989) [7].
I. «Большие» критерии (необходимо наличие всех 5):
1) жалобы на локальную или региональную боль;
2) ограничение объема движений;
3) пальпируемый в пораженной мышце тугой тяж;
4) участок повышенной чувствительности в пределах тугого тяжа (триггерная точка) ;
5) характерная для данной пораженной мышцы зона отраженной боли.
II. «Малые» критерии (необходимо наличие 1 из 3):
1) воспроизводимость боли при стимуляции триггерных точек;
2) вздрагивание при пальпации триггерной точки пораженной мышцы;
3) уменьшение боли при растяжении пораженной мышцы.
Остеохондроз шейного отдела позвоночника
Остеохондроз шейного отдела позвоночника у лиц пожилого возраста встречается гораздо чаще, чем остеохондроз поясничного отдела, и является 3-й причиной по частоте встречаемости. Дегенерация межпозвоночных дисков вызывает вторичные изменения межпозвоночных суставов, что в свою очередь приводит к сужению межпозвоночных отверстий и сдавлению спинномозговых корешков. Чаще всего поражаются межпозвоночные диски нижнешейного отдела позвоночника, при этом обычно возникают односторонняя боль в шее и нарушения чувствительности в руке на стороне поражения. Симптомы сдавления отдельных корешков представлены в таблице 2 [8].

Лечение
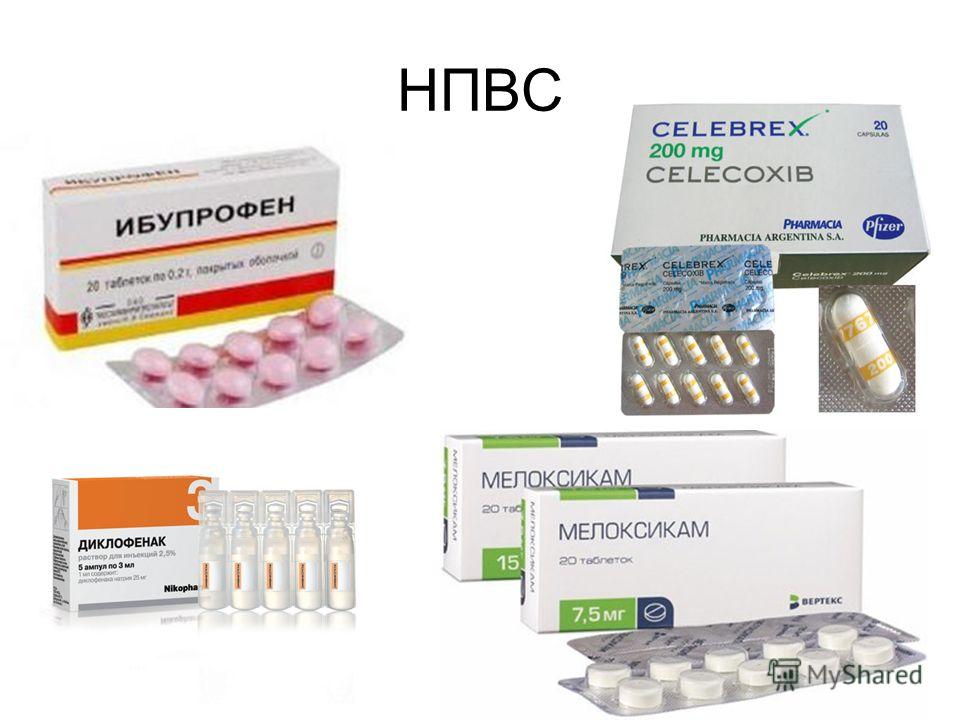
Лечение болей в шейном отделе направлено на ускорение регресса симптомов, предупреждение хронизации болевого синдрома и дальнейших обострений. Это требует быстрого адекватного купирования болевого синдрома. Для контроля над болью применяют нестероидные противовоспалительные препараты (НПВП). НПВП подразделяют на селективные (с-НПВП) и неселективные (н-НПВП). Последние в терапевтических дозах блокируют не только ЦОГ-2, но и ЦОГ-1.
ЦОГ-1 постоянно присутствует в тканях и с ее участием образуются простагландины (ПГ), выполняющие протективные функции в слизистой оболочке желудка, эндотелии, регулирующие почечный кровоток. С ингибированием ЦОГ-1 и снижением регулирующих физиологических эффектов ПГ связаны побочные действия НПВС.
ЦОГ-2 в норме обнаруживается в незначительных количествах. Синтез ЦОГ-2 происходит в макрофагах, моноцитах, синовиоцитах, фибробластах, хондроцитах, эндотелиальных клетках под влиянием факторов, активирующихся при воспалении, таких как цитокины (интерлейкины, фактор некроза опухоли), свободнорадикальные формы кислорода, липополисахариды, активатор тканевого плазминогена, митогенные факторы и др. Уровень ЦОГ-2 существенно (в 10–80 раз) увеличивается при воспалении, в связи с чем ее считают патологической.
Эффективность различных НПВП при использовании в адекватных дозах (средних и высоких терапевтических) не отличается. Это подтверждают данные многочисленных клинических исследований, в которых сопоставляли анальгетическое и противовоспалительное действие с-НПВП и н-НПВП при травмах, операциях и заболеваниях опорно-двигательного аппарата [9–11].
В России НПВП представлены 19 непатентованными наименованиями, и выбор препарата зависит от степени его безопасности. Осложнения со стороны ЖКТ являются наиболее частой и хорошо изученной патологией, ассоциированной с приемом НПВП. Главными элементами патогенеза этих осложнений считаются блокада фермента ЦОГ-1 (характерно для н-НПВП) и уменьшение синтеза цитопротекторных ПГ. Снижение защитного потенциала слизистой оболочки приводит к ее повреждению под воздействием внешних факторов агрессии и развитием НПВП-гастропатии и НПВП-энтеропатии [12].
У лиц старшей возрастной группы необходимо обратить внимание на негативное влияние НПВП на сердечно-сосудистую систему. Оценить реальную частоту данных осложнений сложно, поскольку хронические заболевания опорно-двигательной системы (как причина назначения НПВП) и артериальная гипертензия (АГ) очень часто сочетаются в данном возрасте. По данным популяционных исследований, в США примерно 20 млн человек принимают одновременно и НПВП, и антигипертензивные препараты, а в целом НПВП назначают более чем 1/3 больных, страдающих АГ [13].
ЦОГ-1/ЦОГ-2-зависимый синтез ПГ играет важную роль в физиологической регуляции сосудистого тонуса и функции почек. ПГ взаимодействуют с ренин-ангиотензиновой системой, модулируя вазоконстрикторный и антинатрийуретический эффекты ангиотензина II. Обсуждается несколько взаимосвязанных механизмов, определяющих прогипертензивный эффект НПВП: снижение выведения натрия за счет влияния на клубочковую фильтрацию и усиление его проксимальной канальцевой реабсорбции; сужение сосудов в результате подавления синтеза ПГ с вазодилататорной активностью (ПГЕ2 и ПГI2) и/или усиления высвобождения норадреналина из симпатических нервных окончаний, а также увеличения чувствительности рецепторов сосудистой стенки к действию вазоконстрикторных субстанций; снижение величины почечного кровотока и скорости клубочковой фильтрации, увеличение секреции эндотелина-1; токсическое действие НПВП на почки (лекарственная нефропатия). Почечная регуляция артериального давления (АД) во многом определяется активностью ЦОГ-2, поэтому любые НПВП (с–НПВП и н-НПВП) способны оказывать прогипертензивное действие [14–16].
Помимо дестабилизации АГ НПВП также могут вызывать НПВП-ассоциированные кардиоваскулярные катастрофы и дестабилизацию сердечной недостаточности [17].
Напроксен (Налгезин)
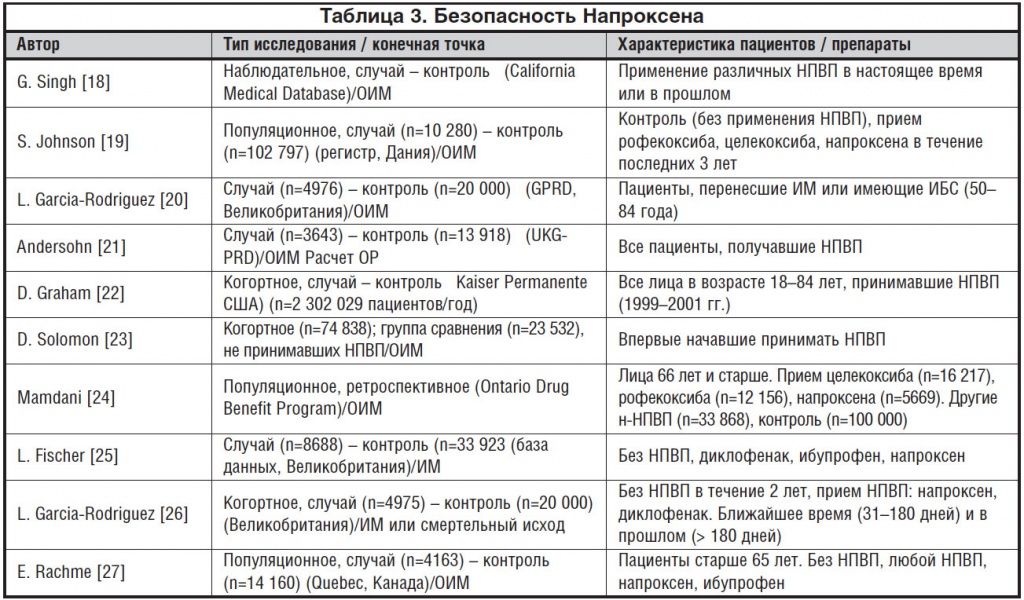
Напроксен в России используется неоправданно редко, хотя в странах Западной Европы и США его используют достаточно широко как в качестве универсального препарата, так и для кратковременного лечения боли (в т. ч. как безрецептурное средство) и длительной симптоматической терапии хронических ревматологических заболеваний. Такая популярность Напроксена обусловлена не только высокой степенью обезболивающей активности (препарат относится к н-НПВП), но и тем, что он является самым безопасным препаратом относительно кардиоваскулярных рисков. Его эффективность доказана многочисленными независимыми исследованиями в разных возрастных группах с различными факторами риска цереброваскулярных катастроф в разных странах мира. Наиболее значимые исследования приведены в таблице 3.
Минимальный риск развития кардиоваскулярных катастроф позволяет ряду западных экспертов рекомендовать напроксен как препарат выбора при наличии коморбидных заболеваний сердечно-сосудистой системы [28].
Риск развития иных осложнений, таких как нефро- и гепатопатия, хирургическое кровотечение, на фоне приема напроксена не отличается от такового других н–НПВП [18–27].
По данным экспериментальных исследований, некоторые НПВП (ибупрофен, напроксен, индометацин) могут конкурировать с ацетилсалициловой кислотой за связывание с активным центром ЦОГ-1 и нивелировать его антиагрегантный эффект. При этом напроксен сохраняет свои свойства НПВП с высокой кардиобезопасностью. Поэтому нет необходимости совместного приема напроксена и ацетилсалициловой кислоты, что особенно важно у лиц с коморбидной патологией в условии полипрагмазии [29, 30].
На российском рынке напроксен представлен в виде препарата Налгезин® по 275 мг в 1 таблетке, а также Налгезин® Форте с дозировкой 550 мг. Препарат Налгезин® быстро и полностью абсорбируется из ЖКТ с биодоступностью 95% (прием пищи практически не влияет ни на полноту, ни на скорость всасывания). Время достижения максимальной концентрации в сыворотке крови – 1–2 ч, период полувыведения – 12–15 ч. Такая фармакодинамика обеспечивает Налгезину высокую эффективность при приеме 2 р./сут. Средняя терапевтическая доза – 550 мг 2 р./сут. При сильном болевом синдроме максимальная суточная доза может быть увеличена до 1650 мг/сут в сут сроком до 2 нед. в максимальной дозе препарата. У лиц пожилого возраста с нарушением функции почек в анамнезе доза Налгезина ограничивается 550 мг/сут.
В заключение необходимо подчеркнуть, что боли в шее у лиц старшей возрастной группы являются распространенным синдромом. У таких пациентов диагностику необходимо начинать с исключения ургентной патологии, паранеопластического процесса, системного заболевания соединительной ткани. Дегенеративные изменения позвоночного столба и МФС являются наиболее частыми причинами болей в шее и требуют адекватной обезболивающей терапии. Препаратом выбора должен быть НПВП с высокой степенью безопасности с учетом коморбидных заболеваний пациента.
Источник

Боль шее возникает не только у пожилых людей, но и у молодых. При этом причины ее развития могут быть совершенно разными. Не всегда больные обращают внимание на этот симптом, а ведь он может говорить о наличии серьезного заболевания. Важно знать, причины боли в шее, что провоцирует боль, как устранить ее и не допустить повторного появления. Неприятные ощущения в шейной части позвоночника не дают человеку нормально двигаться, а также отдыхать. Именно поэтому его работоспособность снижается, самочувствие ухудшается.
Классификация болевых ощущений
Шея является самым коротким отделом позвоночника, поэтому она больше всех подвержена различным повреждениям. Прежде чем обратиться к врачу за помощью, необходимо определить характер боли, ее тип, а также периодичность появления. Если шея болит даже в состоянии покоя, лечить ее нужно незамедлительно.
Классифицировать патологические ощущения можно по их локализации:
- Соматическая поверхностная боль. Она появляется вследствие повреждения костей или мышечной ткани.
- Соматическая глубокая. Она говорит о том, что повреждены внутренние органы.
Кроме того, боль бывает периферическая и центральная. Классифицировать дискомфорт в районе шеи можно и по ее характеру:
- Резкая боль в шее. Она возникает в том случае, если передавлены нервные рецепторы. Кроме того, спровоцировать шейный прострел могут мышечные спазмы или невралгия.
- Ноющая боль. Поспособствовать ее появлению может затекание мышц, физическое переутомление, проблемы со связками.
- Боль в шейном отделе позвоночника, которая сопровождается онемением. В этом случае причиной ее появления является защемление нерва, выпадение диска, межпозвоночная грыжа шейного отдела.

- Постоянная боль.
- Неприятные ощущения, отдающие в плечо, грудь, руку, голову.
- Дискомфорт, который появляется только во время движения головой.
- Периодический дискомфорт. Его причины не всегда можно объяснить.
Боль в области шеи не всегда можно определить правильно. Но если дискомфорт возникает часто или не проходит, нужно срочно пройти обследование позвоночника.
Причины развития патологии
Причины боли в шее бывают совершенно разными, но их можно разделить на определенные группы:
Болезни спинного мозга и позвоночника:
- Остеохондроз шейного отдела позвоночника. Это хроническое заболевание, при котором внутри межпозвоночных суставов и дисков происходят необратимые дегенеративные процессы. Спровоцировать такое нарушение может чрезмерная длительная нагрузка на позвоночник. Вследствие этого ухудшается кровообращение и питание межпозвоночных дисков, что способствует развитию небольших трещин в их теле. При движениях головой слышится хруст.
- Шейный спондилез. Это хроническая патология, для которой характерно появление костных разрастаний — остеофитов на краях позвонков. Представленные новообразования сдавливают корешки спинного мозга в месте поражения. Вследствие этого появляется сильная боль. Если повреждение получил и спинной мозг, у больного развивается неврологическая симптоматика. Причиной развития такой патологии является длительное соблюдение одной и той же позиции. Тут появляется боль сзади.

- Травма шейного отдела позвоночника. Тут проявляется сильная боль в шее. Повреждение и сдавливание нервов, а также сосудов, происходит из-за вывиха или перелома позвонков. Самой тяжелой травмой является хлыстовая, во время которой происходит резкое силовое сгибание и разгибание шейного отдела. Ее человек может получить в автомобильной аварии, при падении с высоты, при интенсивных занятиях спортом. Болит шея тут при наклоне головы назад, некоторых случаях ее подвижность, вообще, ограничивается.
- Протрузия или грыжа позвоночного диска. Спинномозговые нервы защемляются межпозвоночным диском, который выпячивается. Если фиброзное кольцо разрывается и его содержимое перемещается в область спинномозгового канала, тут можно говорить о грыже.
Острые или хронические инфекции:
- Менингит. При воспалении оболочек головного мозга сильно болит шея. Происходит спазм мышечных волокон затылочной части головы.

- Заболевания кожи: абсцесс, фурункул, фолликулит, флегмона. Воспалительный процесс распространяется на шейный отдел, если поражена кожа затылка.
Поражение мышечно-связочного аппарата:
- Растяжение. Оно характеризуется микроразрывом волокон с излиянием небольшого количества крови.
- Миозит. Это воспалительный процесс, при котором наблюдается расширение сосудов пораженной мышцы. Спровоцировать такое патологическое состояние может не только травма или инфекция, но и переохлаждения. Тут наблюдается острая боль в шее.
Почему болят мышцы шеи? Читайте в подробной статье.
Причины, симптомы и способы лечения заболевания разбираем вместе с мастером спорта Дмитрием Носовым:
- Перенапряжение шейных мышц. Указанный отдел позвоночника болит из-за длительного нахождения в одном и том же положении, например: работа за компьютером. Кровообращение в мышцах спины и шеи нарушается, поэтому у человека начинает болеть затылочная часть.
Поражение нервных волокон:
Невралгия. Тут боль появляется вследствие повреждения нервных окончаний, которые иннервируют кожу затылка, головы и шеи. Среди причин такой патологии можно выделить инфекции, ревматические поражения тканей, опухоли.
Повреждение шейных сосудов:
- Тромбоэмболия. Тут закупоривается позвоночная артерия. Вследствие накопления сгустков в сосудах нарушается питание структур спинного и головного мозга.
- Шейная мигрень. Боль появляется вследствие сужения одной или обеих позвоночных артерий. Спинной и головной мозг недостаточно питается.
Про основные причины появления боли в шее и плечах мы рассказали в этой статье — https://spinahealth.ru/boli/shejnyj/bol-v-shee-i-v-pleche.html.

Причины возникновения шейной мигрени
Системная болезнь:
- Болезнь Бехтерева. Воспалительный процесс развивается и в шейных межпозвоночных суставах. Так как для него характерно постепенное прогрессирование, сочленения с течением времени просто срастаются друг с другом. Это приводит к существенному ограничению подвижности этой части тела. Боль в шейном отделе позвоночника нарастает постепенно, с развитием основного заболевания.
- Ревматоидный артрит. Он характеризуется повреждением соединительной ткани и мелких суставов по всему организму. Сначала межпозвоночные сочленения отекают и воспаляются, что вызывает острую боль в области затылка и шеи. Так как патология постоянно прогрессирует, то прочность межпозвоночных суставов нарушается, а также происходит их деформация. Могут происходить вывихи и подвывихи позвонков. Они сопровождаются защемлением нервов спинного мозга.
Врач травматолог-ортопед Юрий Васильевич Пилипчук расскажет в видео о причинах появления и способах лечения ревматоидного артрита:
- Ревматическая полимиалгия. Это тоже системное заболевание, которое диагностируется преимущественно у людей среднего и пожилого возраста. Для него характерна существенная болезненность и скованность мышц в шейной части позвоночника, плечевом поясе, а также внутри суставов. Выяснить точную причину развития такой патологии не удалось.
Другие причины:
- Новообразования, причем это могут быть как самостоятельным опухоли, так и метастазы образований других органов.
- Беременность.
- Психосоматика. Неприятные ощущения возникают из-за серьезного нервного потрясения, эмоциональной нагрузки.

Если болит шея, то причины такого состояния необходимо выяснить в первую очередь.
Причины развития патологии в зависимости от локализации боли
Если у человека присутствуют боли в области шеи, причину их появления можно выяснить по месту локализации дискомфорта:
- Неприятные ощущения распространяются на заднюю часть шеи. Чаще всего онемение при резком повороте, то у пациента может развиваться деформирующий спондилез или спондилолистез.
- Боль в области шеи спереди. Дискомфорт может быть спровоцирован воспалением региональных лимфатических узлов. Также спровоцировать тянущий болевой синдром высокой интенсивности способен патологический процесс в щитовидной железе — острый тиреоидит. Неприятные ощущения возникают при глотании. Если дискомфорт не проходит даже после употребления анальгетиков, то это можно связать со стенокардией (нарушением работы сердца).

- Болит шея по бокам. Тут тоже причина может заключаться в поражении лимфоузлов. Возможно, человека продуло. Болевой синдром может быть сильный и отдавать в руку, грудь, ключицу. Если болит лимфоузел, нужно срочно обратиться к врачу, чтобы не произошло никаких осложнений.
- Если болит шея с левой стороны при повороте головы, это может свидетельствовать о растяжении мышц.
- Неприятные ощущения при наклоне головы назад. Тут виноваты дистрофические или дегенеративные изменения в области шеи. Кроме того, спровоцировать патологию может опухоль головного мозга, инсульт, а также кровоизлияние в субарахноидальном пространстве.

- Боль в шее при повороте головы влево. Одновременно дискомфорт ощущается сзади. Спровоцировать такое состояние может фибромиалгия. Мышечная ткань и связки становятся более чувствительными. Вызвать такие ощущения способна травма, неправильная поза во время сна, резкий поворот на спортивной тренировке. Если болит шея спереди слева, то тут можно говорить о воспалительном процессе, при котором поражается горло, щитовидная железа.
- Если дискомфорт распространяется не только на шею, но и затронуты плечи и спина. Это свидетельствует о развитии серьезного патологического процесса: артроза, артрита, плечелопаточного периартрита (ноет под лопаткой), плексита.
Также важно обратить внимание на то, какой характер имеет дискомфорт:
- Тянущая боль сбоку, отдающая в кадык, ухо. Провоцирует ее воспалительный процесс в лимфоузлах или щитовидной железе.
- Жжение и боли в шейном отделе позвоночника. Если неприятные ощущения появляются сзади, то нужно обязательно пройти обследование МРТ. У пациента может развиваться спинальный стеноз – сужение канала в спинном мозге, которое чревато полной инвалидизацией человека. Связки спины при этом становятся толще, позвонки разрушаются и диски выпирают. То есть позвоночник деформируется, а его подвижность ограничивается. Боль появляется вследствие защемления нервов, сдавливания тканей.
Познавательное видео о том, по каким причинам происходит сужение канала в спином мозге:
- Независимо от того, появляется боль в шее с правой стороны или слева, если она острая, то патология еще не приобрела хроническую форму. Неприятные ощущения могут быть кратковременными, но даже это должно заставить человека задуматься над тем, чтобы обследоваться.
- Если постоянно болит шея в течение трех и более месяцев, то патологию можно считать самостоятельной.
Если после удара головой болит затылок, необходимо обязательно показаться травматологу. Особенно важно это сделать, если дискомфорт жгучий и беспокоит пострадавшего ночью. Нельзя медлить с визитом к специалисту, если неприятные ощущения испытывает ребенок. Боли в шейном отделе позвоночника – это не шутка, они могут свидетельствовать о развитии тяжелого патологического процесса.
Медикаментозное лечение болезни
Многие пациенты интересуются, что нужно делать, если шея болит очень сильно. В первую очередь требуется обратиться к специалистам. Человеку понадобится консультация следующих специалистов: невропатолог, терапевт, травматолог, ревматолог, хирург, остеопат, ортопед. Также больному нужно пройти тщательную диагностику, которая включает как лабораторные анализы, так и инструментальные методы исследования.
Так как избавиться от боли в шее чаще всего получается при помощи медикаментозных препаратов, то пациенту могут быть назначены такие лекарства:
- Противовоспалительные негормональные средства: «Нурофен», «Вольтарен», «Диклофенак». Они не только прекращают боль, когда она начинает пульсировать, но и снижают интенсивность воспалительного процесса.
- Анальгетики и спазмолитики: «Спазмолгон», «Анальгин», «Парацетамол»
- Миорелаксанты: «Тубарин», «Мивакрон»
- Сосудосуживающие средства, а также антидепрессанты.
- Хондропротекторы для позвоночника.
Список препаратов может быть дополнен в зависимости от того, какие причины спровоцировали боль в шейном отделе позвоночника.
Другие методы борьбы с патологией
Защемление тканей (если поврежден вагусный нерв) или некоторые другие патологии не всегда получается устранить только таблетками или мазями. Тут необходимы и другие методы терапии:
- Ортопедические приспособления. «Воротник Шанца» поможет снять повышенную нагрузку на область шеи. Такое изделие нужно выбирать по рекомендации врача, так как оно может иметь разные виды.
- Рефлексорная терапия с применением электрофореза и магнитотерапии. Кроме того, полезной будет акупунктура, электронейростимуляция. Благодаря этим процедурам можно избавить человека от боли, улучшить подвижность позвоночника.
- Массаж и мануальная терапия. Лечение боли в шее в этом случае должно осуществляться только опытными специалистами с подтвержденной квалификацией. В противном случае массажисты-аматеры могут только навредить, нарушив структуру позвоночника.
Доктор Алексеев подробно разбирает проблему. Рассказывает об использовании методов мануальной терапии, прикладной кинезиологии и мышечного тестирования:
- Если хрустит и болит шея можно использовать одновременное воздействие лазерных, ультрафиолетовых и инфракрасных пучков. Эта методика лечения считается инновационной.
- Ультразвуковая терапия.
- Лечебная гимнастика. Каждое упражнение подбирается с учетом того, какая область повреждена, каким является общее состояние пациента. Если болит позвоночник в области шеи, при этом дискомфорт ощущается даже под лопаткой, то человеку необходимо задуматься над коррекцией осанки. Тренировка не должна доставлять дискомфорт больному.
В сложных ситуациях понадобится оперативное вмешательство. Чаще всего такая процедура производится в случае миелопатии, грыжи межпозвоночного диска, радикулопатии.
Народная терапия
Практические каждый второй пользователь интересуется тем, как снять боль в области шеи при помощи отваров трав и компрессов. Так как убрать саму причину таким способом не удастся, использовать его как единственный метод лечения не стоит. Однако терапия народными средствами может значительно усилить действие медикаментозных препаратов и физиотерапевтических процедур. Для устранения боли применяются следующие рецепты:
- Йодная сетка. Ее ширина и высота должна составлять около 1 см. Сетка рисуется над очагом боли. Этот препарат обладает сильным противовоспалительным эффектом. Но если есть проблемы со щитовидкой или присутствует аллергия на йод, это средство противопоказано.
- Компресс из капусты и меда. Лист зелени должен быть предварительно пропаренным. Далее, на его поверхность наносится мед (достаточно 2-3 ст.л.). Теперь капусту нужно липкой стороной приложить к пораженной области, сверху накрыть пленкой, а потом для дополнительного утепления обмотать шарфом. Держать компресс необходимо всю ночь. Процедура повторяется 2-3 дня подряд. Если болевой синдром не спровоцирован серьезной патологией, то он обычно проходит после 1 курса такой терапии.

На фото компресс из капусты и меда
Боль в ключице, плавно переходящая в шею – это прямой повод пройти обследование. Дело в том, что патологии в этой области могут спровоцировать проблемы в нижней части тела. Естественно, лучше, вообще, не допускать появления таких симптомов. Для этого важно вести правильный способ жизни, отказаться от вредных привычек, а также вовремя лечить все патологии инфекционного, вирусного и воспалительного характера.
Источник