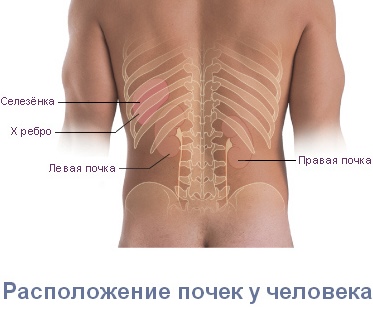
Ночью болит поясница и ноют ноги

Этот вид боли мешает не просто жить, но даже ходить. Как получается, что болевое раздражение, возникшее в спине, способно проникнуть в конечность и привести к хромоте? Хотя источник расположен гораздо выше, мы чувствуем его влияние на таком большом расстоянии: болит спина, но немеют и тянут ноги. Каким образом боль в спине отдает в ногу?
 Причинами отдающих болей в ногах могут быть сквозняк, остеохондроз, грыжа, опухоли и стрессы
Причинами отдающих болей в ногах могут быть сквозняк, остеохондроз, грыжа, опухоли и стрессы
Это происходит благодаря нервной рефлекторной природе болевого синдрома, его способности распространяться по всей длине нерва, выходящего из спинного мозга. Если этот нерв где-то раздражается, то возникает отдаленная ответная реакция.
 Одной из возможных причин отдающей боли в ногах может быть воспаление седалищного нерва
Одной из возможных причин отдающей боли в ногах может быть воспаление седалищного нерва
В пояснично-крестцовом отделе находится сплетение нервных волокон, выходящих из позвонков l4, L5 и S1 — S3. Это сплетение называется седалищным нервом. Выходя из грушевидной мышцы, он буквально разветвляется по ягодичным, бедренным и голеностопным мышцам и суставам, являясь самым мощным и длинным нервом человеческого тела.
Воспаление седалищного нерва отзывается таким образом в нижних конечностях. Боль, появившаяся в пояснице и откликнувшаяся в ногах, называется люмбоишиалгией. Обычно страдает (болит или тянет) одна нога, на стороне воспалившегося нерва, но бывает и двухсторонняя реакция, при которой обе ноги болят.
Болью все не ограничивается, и больного преследуют прочие неприятные ощущения:
- Ноги покалывают, теряют чувствительность, тянут или немеют
Если нерв поражается на уровне крестца, с задействованием мышц ягодицы и бедра, то болевой синдром от крестца и до стопы называется ишиалгией.
Очень часто люди разделяют боли в спине и ноге на две разные категории и не видят первопричину. «У меня болит в правом колене, немеют стопы. Я не могу наступить на ногу и подняться по лестнице», — подробно описывают они состояние своих конечностей, забыв о боли в спине, которая всему этому предшествовала. Удивляются также «некомпетентности» врачей, которые вместо того, чтобы лечить артроз коленного сустава, вдруг начинают заниматься позвоночником.
Но именно позвоночник со своей сложной нервной, мышечно-связочной и сосудистой системой является первопричиной люмбоишиалгии.
Почему болят, тянут и немеют ноги
- Обычный сквозняк может быть причиной прострела в пояснице, отдающего в ногу. К таким же последствиям может привести сидение на холодной поверхности, купание в холодной воде и подобные причины. Их всех можно объединить под термином «переохлаждение»
- Остеохондроз — дистрофический дегенеративный процесс в пояснично-крестцовом отделе также периодически приводит к острым болям, отдающим в конечности.
Причина их — деформации диска, задевающие нервные волокна и вызывающие их воспаление - Образование протрузии и межпозвоночной грыжи способно вызвать болевой синдром очень повышенной интенсивности, если при этом происходит сдавливание нерва. Болевой импульс распространяется по зоне иннервации со скоростью тока. Интересно, что ощущения на пораженной стороне тоже напоминают симптомы поражения слабым током:
Покалывание, жжение, ползающие мурашки, чувство холода.
Такие симптомы называются парестезией.
Если ноги больше не болят, а лишь немеют, то это может означать, что из-за длительной компрессии нервных волокон, в них начались атрофические процессы - Другие заболевания (спондилит, спондилоартроз, спондилолистез) приводят к ограничению подвижности и застойным явлениям в костных тканях, мышцах, нервах и сосудов, что стимулирует воспалительные процессы
- Опухоли позвоночника и туберкулез также могут вызывать воспаление седалищного нерва и ощущение того, что тянет и немеет в конечностях
- Стресс — вовсе не такое безобидное явление и никогда не проходит бесследно, особенно там, где задействованы нервы
Классификация болевого синдрома спины и ног
По своему происхождению все виды боли в спине, отдающие в конечности, можно условно определить в три основные группы:
- Первая группа связана с нейрорефлекторной природой болевого синдрома и патологическими процессами в позвоночнике.
Сюда можно поместить все ДДП (дегенеративно-дистрофические процессы), по причине которых нарушаются все обменные процессы в тканях и их питание, а также инфекционные, воспалительные заболевания и врожденные дисплазии позвоночника. Угроза для нервных волокон здесь двойная:
- Они подвергаются прямому механическому воздействию со стороны деформирующихся звеньев позвоночника
- Дистрофические изменения начинают происходить в самих нервных волокнах
- Вторая группа связана с мышечной дисфункцией в спине или ногах
Причины ее в свою очередь разные. Это:- Сколиоз позвоночника, при котором формируется стойкая асимметрия мышечных групп, расположенных по обе стороны искривляющей дуги
- Повышенная нагрузка на определенные мышцы в результате неудобной позы или физического перенапряжения
- Мышечные миозиты, вызванные переохлаждением, инфекционными процессами или врожденными патологиями
- Боль в ногах часто возникает по вполне банальной причине — ходьбе на высоких каблуках
 Причиной боли в ногах может стать неудобная обувь на высоком каблуке
Причиной боли в ногах может стать неудобная обувь на высоком каблуке
- Вегетативная дисфункция — третья разновидность происхождения люмбоишиалгии
Вегетативно-висцеральные нарушения — это огромный симптомокомплекс, который включает в себя все нарушения в работе внутренних органов и систем организма, связанных с разрегулировкой вегетативной нервной системой (ВНС)
Вегетативная система тесно связана с центральной по принципу прямой и обратной связи:
- Сбои в ЦНС, локальные повреждения спинномозговых нервов и волокон порождают нарушения в работе ВНС
- Вегетативные нарушения включают ответ того нерва ЦНС, в зоне иннервации которого они находятся
Особенно часто проблемы с ногами могут возникнуть при вегетативно-сосудистых нарушениях в области пояснично-крестцового отдела спины.
Плохое кровоснабжение способно привести к болевым ощущениям в спине и конечностях, к дистрофии мышц ног и их онемению.
Суммируя выше сказанное, можно сделать вывод:
Узнать, почему болят, тянут и немеют ноги из-за боли, зародившейся в спине, можно только после тщательной диагностики:
- Данных анамнеза
- Рентгенологического, компьютерного и магнитно-резонансного исследования позвоночника
- Ангиографии сосудов
- Лабораторных исследований и т. д.
Лечение боли в спине и ногах
Лечение должно быть полностью адекватным причинам болезни.
- Если болевой синдром порожден ДДП, то это:
- Обезболивающие и противовоспалительные средства (НПВС)
- Тракционные методы (растяжение позвоночника при помощи вытяжных устройств)
- Мануальная терапия и иглоукалывание
- Применение малочастотных токов, магнитной терапии и другие физиотерапевтические аппаратные методы
- Упражнения лечебной физкультуры
- При мышечной дисфункции, вызванной сколиозом, дополнительно применяют:
- Специальные корригирующие упражнения
- Ношение корсетов
- Лечение миозитов успешно ведется:
- Согревающими и раздражающими мазями (если миозит не вызван инфекцией)
- Массажем, физиотерапией
- В отдельных случаях может понадобиться антибактериальная терапия
- При вегетососудистой дистонии назначают комплексное лечение:
- Сосудорасширяющие средства
- Ангиопротекторы
- Витамины и стимуляторы обменных процессов
- Седативные успокаивающие средства
Лечение отражающих болей — это всегда длительный процесс, так как они обычно возникают при хронических застарелых заболеваниях, отражающихся на нервной системе человека
Поэтому, если заболела спина, старайтесь сразу определить причину боли и начать лечение, не дожидаясь того момента, когда начнут болеть, неметь или тянуть ваши ноги.
Видео:Если боль в спине отдает в ногу помогут упражнения
Оценка статьи:
оценок, среднее:
из 5)
Если боль в пояснице отдает в ногу, в первую очередь думают о люмбаго (ишиасе) или радикулите. Особенно, если пальцы немеют, и нога «подволакивается» и ноет. Чаще всего так и бывает. И мало кто помнит, что подобная симптоматика может быть и при других заболеваниях, например, при остром аппендиците.

Причины
- Самая частая причина — это патология позвоночника (остеохондроз, сколиоз, радикулит, ишиас, межпозвоночная грыжа, спондилит, спондилолистез и другие заболевания дегенеративного характера, а также посттравматические осложнения, опухоли и инфекционный процесс);
- Патология органов нижних отделов живота (мочекаменная болезнь, цистит, сальпингоофорит, спаечный процесс, паховая грыжа, аппендицит и другие).
Важно: О редких заболеваниях, приводящих к появлению описываемого нами синдрома, забывать не следует.
Патология костно-мышечных структур
Болевой синдром в пояснице, связанный с заболеванием позвоночника и распространяющийся на нижнюю конечность, называется люмбоишиалгией.
При дегенеративном процессе в поясничном отделе позвоночного столба боль чаще всего развивается из-за сдавления нервных корешков и отдает в нижнюю конечность по основному нерву пояснично-крестцового сплетения — седалищному, который делится на малоберцовый и большеберцовый. Последний дает в подколенной ямке начало нервам голени.
Сдавление нервных корешков происходит при разрушении межпозвоночного хряща на фоне дегенеративно-дистрофических реакций. При этом уменьшается расстояние между соседними позвонками, и, соответственно, становятся меньше отверстия для спинномозговых корешков. При межпозвоночной грыже они раздражаются непосредственно грыжевым выпячиванием, при опухоли — патологическими тканями новообразования, при спондилезе — костными разрастаниями, которые называются остеофитами.
 На фоне патологического процесса всегда развивается воспалительная реакция в виде отека и нарушения функции окружающих тканей, ухудшается кровообращение пораженной области, угнетаются нормальные обменные процессы. Следствием чего является повышение мышечного тонуса в зоне иннервации ущемленных корешков, что ведет к усилению болевого синдрома.
На фоне патологического процесса всегда развивается воспалительная реакция в виде отека и нарушения функции окружающих тканей, ухудшается кровообращение пораженной области, угнетаются нормальные обменные процессы. Следствием чего является повышение мышечного тонуса в зоне иннервации ущемленных корешков, что ведет к усилению болевого синдрома.
Развитие изменений в позвоночнике обычно отмечается с окончанием процессов окостенения примерно с 25 лет и считается нормальным физиологическим явлением. Такое раннее старение костно-хрящевых структур можно приостановить, если соблюдать принципы правильного питания и укреплять мышцы спины специальными упражнениями.
Разный характер болевого синдрома
Болезни позвоночника проявляются следующим типами люмбоишиалгии:
- Мышечно-тоническая — проявляется сильным резким спазмом, при этом развивается компенсаторное искривление позвоночника, движения в пояснице ограничены;
- Вегетативно-сосудистая — болевой синдром жгучего характера сопровождается чувством онемения в области стопы, может появляться чувство зябкости или жара в конечности особенно при попытке изменить положение тела. Так реагирует сосудистая система на патологический процесс;
- Нейродистрофическая — развивается жгучий спазм преимущественно ночью, иногда кожа над патологическим очагом истончается.
Важно: Чаще всего болевой синдром носит смешанный характер. Какая-то одна форма люмбоишиалгии в чистом виде наблюдается редко.
Клинические проявления некоторых заболеваний позвоночника
- При остеохондрозе болевой синдром может быть острым и хроническим. Острая боль возникает после резкого движения или поднятия тяжести. Часто при этом немеют обе ноги, ломит область тазобедренных суставов, а движения в пояснице резко ограничены.
Хроническая боль является почти постоянным спутником жизни, к которому почти привыкаешь, так как светлый промежуток очень мал. При этом тянет в поясничной области и по ходу ветвей седалищного нерва.
- При межпозвоночной грыже, локализованной в поясничном отделе, болей может не быть совсем, но нарушается функция тазовых органов: чаще тянет «по-маленькому в туалет», может развиться недержание мочи, в ногах отмечается покалывание и «ползание мурашек».
При развитии болевого синдрома может развиться паралич нижних конечностей, обусловленный полным сдавлением двигательных корешков. Но чаще до таких тяжелых последствий патологический процесс все-таки не доходит.
- При радикулите прострел в пояснице отдает в ногу, при этом появляется хромота, мышцы ломит и тянет. Может снизиться чувствительность по заднебоковой поверхности голени и на тыльной стороне стопы. Облегчение наступает в положении лежа, спина при этом должна быть расслаблена. Иногда болевой синдром ослабляется в «позе эмбриона».
Патология внутренних органов
Часто боли в пояснице, отдающие в ногу, являются проявлением патологии внутренних органов. Конечность при этом немеет, по ходу нерва тянет, а боль может также отдавать в пах.
- Мочекаменная болезнь может проявляться описанным симптомокомплексом, когда камень идет по мочеточнику;
- При спаечной болезни нервы могут сдавливаться спайками;
- Сальпингоофорит, миома матки, эндометриоз также проявляются дискомфортом в пояснично-крестцовом сегменте и ноге на стороне поражения;
- Острый аппендицит при нетипичном расположении червеобразного отростка (забрюшинное по задней поверхности слепой кишки) проявляется тянущей болью в поясничной области справа, отдающей в правую ногу. Если в положении лежа на спине попробовать поднять прямую правую ногу, то она непроизвольно согнется и развернется кнаружи.
Подобные явления объясняются особенностями иннервации органов малого таза и ног.
Лечение
Купирование боли — это основной момент в лечении многих заболеваний. Но не всегда облегчение состояния приведет к излечению! Поэтому заниматься самоврачеванием не стоит.
Важно не принимать обезболивающих препаратов при остром аппендиците, так как это затруднит диагностику и оттянет время необходимого хирургического вмешательства. Чем больше времени от начала заболевания, тем больше вероятность развития перитонита — воспаления всей брюшины.
- В лечении патологии позвоночника применяют консервативные и хирургические методы. К консервативным способам относят применение противовоспалительных препаратов, обладающих анальгезирующим действием (Диклофенак, Ибупрофен, Вольтарен), миорелаксантов (Мидокалм), физиотерапевтических средств (электрофорез с лекарственными препаратами, магнитотерапия, лазеролечение и тому подобных), мягких мануальных и остеопатических техник. В случае необходимости (межпозвоночная грыжа больших размеров, опухоли, остеомиелит) показано хирургическое вмешательство.
- При мочекаменной болезни применяют спазмолитики, анальгетики и литолитические препараты (препараты, разрушающие конкременты). В экстренных случаях показана операциия — пиелолитотомия или цистолитотомия.
- При воспалительных процессах в половых органах у женщин назначается противовоспалительные препараты.
При остром аппендиците вариантов нет — только аппендэктомия (операциия, при которой удаляют воспаленный отросток).
Источник
Если боль в области низа спины продолжается больше шести недель, обратитесь к врачу. Почему возникает боль в пояснице?
Это распространенное явление, с которым в какой-то момент жизни сталкивается большинство людей. Ощущается она как приступ, напряжение или жесткость в области, где позвоночник соединяется с тазом.
Вызвана боль в пояснице может многими вещами, например, внезапным движением или падением, травмой или другим медицинским состоянием. Это связано с тем, как взаимодействуют и работают вместе кости, диски, сухожилия, мышцы и связки.
Страдают от нее люди всех возрастов. Проходит боль в большинстве случаев за пару дней или недель, но иногда становится постоянной.
Что делать, если в области поясницы заболела спина? Важно не ограничивать движения совсем. Даже если вам очень больно, медленные и осторожные движения лучше, чем пребывание в постели. Почему? Это не даст спине стать недвижимой и поспособствует тому, чтобы она поскорее стала более эластичной и гибкой.
Если есть признаки других серьезных заболеваний, проблем с мочевым пузырем и контролем кишечника, болит сильно, слабость и онемение в одной или обеих ногах, рекомендуется сделать рентген.
Факты и цифры
- По статистике 2007—08 годов спина беспокоит 9,2% населения. Было подсчитано, что 90% людей в какой-то момент жизни страдают от болей в пояснице в той или иной форме.
- Больше других с недугом сталкиваются молодые и взрослые люди среднего возраста, но случается это и в начале жизни, у детей 8—10 лет.
- Боль является ключевым симптомом в большинстве проблем со спиной. Согласно результатам исследования пациентов с хронической формой заболевания спины у 14% она болит постоянно, а 86% страдают от рецидива раз в неделю.
Ежегодно госпитализируются сотни таких пациентов. Распространенные причины госпитализации:
- остеохондроз (27%);
- сужение позвоночного канала, стеноз (14%);
- боль, покалывание, онемение и слабость в ногах, начинающаяся в нижней части спины — пояснично-крестцовый радикулит (13%).
Тяжесть состояния у 80% населения в какой-то момент жизни такова, что приводит к вынужденному отсутствию на работе. Ежегодный ущерб экономике страны от этого недуга исчисляется тысячами миллиардов рублей. Треть связанных с ним затрат на инвалидность касается в первую очередь лиц в возрасте от 45-60 лет.
Причины боли справа и слева в области поясницы и факторы, увеличивающие вероятность ее возникновения
Это распространенная жалоба, вторая после простуды и гриппа как причины, почему пациенты обращаются за помощью к врачу. Боль — симптом ограничения функции опорно-двигательного аппарата или она бывает вызвана различными заболеваниями и нарушениями, влияющими или идущими от поясничного отдела позвоночника. Ноющая боль в пояснице иногда сопровождается радикулитом. При этом затрагивается седалищный нерв и ощущается очень сильный дискомфорт в нижней части спины, ягодицах, ногах по бокам бедер и, возможно, икрах. Более серьезные причины поясничных тянущих и колющих приступов сопровождаются лихорадкой, острыми ночными болями, пробуждающими человека ото сна, потерей контроля мочевого пузыря или кишечника, онемением, жжением при мочеиспускании и отеком.
Наиболее распространенной причиной боли в пояснице является поясничная деформация. Структуры этого отдела позвоночника состоят из позвонков, дисков между ними, связок, мышц и сухожилий, спинного мозга и нервов, расходящихся в стороны через отверстия в костях хребта. Поясничные позвонки отличаются от шейных и грудных (в верхней части спины), будучи толще для возможности нести больший вес. Они идут от вершины крестца, кости треугольной формы между ягодицами. Диски между позвонками, как подушки поглощают удар, который, если бы их не было, передавался всему телу. Диски изнашиваются, разрываются или через их фиброзную оболочку наружу выходит грыжа, что оказывает давление на нервы. Сдавливание нерва, пояснично-крестцовый радикулит (воздействие на седалищный нерв) становится причиной или дополнительным фактором позвоночной боли.
Причинными становятся и нервные боли, идущие от других расположенных поблизости органов. Диагностика и лечение таких случаев нередко очень сложное дело. Это гораздо более серьезно и указывает на опасное для жизни состояние.
Вероятность возникновения боли в пояснице увеличивается с переломом и остеопорозом, сужением позвоночного канала в позвонках (стенозом); спинной кривизной, фибромиалгией, остео- и ревматоидным артритом, беременностью, курением; стрессом, возрастом старше 30 лет и болезнью органов в нижней части живота.
В дополнение к разделению боли в пояснице на три категории, исходя из продолжительности и остроты симптомов, они также описываются следующим образом:
- Локализованные (справа или слева). Пациент ощущает дискомфорт, когда врач пальпирует, нажимает на область нижней части спины.
- Диффузные. Распространяются по большой площади и отдают из глубоких слоев тканей.
- Корешковые. Вызваны раздражением нервных корешков и излучается из района выше крестца. Пример — ишиас.
- Приглашенные. Ощущаются в нижней части спины, но на самом деле это вызвано воспалением или болезнью в других местах таких, как почки и прочие структуры вблизи живота, включая кишечник, мочевой пузырь, матку, придатки, яичники у женщины или яички у мужчины.
Симптомы причин острой, подострой и хронической боли в районе поясницы
Острая и подострая боль внизу спины
Штамм или растяжение мышц спины наиболее распространенная причина острой поясничной боли. Обычно она не распространяется на ноги и беспокоит только в течение 24 часов. Локализуется и сопровождается мышечными спазмами или болезненностью на ощупь. Пациент чувствует себя лучше, когда отдыхает. Обострение следует за резким движением, особенно подъемом и одновременным вращательным. Однако травмам предшествует чрезмерная нагрузка или отсутствие физических упражнений и тонуса противостоящих мышц (брюшного пресса); неправильное их использование, длительные периоды, проведенные сидя или стоя в одном положении; искривление позвоночника и недостаток в питании вспомогательных структур.
Острая боль в пояснице из-за деформации (60% больных) при консервативной терапии проходит за неделю. Терапия подразумевает в т. ч. сокращение движения, но не исключает активность полностью. Подострая боль продолжается 6—12 недель, за это время 90% пациентов возвращаются после травмы к работе. Эта категория составляет треть всех расходов, связанных с потерей трудоспособности здоровыми гражданами. Боль, длящаяся 3 месяца, считается хронической. Симптомы обострения сопровождаются жесткостью, запорами, плохим сном и проблемами с поиском удобного положения, трудностями с ходьбой и другими ограничениями нормального диапазона движения.
Хроническая боль в пояснице обусловлена рядом причин
Механические причины
Хроническая нагрузка на мышцы нижней части спины вызывается ожирением, беременностью, сутулостью, наклоном и другими стрессовыми позами. Также вносит свой вклад строительство, вождение, сопровождающаяся вибрацией работа с отбойным молотком, пескоструйная обработка и другие источники постоянного повреждения, деформации спины и защемления нерва.
Новообразования и другие серьезные заболевания
Боль в пояснице ночью, не проходящая когда лежишь, вызвана опухолью корней спинномозговых нервов, контролирующих движение ног, а также метастазами рака, распространившимися на позвоночник из простаты, груди или легких. Факторы риска распространения рака к пояснице включают:
- историю курения;
- внезапную потерю веса;
- возраст старше 50 лет;
- проблемы с почками, камни в них;
- болезни яичников и матки, эндометриоз, предменструальная задержка жидкости, кисты яичников;
- хронический запор, вялость и увеличение толстой кишки;
- аневризму аорты;
- доброкачественные опухоли;
- переломы костей;
- опоясывающий лишай;
- внутрибрюшные инфекции или кровотечение вторичной кумадиновой терапии;
- остеомиелит, туберкулез позвоночника и сепсис позвоночных дисков.
Дополнительные симптомы:
- ночные поты;
- пробуждения ночью от боли;
- слабость, онемение, мышечная усталость или нарушенная, постепенно ухудшающаяся координация;
- жжение при мочеиспускании;
- покраснение или опухоль в месте локализации боли;
- изменения в работе кишечника или мочевыделительной системы;
- недомогание.
Анкилозирующий спондилит
Эта форма артрита вызывает хроническую боль в спине. Состояние усугубляется в положении сидя, лежа и улучшается, когда пациент встает. Чаще это бывает у мужчин в возрасте от 16 до 35 лет. Болезнь Бехтерева путают с механической болью в спине на ранних стадиях. Другие симптомы включают в себя утреннюю скованность, положительный семейный анамнез, результаты лабораторных анализов на HLA-B27 антиген (аутоиммунный маркер) и повышенную скорость седиментации крови. Возможная причина — пищевая аллергия на связанные компоненты, пшеницу, пиво.
Грыжа межпозвоночного диска
Это заболевание, при котором диск начинает выпячиваться наружу между позвонками. Грыжа или поврежденные диски — распространенные причины хронической боли в спине у взрослых. Нервы сдавливаются, это приводит к боли, усиливающейся при движении, кашле, чихании. Глубокие сухожильные рефлексы ослабевают, а тест ноги положительный.
Психогенные проявления
Боль в спине при легких травмах и слишком продолжительная бывает связана со соматоформными или другими эмоциональными расстройствами. Влияют психосоциальные факторы, потеря работы, неудовлетворенность ею, правовые проблемы, вопросы финансовой компенсации. Симптомы боли в пояснице в этой конфигурации диффузные, не локализованные, связанные со стрессом. Для диагностирования боли психогенного происхождения используется комплекс из пяти тестов, называемых испытаниями Уодделла.
Боль в пояснице, которая отдает вниз в ногу
Указывает на причастность седалищного нерва. Нерв оказывается зажатым или раздражается грыжей дисков, опухолью копчика (концевой части позвоночника), абсцессом в пространстве между спинным мозгом и его окружением, стенозом позвоночного канала и компрессионным переломом. Пациенты испытывают онемение или слабость в ногах.
Диагноз боли в пояснице
Постановка диагноза нередко оказывается сложной задачей. В большинстве случаев состояние изначально оценивается врачами первичного звена и другими медицинскими работниками, а не узкими специалистами.
Первоначальная работа с пациентом
Изучение истории болезни
Врач попросит пациента ответить на вопросы о месте боли, ее характеристике, начале и положении тела или деятельности, при которых состояние улучшается/ухудшается. Если доктор подозревает, что боль идет из других органов, задаются вопросы об истории диабета, язвенной болезни, камнях в почках, инфекции мочевыводящих путей, сердечном шуме и других проблем со здоровьем. Возраст, семейный анамнез и история перенесенных болезней также важны. Боль в области поясницы у людей моложе 20 и старше 50 лет имеет тенденцию быть связанной с более тяжелым основным заболеванием.
Медицинский осмотр
Врач осматривает спину и бедра пациента, проверяет на состояния, требующие хирургического вмешательства или неотложной помощи. Осмотр включает в себя ряд тестов, движения ноги пациента в определенных позициях для проверки на раздражение нервных корешков и межпозвоночную грыжу. Чтобы исключить анкилозирующий спондилит измеряется гибкость поясничных позвонков. В другие физические тесты входит оценка походки и осанки, диапазон движения и способность принимать определенные физические позиции, координировать движения. Рефлекторные, сенсорные и моторные тесты позволяют клиницисту сориентироваться в необходимости направления к специалисту. Диагностические тесты применяются, в частности, при сохраняющейся, хронической боли для дальнейшей с ней работы, включая рентген, МРТ и ЭМГ (электромиографию).
Красные флажки
Наличие определенных симптомов гарантирует более быстрое продвижение к глубокому диагностическому обследованию. Эти серьезные признаки включают, но не ограничиваются ими:
- боли после насильственной травмы, несчастного случая;
- постоянную усиливающуюся боль;
- боль выше поясницы;
- историю рака;
- использование стероидов или злоупотребление наркотиками;
- развитие очевидной структурной деформации;
- историю быстрой потери веса;
- необъяснимое повышение температуры;
- возраст до 20 и старше 50 лет;
- пациент ВИЧ-положительный.
Лечение боли локализующейся в районе поясницы
Прежде чем начинать лечение важен тщательный дифференциальный диагноз. В одних случаях более полезны альтернативные методы лечения, а в других необходимы инвазивные процедуры.
Мануальная терапия
Предполагает лечение манипулированием или регулировкой секций позвоночника. Это одна из самых популярных форм альтернативного лечения для облегчения боли в спине, вызванной напряжением или травмами, полученными при подъеме тяжестей. Ее польза подтверждена рандомизированными исследованиями. Остеопаты и физиотерапевты наряду с работой с мягкими тканями вокруг кости для лечения пациентов с болями в спине также используют массаж и манипуляции.
Дополнительные рекомендации:
- ортопедическая обувь;
- упражнения;
- сразу после травмы и в течение двух последующих дней холодные компрессы, уменьшающие опухоль, и позже контрастные горячие, холодные для стимулирования заживления;
- гидротерапия;
- корректировка образа жизни.
Пищевые добавки полезны для заживления ран, поддержки коллагена: сульфат глюкозамина с или без хондроитина, МСМ и различные минералы и кофакторы витаминов.
Традиционная китайская медицина
Практикующие эту методику лечат иглоукалыванием, точечным массажем и применением травяных компрессов. Они также используют технику, называемую прижиганием, включающую использование стеклянных чашек и нагретого воздуха, трав с характерным ароматом.
Фитотерапия и противовоспалительная ферментативная терапия
В фитотерапии используются различные спазмолитические и седативные травы. Это облегчает состояние, вызванное спазмом. Средства доступны в местном магазине здорового питания. Это травы: ромашка, хмель, цветок страсти, валериана и кора калины обыкновенной. Бромелайн из ананасов имеет противовоспалительное действие. Установлено, что также полезно употребление на ежедневной основе отдельно от приема пищи свежего виноградного сока, предпочтительно из темных сортов. Слабые боли в спине лечатся применением в течение 10 минут нагретой пасты имбиря, лекарственного порошка и воды, а затем эвкалипта.
Эффективна ароматерапия с успокаивающими эфирными маслами голубой ромашки, березы, розмарина и / или лаванды. Их втирают в пораженные участки после горячей ванны.
Гомеопатия
Гомеопатическое лечение острой боли в спине состоит из прикладываний различных снадобий, арники. Масло или гель применяется местно, наносится на воспаленную область или в оральных дозах отдельно, в комбинации с другими гомеопатическими средствами, например, зверобоем, Рус Токс и Рута (сельдерей). Беллис регешш рекомендуется при травмах мышц. Другие средства применяются на основе симптомов пациента.
Массаж и йога
Массаж и другие многочисленные методы работы с телом в лечении боли в пояснице оказываются очень эффективными. Йога, практикуемая регулярно и правильно, в сочетании с медитацией лечит и предотвращает будущие эпизоды хвори.
Аллопатической лечение
Все формы лечения боли в пояснице направлены либо на облегчение симптомов, либо предотвращение вмешательства в процессы заживления. Ни один из этих методов заживление не ускоряет.
Острая боль в спине
Практикуется воздействие на мышцы нестероидными противовоспалительными препаратами, ибупрофеном или аспирином. Также полезно применение компрессов, тепла или холода. Острая боль проходит в течение короткого времени. В ряде случаев назначаются сильные анальгетики (обезболивающие с кодеином или подобными препаратами). Однако, как отмечалось выше, статистика не демонстрируют сокращение периода заживления. Использование миорелаксантов увеличивает риск дальнейшего повреждения, но они более эффективны, чем плацебо (хотя и не лучше для облегчения, чем применение только НПВС). Если пациенту не становится лучше после нескольких недель лечения, врач расследует причину боли повторно.
Хроническая боль
Лечится комбинацией препаратов, физиотерапией, модификацией профессиональной деятельности и образа жизни. Лекарства — НПВП, хотя пациентам с артериальной гипертензией, заболеваниями почек, язвенной болезнью желудка принимать эти препараты не рекомендуется. После полугодовой паузы в приеме НПВП нужно периодически контролировать осложнения. Хроническая боль продолжительностью от трех месяцев указывает на необходимость тщательной диагностической проработки.
Физическая терапия в рамках лечения хронической боли в пояснице предполагает регулярное выполнение упражнений фитнеса и на гибкость, при необходимости массаж или тепловое воздействие. Изменения стиля жизни — отказ от курения, снижение веса и оценку обычных видов деятельности.
При грыже дисков, если боль не отвечает на лечение, вопрос решается хирургическим путем. Пациенты с хронической болью в ряде случаев лечатся методам управления дискомфортом. Это биологическая обратная связь, акупунктура, хиропрактика и манипуляции позвоночника. Психотерапия рекомендуется при боли, связанной с соматоформными расстройствами, тревогой или депрессивным состоянием.
Боль в пояснице, отдающая в ногу с левой или правой стороны
В лечение радикулита и других заболеваний, связанных с ногами, применяются НПВС. Многолетний радикулит и стеноз позвоночного канала, не отвечающие на НПВС, лечится хирургически. Для облегчения состояния врачи применяют инъекции кортизона в триггерные точки и позвоночные суставы. Эта форма лечения до сих пор обсуждается. Также обсуждаются преимущества вытяжения позвоночника и чрескожной электрической стимуляции нерва.
Ожидаемые результаты
Прогноз для большинства пациентов с острой поясничной болью обнадеживающий — 80% полностью выздоравливают в течение 4—6 недель. Прогноз выздоровления от хронических болей зависит от причины.
Профилактика
Боль в пояснице из-за растяжения мышц предотвращается изменениями образа жизни, регулярными физическими упражнениями и контролем веса, отказом от курения и изучением надлежащих методов подъема и перемещения тяжелых предметов. Также рекомендуется упражнения, направленные на укрепление противоборствующих мышц нижней части спины и брюшного пресса. Также предотвратить боль в пояснице помогают простые действия, когда используется:
- мягкая подушка для сна, поддерживающая зону декольте, исключающая неестественность угла головы и упора плеч;
- поворотный стол, стул с постуральной поддержкой;
- стул, поддерживающий колени на более высоком уровне, чем бедра;
- пребывание стоя на гибких резиновых ковриках, чтобы избежать влияния бетонных полов на рабочих местах;
- ношение обуви на поддерживающей, мягкой подошве;
- воздержание от ношения обуви на высоких каблуках.
Источник