Может ли от остеохондроза болеть левая грудь

,
- 5
- 4
- 3
- 2
- 1
(1 голос, в среднем: 5 из 5)
Нередко женщины жалуются врачу на боль в молочной железе, подозревая мастопатию или даже онкологию, однако такой симптом нередко возникает при остеохондрозе позвоночника. В этом случае защемляются нервные волокна, расположенные в непосредственной близости от молочной железы. Рассмотрим, как же дифференцировать симптомы, какие обследования необходимы для диагностики и методы избавления от болевых ощущений.

Может ли остеохондроз «отдавать» в молочную железу
При остеохондрозе боль может затрагивать область молочных желез. Болевые ощущения могут быть различными по характеру: колющими, тянущими, острыми, давящими, интенсивными и слабыми. Причины болевого синдрома в груди при остеохондрозе кроются в патологии позвоночника, которая привела к защемлению нервных окончаний. Костные наросты при остеохондрозе со временем спазмируют мышцы и нервные волокна. Спазмирование происходит также при малоподвижном образе жизни и усиливается при нагрузках, переохлаждении, кашле. В результате возникает боль, отдающая в самые разные части тела, в том числе и в область молочных желез. Эти особенности заболевания часто приводят к сложностям в постановке диагноза.

Женщины нередко принимают тянущие ощущения в груди за сердечную патологию, мастопатию или даже онкологию.
Женщины нередко принимают тянущие ощущения в груди за сердечную патологию, мастопатию или даже онкологию. После обследования выясняется, что причина в остеохондрозе позвоночника. Это не смертельное заболевание, но тем не менее его нельзя оставлять без внимания, ведь грудной отдел обычно поражается в самую последнюю очередь и уже страдает кровообращение во всем организме.
Дополнительные симптомы
Чтобы поставить верный диагноз, врач должен составить клиническую картину. Прежде всего, это симптомы болезни, характерные для остеохондроза позвоночника:
- Боли в грудине, между ребрами и между лопатками, связанные с дыхательными ритмами, чаще на вдохе. Пациентка не может вдохнуть полной грудью из-за пронзающего спазма.
- Жжение в грудной области.
- Ноющая боль, отдающая в молочные железы, подмышки, а также в проекции других органов.

Жжение в грудине — ещё один симптом грудного остеохондроза.
- Усиление болевых ощущений во время резких движений, рывков, наклонов, поднятия рук.
- Онемение рук.
- При усталости болевой синдром усиливается, а после сна остается ощущение скованности.
- Острые колющие ощущения в грудине, которую нередко пациентки принимают за боль в сердце.
- Ухудшения часто наблюдаются после переохлаждений, сырости и сквозняков.
При обострении остеохондроза боли начинают беспокоить в течение длительного времени, локализуясь в груди и между лопаток. При этом страдает кровообращение в области молочной железы, что при наличии сопутствующих гормональных нарушений может привести к мастопатии.
Что важно исключить: дифференциальная диагностика
Очень важно не спутать схожие симптомы заболеваний, провести комплексное обследование и своевременно начать лечение. Боль в молочных железах при остеохондрозе – это проявление запущенной формы болезни. Нужно обратить внимание на характер и длительность болевых ощущений, чтобы провести дифференциальную диагностику с мастопатией и заболеваниями сердца.
При остеохондрозе:
- При пальпации грудины и позвоночника обнаруживаются болезненные точки – зажатые мышцы.
- Спазмы длительные и могут беспокоить несколько дней и недель.
- Болезненность усиливается при резких движениях рукой или корпусом.
- При острой боли нитроглицерин не помогает, эффект дают нестероидные противовоспалительные.
- Спровоцировать симптомы может длительное сидячее положение.

Сидячий образ жизни может спровоцировать грудной остеохондроз.
При мастопатии:
- Молочные железы огрубевают, возникает боль при пальпации.
- Появляется чувство тяжести в молочных железах.
- Возникновение симптомов и их выраженность часто зависят от фазы менструального цикла.
- Возможны выделения из соска.

При сердечных патологиях после принятия нитроглицерина боль стихает.
При сердечных патологиях:
- Спазм непродолжителен, длится несколько минут.
- При пальпации болевых точек не определяется. Боль локализуется за грудиной.
- Провоцирующим фактором может быть стресс или тяжелее физические нагрузки.
- При принятии нитроглицерина боль стихает.
- Во время движений ухудшения не наблюдается.
На фоне остеохондроза могут развиться и сердечные заболевания, так как страдает кровообращение в грудном отделе. У женщин болезнь развивается чаще, возможно, по причине меньшей физической активности. При беспокоящих болях в молочных железах важно вовремя поставить правильный диагноз, чтобы назначить правильную терапию. Обычно в дополнении к осмотру и выявлению общей симптоматики требуются следующие методы обследования:
- Рентген грудной клетки.
- УЗИ молочных желез.
- УЗИ сердца.
- ЭКГ.
- Компьютерная или магнитно-резонансная томография.
После полного обследования нередко врач заключает, что причиной болезненных ощущений в молочных железах стал остеохондроз.
Лечение боли в молочной железе по причине остеохондроза
Часто женщины обращаются к маммологу с жалобами на боли в молочных железах. После обследования выясняется, что у каждой пятой пациентки причиной этих симптомов является остеохондроз.
Для купирования острой фазы врач подбирает методы терапии, направленные на снятие отечности, спазма и воспаления.
Обычно применяются следующие лекарства:
- Нестероидные противовоспалительные средства в гелях, таблетках и уколах (Диклофенак, Ортофен).
- Анальгетики (Баралгин, Седалгин).
- Глюкокортикостероиды (Преднизолон, Альдостерон) применяются при отсутствии клинического эффекта от нестероидных противовоспалительных средств и других методов.
- Мочегонные средства для снятия отека (Диакарб).
- Хондропротекторы (Румалон, Артрон).


Препараты подбираются с учетом клинической картины, возраста и сопутствующих заболеваний пациентки. После снятия острой фазы для лечения остеохондроза рекомендуются другие лечебно-профилактические мероприятия:
- Массаж.
- Гимнастика.
- Иглоукалывание.
- Физиотерапия.
Нужно максимально соблюдать режим сна и отдыха, спать на удобном жестком матрасе в проветриваемой комнате не менее 7–8 часов в сутки.
Если пациентке поставлен диагноз остеохондроз, то ей следует внимательно отнестись к своему здоровью и соблюдать предписания врача. Лечение не должно ограничиваться купированием болевого синдрома, ведь при следующих обострениях боль может возникнуть не только в молочных железах, но и в конечностях, шее и других органах.
Источник
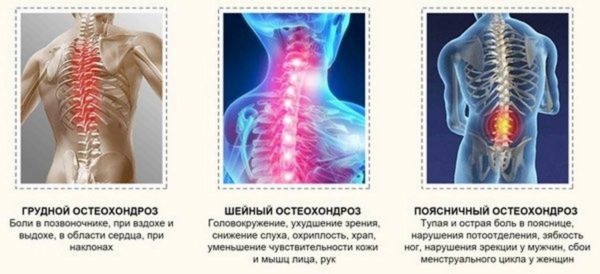
Остеохондроз, характеризующийся дегенерацией позвоночных суставов на фоне дистрофических изменений в межпозвонковых дисках, на сегодняшний день считается самым распространенным опорно-двигательным заболеванием. Торакальный (грудной) остеохондроз – достаточно редкая форма остеохондроза, так как позвонки в данном отделе позвоночника отличаются малоподвижностью, широкими телами, длинными поперечными отростками, а также имеют крепкий реберный каркас за счет крепления костей ребер к реберным ямкам. Как и при других формах дегенеративно-дистрофической болезни, при грудном остеохондрозе доминантным симптомом является дорсалгия – боль в спине.
Особенностью болевого синдрома при данной клинической форме остеохондроза является его многоликость: неприятные ощущения в виде жжения, покалывания, прострелов (дорсаго) могут локализоваться не только непосредственно в верхней части спины, но и отражаться в другие участки тела и внутренние органы. Особенно часто боли определяются в области грудной клетки, сердца, молочных желез. Боль в молочной железе при остеохондрозе максимально выражена у женщин с гормональными расстройствами, эндокринологическими патологиями, ожирением. Очень важно правильно и своевременно дифференцировать торакальные боли в груди, чтобы исключить серьезные патологии: инфаркт миокарда, стенокардию, мастит, злокачественные поражения груди и других органов грудной клетки.

Боль в молочной железе при остеохондрозе
Торакальный остеохондроз: особенности течения
В основе дегенеративной болезни позвоночника лежит дистрофия межпозвоночного диска, который представляет собой шаровидной образование с неоднородной и неровной поверхностью, выполняющее амортизирующую функцию при движениях и ходьбе. Структурными компонента межпозвонкового диска являются гиалиновые (хрящевые) замыкательные пластинки, желеобразная пульпа (ядро) и фиброзная капсула в виде плотного соединительнотканного кольца.
Студенистое ядро имеет желеобразную консистенцию и содержит большое количество воды (более 88,1%), белки (коллаген) и полисахариды. Фиброзное кольцо, образованное соединительной тканью, предотвращает смещение дисковой пульпы и защищает ее от повреждающего и раздражающего воздействия. Дистрофия межпозвоночного диска представляет собой обезвоживание и высыхание пульпозного ядра, которое возникает при недостаточном поступлении жидкости и питательных веществ.
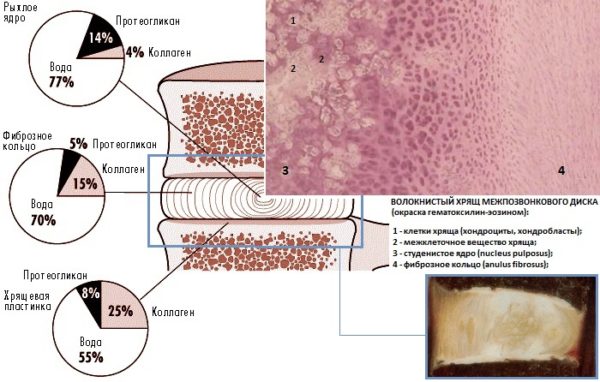
Строение замыкательных пластинок
Рентгенологически грудной остеохондроз проявляется следующими изменениями:
- снижение высоты и сокращение межпозвонкового пространства (пространство между двумя смежными позвонками);
- уплотнение и утолщение тел смежных позвонков;
- склероз (замещение функциональной ткани фиброзным волокном) гиалиновых пластинок;
- разрастание остеофитов (преимущественно по краевой поверхности);
- микропереломы позвонков с сохранением их анатомической фиксации и смещение гиалинового хряща в тело позвонка через микротрещины (узлы Шморля).

Диски позвоночника при остеохондрозе
При осложненном течении и выраженном уменьшении высоты межпозвоночного пространства возможно сдавливание нервных окончаний и кровеносных сосудов, способное спровоцировать ряд серьезных последствий: нарушение чувствительности (парестезии), паралич верхних конечностей, межреберную невралгию, сужение спинномозгового канала, сутулость (патологический кифоз).
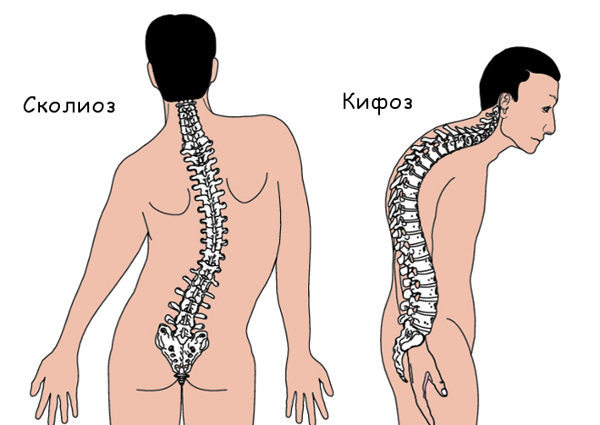
Позвоночник человека при кифозе
Обратите внимание! Одним из осложнений хронического остеохондроза в грудном отделе может быть мастопатия – фиброзно-кистозная болезнь молочной железы. Существует прямая взаимосвязь между этими патологиями, так как защемление кровеносных сосудов при остеохондрозе приводит к недостаточному поступлению питательных веществ в ткани молочной железы и увеличивает риски воспалительных, дистрофических и опухолевых изменений.
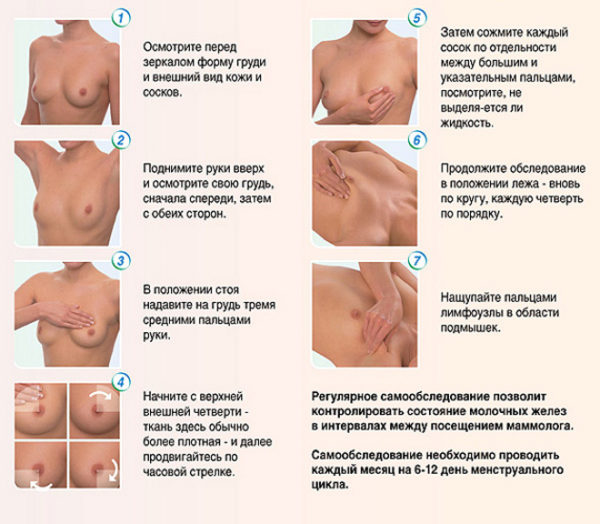
Самостоятельное определение мастопатии
Причины остеохондроза
Ведущую роль в механизме развития остеохондроза специалисты отводят гиподинамической болезни, которая развивается на фоне замедленного расщепления жиров при малоподвижном образе жизни. Опасность гиподинамии не только в застое крови и лимфы и развивающемся на фоне этого дефиците полезных элементов и гипоксии (кислородном голодании), но и в нарушении нервно-мышечной передачи, расстройстве пищеварительной и дыхательной функции, снижение сократительной способности сердца. Лица с любыми формами гиподинамии имеют максимальные риски по развитию остеохондроза и других заболеваний позвоночника, поэтому лечебная гимнастика и лечебно-оздоровительная физкультура являются обязательными этапами комплексного лечения опорно-двигательных патологий.
Признаки остеохондроза
Общепризнанными факторами риска и причинами дегенеративно-дистрофических изменений в торакальном отделе позвоночника являются:
- длительное пребывание в одной позе и несимметричная нагрузка на околопозвоночные мышцы (сидячая и канцелярская работа, длительное нахождение за рулем автотранспорта, ношение сумки на одном плече и т.д.);
- физические нагрузки, не соответствующие степени тренированности, возрасту и индивидуальным особенностям человека;
- неполноценное питание с дефицитом важнейших витаминов и минералов, необходимых для нормального функционирования позвоночника (ретинол, каротин, токоферол, кальций, магний, фосфор и т.д.);
- вредные привычки и эндокринологические болезни, препятствующие нормальному всасыванию полезных элементов;
- перегрузки позвоночника на фоне неравномерного распределения осевой нагрузки при заболеваниях стоп (плосковальгусной деформации, пяточных шпорах, бурситах).

Распространенные причины остеохондроза
Риск дегенеративно-дистрофической болезни грудного отдела позвоночника также повышается, если данный опорно-двигательный сегмент регулярно подвергается микротравмам. Это характерно для профессиональных штангистов, боксеров, легкоатлетов, борцов. Пловцы, наоборот, практически никогда не страдают грудным остеохондрозом из-за хорошей тренированности мышц в данном отделе.
Масталгия при торакальном остеохондрозе
Масталгией называется боль в молочной железе, которая может возникать спонтанно или длиться в течение определенного периода времени, характеризуясь периодами затихания и обострений. При остеохондрозе такая боль, как правило, никак не связана с поражением собственно железы и имеет отраженное течение (то есть, источником боли являются не молочные железы, а иные анатомические структуры).
Основной причиной болей в молочной железе при грудном остеохондрозе является компрессия нервных окончаний, которые отходят от спинного мозга и расположены между телами смежных позвонков. За иннервацию и питание молочных желез отвечают нервные сплетения и сосуды, расположенные на уровне Th2-Th3 (частично – Th3-Th4), поэтому сдавливание нервных пучков между вторым и третьим грудными позвонками провоцирует отраженную боль в груди. Индивидуальное восприятие пациента зависит от характера данной боли: при жгучих ощущениях и резком покалывании болевой синдром может неверно восприниматься как сердечный приступ, а ноющие, тупые или колющие ощущения больные описывают как боль в молочной железе.
Причины появления болей в молочных железах на фоне остеохондроза:
- компрессия нервных окончаний на уровне Th2-Th3;
- сдавливание кровеносных и лимфатических сосудов, расположенных в данном сегменте позвоночного канала, и, как следствие, нарушение питания тканей молочных желез и лимфооттока;
- появление локальных, болезненных мышечных уплотнений, имеющих форму небольших узелков, в паравертебральных грудных мышцах (миофасциальная триггерная гипертония);
- раздражение нервных пучков спинномозговых нервов краями остеофитов, межпозвоночными грыжами, протрузиями.
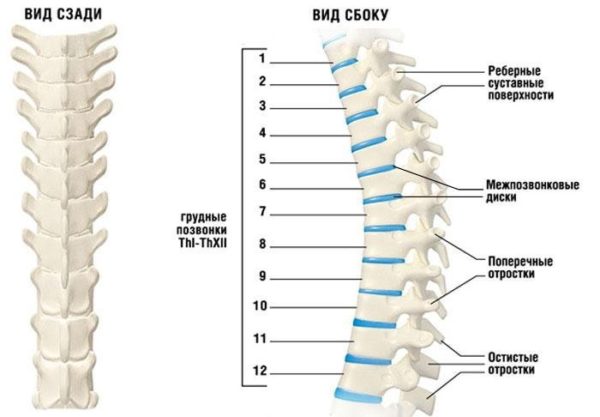
Анатомия грудного отдела позвоночника
Во всех случаях боль является отраженной и никак не связана с патологиями самих молочных желез.
Мастопатия на фоне дегенеративно-дистрофической болезни позвоночника
Мастопатия, в отличие от масталгии, – не просто болевой синдром, а самостоятельное заболевание, характеризующееся разрастанием железистой или фиброзной ткани железы или образованием кист (фиброзно-кистозная болезнь). Основной причиной мастопатии являются гормональные заболевания, при которых повышается продуцирование эстрогенов и пролактина. К негативным факторам также относятся стрессы, курение, злоупотребление алкогольными напитками, неправильное или нерегулярное питание.
Остеохондроз как фактор развития мастопатии рассматривается с точки зрения неврологических нарушений, вызванных повреждением спинномозговых нервных окончаний на фоне их защемления остеофитами или пульпозными выпячиваниями. Постоянный спазм спинных мышц, характерный для грудного остеохондроза, также отрицательно влияет на циркуляцию крови и лимфы, провоцируя различные воспалительные процессы и патологии молочных желез.

Мастопатия как следствие межреберной невралгии
Важно! Истинная мастопатия как осложнение хронического остеохондроза встречается довольно редко (не более 3-5% от общего числа больных торакальной формой остеохондроза) и развивается в качестве самостоятельного заболевания преимущественно на фоне гормонального дисбаланса. В большинстве случаев боли в груди являются масталгией и имеют отраженное течение, то есть, никак не связаны с поражением самой железы.
Дифференциальная диагностика: как отличить масталгию от мастопатии?
Если масталгия часто проходит сама после коррекции первопричины ее возникновения, то мастопатия требует длительного и комплексного лечения с применением различных протоколов гормональной терапии. Чтобы понять, с чем именно связана боль в молочных железах, важно знать, чем отличаются данные патологии друг от друга, и какие симптомы появляются в каждом конкретном случае. Также важно своевременно дифференцировать масталгию с сердечным приступом, так как в ряде случае эти патологии имеют похожее клиническое течение.
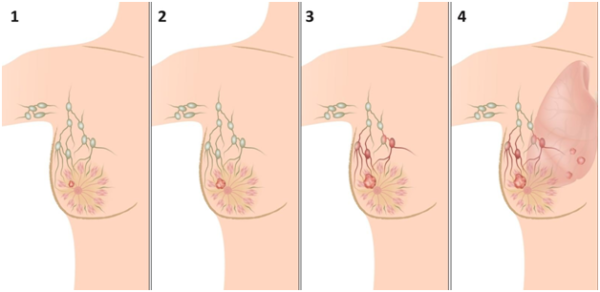
Стадии мастопатии
Дифференциальная диагностика при болях в молочной железе
| Признак | Боль в груди (масталгия), вызванная дегенеративными изменениями в позвоночнике | Мастопатия (фиброзно-кистозная болезнь) | Сердечный приступ |
|---|---|---|---|
| Характер боли | Чаще всего боли ноющие, хаотично повторяющиеся. Тупые боли, умеренные рези и покалывание также характерны для масталгии, вызванной компрессией нервных окончаний между грудными позвонками | Боль при мастопатии может быть жгучей, колющей, тянущей, режущей, давящей, распирающей, тупой | Боль резкая, напоминает удар кинжала или внезапный ожог (большая часть пациентов жалуется на жжение и рези в груди). Локализация боли – с левой стороны, возможна иррадиация в лопатку, ключицу, руку, плечо |
| Возникновение болезненных ощущений | Возникают в различное время суток, усиливаются ночью и сразу после пробуждения. Могут длиться в течение нескольких дней и недель с характерными периодами обострения и затухания | Возникают в любое время суток, усиливаются после физической нагрузки, тряски (например, во время поездки в общественном транспорте), полового контакта. Характерна определенная цикличность: максимальное усиление болей наблюдается во время овуляции и за 3-5 дней до начала менструации | Боли начинаются внезапно, сразу имеют высокую интенсивность. Предшествовать болезненным ощущениям может сильное эмоциональное волнение, физическое напряжение и другие факторы, но в ряде случаев боль возникает без воздействия внешних факторов |
| Интенсивность болей | Слабая или умеренная | Умеренная или высокая | Очень высокая |
| Нехарактерные выделения из сосков | Отсутствуют | Из сосков может выделяться небольшое количество прозрачной, иди белесой жидкости (секрет молочной железы). Появление густых выделений бежевого, желтоватого или кремового оттенка может указывать на гнойное воспаление – мастит | Отсутствуют |
| Внешний вид молочных желез | Железы визуально не изменены | Грудь внешне может выглядеть отекшей, наблюдается умеренная или выраженная припухлость. В периоды обострений возможно покраснение кожи на пораженной железе и ее гипертермия (поверхность груди становится горячей наощупь) | Не изменены |
| Дополнительные симптомы | Боль в спине, чувство скованности и мышечного напряжения в верхней части спины, онемение и различные парестезии в верхних конечностях | При самоосмотре груди возможно обнаружение плотных образований в форме узелков | Одышка, ощущение нехватки воздуха, изменение числа сердечных сокращений и кровяного давления, холодный пот на лбу и ладонях, искажение мимики и несвязность речи |
Для диагностики масталгии и выявления причин ее возникновения пациенту необходимо обратиться к врачу маммологу. Он произведет осмотр и пальпацию молочных желез, а также назначит дополнительные обследования: УЗИ (метод малоэффективен при узлах, имеющих размер менее 10 мм) и рентгенологическое исследование молочных желез (маммографию). Если никаких патологических изменений не будет выявлено, проводится вторичный диагностический этап, в который входят консультации узкопрофильных специалистов: хирурга, вертебролога, невропатолога и кардиолога. Связь болей в груди с дегенеративно-дистрофическими изменениями в позвоночнике выявляется, как правило, на данном этапе.
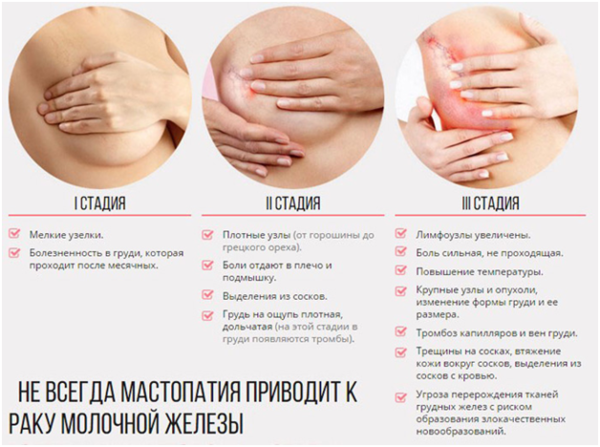
Признаки развития мастопатии
Обратите внимание! Консультация маммолога при появлении болей в груди может потребоваться не только женщинам, но и мужчинам. Молочные железы у мужчин имеют принципиально такое же строение, как и у женщин, но дольки и протоки при нормальном уровне андрогенов и эстрогенов практически не развиты. Это не исключает возможности образования железистых опухолей в молочных железах, поэтому при подозрении на подобную патологию не стоит отказываться от назначенного осмотра и консультации.
Лечение остеохондроза, осложненного мастодинией (масталгией) и мастопатией
При осложненном остеохондрозе с проявлениями масталгии или мастопатии традиционная схема лечения дополняется гормональными препаратами, позволяющими стабилизировать гормональный фон пациента и уменьшить интенсивность болей (особенно при циклическом течении). Подбирать лекарства данной группы (внутриматочные спирали, комбинированные оральные контрацептивы) и рассчитывать эффективную и безопасную дозировку должен лечащий врач, так как подобные средства имеют много противопоказаний и побочных эффектов.
Перед назначением лечения необходимо пройти обследования
Одним из побочных действия является цервикалгия – хроническая боль в шее. Если у больного диагностирована комбинированная форма остеохондроза с поражением шейных и верхне-грудных позвонков (цервико-торакальный остеохондроз), прием гормональных лекарств может спровоцировать усиление имеющихся симптомов и снизить результативность проводимого лечения.
В схему лечения в зависимости от симптоматики и имеющихся показаний также включаются следующие препараты:
- НПВС для уменьшения болей и профилактики воспаления («Мелоксикам», «Нимесулид», «Кетопрофен», «Диклофенак»);
Препарат Диклофенак в таблетках
- корректоры микроциркуляции («Актовегин», «Аскорутин», «Рутозид», «Трентал», «Гепарин натрия»);
- гомеопатические средства на основе масла примулы, цикламена и других растительных компонентов, которые применяются для лечения мастопатии и мастодинии («Мастодинон», масло примулы вечерней);
Препарат Мастодинон
- мочегонные препараты при отеке и избыточном набухании молочных желез при циклической мастопатии («Лазикс», «Фуросемид»);
- препараты магния для нормализации обменных процессов в тканях молочных желез и позвоночника («Магнелис», «Магне B6»);
- хондропротекторы («Дона», «Артра», «Глюкозамина сульфат», «Глюкозамин и хондроитин комплекс»);
Таблетки Артра
- м-холинолитики при спазме паравертебральных грудных мышц («Сирдалуд», «Толперизон»).
Медикаментозная терапия дополняется приемом витаминных, противотревожных и седативных средств.
Для лечения первопричины болей (остеохондроза) вне периодов обострения используются физиопроцедуры, тепловые аппликации, массаж, тракционная терапия, лечебная гимнастика. Пациентам с хроническим и часто рецидивирующим (более 3-4 раз в год) остеохондрозом показано бальнеолечение, грязетерапия на минеральных курортах не реже 1 раза в год.
Проведение бальнеолечения
Важно! Если после прохождения комплексного лечения, которое может длиться от 2 до 6 недель, улучшений не наблюдается, и боли в молочной железе сохраняются, необходимо повторно обратиться на консультацию к маммологу и исключить злокачественные опухоли.
Полезные советы для больных остеохондрозом и мастопатией
Приведенные ниже рекомендации не только помогут ускорить выздоровление, но и позволят улучшить качество жизни, а также предупредить возможные осложнения остеохондроза: патологическое искривление позвоночника, грыжи, спондилолистез и т.д.
- Для профилактики отеков, которые сами по себе могут вызывать боль в молочных железах или провоцировать защемление нервов и сосудов (в случае отекания мышечной ткани), необходимо ограничить потребление соли до 4,5-5 г в сутки, а также сократить количество жирной, копченой и маринованной пищи в рационе.
- Рацион должен содержать достаточное количество белковых продуктов (основная масса желеобразной пульпы – это коллаген и полисахариды), овощей, фруктов, зелени, молочных напитков. Очень важно ежедневно употреблять продукты, богатые магнием (фасоль, чечевица, сладкий перец, бобы, сыр).
- Для улучшения функционального состояния межпозвонковых дисков полезны продукты с большим количеством крахмала или желатина (кисель, студень, холодец).
- Лечебно-оздоровительной гимнастике следует уделять не менее 15-20 минут в день.
- Женщинам необходимо правильно выбирать бюстгальтер (изделие должно соответствовать размеру и объему груди и быть выполненным из натуральных, гипоаллергенных материалов).

Как правильно выбрать бюстгальтер
Большое значение для профилактики и лечения грудного остеохондроза имеет и правильный сон: поверхность (матрац) должна иметь среднюю или высокую жесткость, а рекомендованный размер подушки для взрослого составляет не более 50*70 см.
Видео – Где болит при грудном остеохондрозе?
Боль в молочной железе – достаточно распространенный симптом шейно-грудного и грудного остеохондроза, выявляемый примерно у 9-11% пациентов с данным диагнозом. Перед началом лечения необходимо убедиться, что боль не связана с другими заболеваниями молочных желез и злокачественными патологиями, и пройти комплексную диагностику. Схема лечения подбирается индивидуально с учетом выявленных изменений в межпозвоночных дисках и молочной железе, а также этиологических факторов, и включает медикаментозные способы, физиопроцедуры, ЛФК и методы альтернативной медицины (например, мануальную или тракционную терапию).


