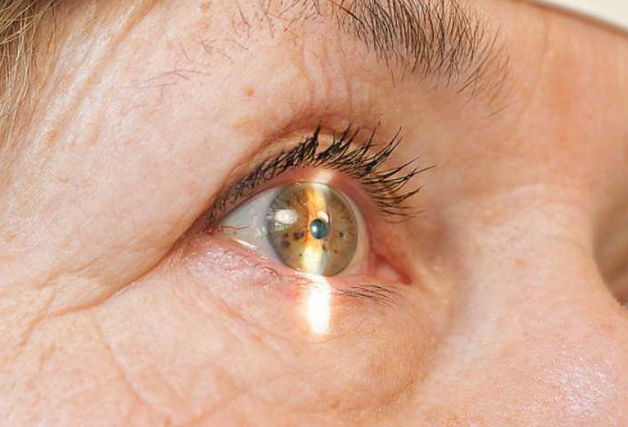
Как болит глаз при иридоциклите
Иридоциклит (передний увеит) – сочетанное воспалительное поражение, затрагивающие радужную оболочку (радужку) и цилиарное тело глаза. При остром иридоциклите наблюдается отек, покраснение и боль в глазу, слезотечение, изменение цвета радужки, сужение и деформация зрачка, образование гипопиона, преципитатов, снижение остроты зрения. Диагностика иридоциклита включает осмотр, пальпацию, биометрию и УЗИ глаза, проверку остроты зрения, измерение внутриглазного давления, проведение клинико-лабораторных, иммунологических исследований. Консервативное лечение иридоциклита основано на противовоспалительной, антибактериальной и противовирусной терапии, назначении антигистаминных, гормональных, дезинтоксикационных препаратов, мидриатиков, имуномодуляторов, витаминов.
Общие сведения
Иридоциклит, ирит, циклит, кератоувеит относятся в офтальмологии к так называемым передним увеитам – воспалениям сосудистой оболочки глаза. Ввиду тесного анатомического и функционального взаимодействия радужки и цилиарного (ресничного) тела, воспалительный процесс, начавшись в одной из этих частей сосудистой оболочки глаза, очень быстро распространяется на другую и протекает в форме иридоциклита.
Иридоциклит диагностируется у лиц любого возраста, но чаще у пациентов от 20 до 40 лет. По течению заболевания различают острый и хронический иридоциклит; по характеру воспалительных изменений — серозный, экссудативный, фибринозно-пластический и геморрагический; по этиологии – инфекционный, инфекционно-аллергический, аллергический неинфекционный, посттравматический, неясной этиологии, а также вызванный системными и синдромными заболеваниями. Продолжительность острого иридоциклита составляет 3-6 недель, хронического – несколько месяцев; заболевание и рецидивы, как правило, возникают в холодное время года.
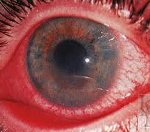
Иридоциклит
Причины иридоциклита
Причины, вызывающие иридоциклит, многообразны, могут носить эндогенный или экзогенный характер. Часто иридоциклит развивается вследствие травматического повреждения глаза (ранения, контузии, офтальмологических операций), воспаления радужки (кератита). Иридоциклит могут вызывать перенесенные вирусные, бактериальные или протозойные заболевания (грипп, корь, ВПГ, стафилококковая и стрептококковая инфекция, туберкулез, гонорея, хламидиоз, токсоплазмоз, малярия и др.), а также имеющиеся очаги хронической инфекции в носоглотке и ротовой полости (синусит, тонзиллит).
Причиной иридоциклита могут быть ревматоидные состояния (ревматизм, болезнь Стилла, аутоиммунный тиреоидит, болезнь Бехтерева, синдромы Рейтера и Шегрена), обменные нарушения (подагра, диабет), системные заболевания неизвестной этиологии (саркоидоз, болезнь Бехчета, синдром Фогта-Коянаги-Харады). Распространенность иридоциклита среди пациентов с ревматическими и инфекционными заболеваниями составляет около 40% случаев.
Возникновению иридоциклита способствуют развитая сосудистая сеть глаза и повышенная восприимчивость радужки и ресничного тела к антигенам и ЦИК, попадающим из внеглазных очагов инфекции или неинфекционных источников сенсибилизации.
При развитии иридоциклита, помимо непосредственного поражения сосудистой оболочки глаза микробами или их токсинами, происходит ее иммунологическое повреждение с участием медиаторов воспаления. Воспаление сопровождается явлениями иммунного цитолиза, васкулопатиями, дисферментозом, нарушениями микроциркуляции с последующим рубцеванием и дистрофией.
Немаловажное значение в развитии иридоциклита принадлежит провоцирующим факторам — эндокринным и иммунным расстройствам, стрессовым ситуациям, переохлаждению, чрезмерной физической нагрузке.
Симптомы иридоциклита
Степень выраженности и особенности течения иридоциклита зависят от природы и длительности воздействия антигена, уровня проницаемости гематоофтальмического барьера, генотипа и иммунного статуса организма. При иридоциклите обычно наблюдается одностороннее поражение глаз. Первыми признаками острого иридоциклита являются общее покраснение и боль в глазу, с характерным значительным усилением болевых ощущений при надавливании на глазное яблоко. У больных с иридоциклитом возникает светобоязнь, слезотечение, незначительное (в пределах 2-3 строчек) снижение остроты зрения, появление перед глазами «тумана».
Течению иридоциклита свойственно заметное изменение цвета воспаленной радужной оболочки (зеленоватый или ржаво-красный) и снижение четкости ее рисунка. Возможно появление умеренно выраженного роговичного синдрома, перикорнеальной инъекции сосудов глазного яблока. В передней камере глаза может обнаруживаться серозный, фибринозный или гнойный экссудат. При оседании гнойного экссудата на дне передней камеры глаза образуется гипопион в виде серой или желто-зеленой полоски; при разрыве сосуда в передней камере выявляется скопление крови — гифема.
Воспалительный процесс в ресничном теле при оседании экссудата на поверхности хрусталика и волокнах стекловидного тела может привести их помутнению и к снижению остроты зрения.
На задней поверхности роговицы при иридоциклите появляются серовато-белые преципитаты из точечных отложений клеток и экссудата, при рассасывании которых долго отмечаются пигментные глыбки. Отек тканей радужки и ее тесный контакт с передней капсулой хрусталика при наличии экссудата приводит к формированию задних спаек (синехий), вызывающих необратимое сужение (миоз) и деформацию зрачка, ухудшению его реакции на свет. При сращении радужки и передней поверхности хрусталика на всем протяжении образуется круговая спайка. При неблагоприятном течении иридоциклита синехии создают риск развития слепоты из-за полного заращения зрачка.
Часто внутриглазное давление при иридоциклите бывает ниже нормы за счет угнетения секреции влаги передней камеры. Иногда, при остро начинающемся иридоциклите с выраженной экссудацией или сращении зрачкового края радужки с хрусталиком, наблюдается повышение внутриглазного давления.
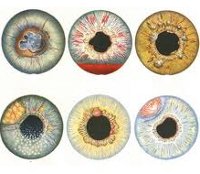
Различным видам иридоциклита свойственны свои особенности клинической картины. Вирусные иридоциклиты характеризуются торпидным течением, образованием серозного или серозно-фибринозного экссудата и светлых преципитатов, повышенным внутриглазным давлением.
Туберкулезный иридоциклит протекает со слабовыраженной симптоматикой, проявляется наличием крупных «сальных преципитатов», желтоватых туберкул (бугорков) на радужке, опалесцированием влаги передней камеры, образованием мощных задних стромальных синехий, затуманиваем зрения или полным заращением зрачка.
Аутоиммунному иридоциклиту присуще тяжелое рецидивирующее течение на фоне обострений основного заболевания с частым развитием осложнений (катаракты, вторичной глаукомы, кератита, склерита, атрофии глазного яблока). Каждый рецидив протекает тяжелее предыдущего и часто приводит к слепоте.
При травматическом иридоциклите может развиться симпатическое воспаление здорового глаза (симпатическая офтальмия). Иридоциклит при синдроме Рейтера, обусловленный хламидийной инфекцией, сопровождается конъюнктивитом, уретритом и поражением суставов с незначительными проявлениями воспаления сосудистой оболочки.
Диагностика иридоциклита
Диагноз иридоциклита устанавливают по результатам комплексного обследования: офтальмологического, лабораторно-диагностического, рентгенологического, консультирования больного узкими специалистами.
Первоначально врачом-офтальмологом проводится наружный осмотр глазного яблока, пальпация, сбор анамнестических данных. Для уточнения диагноза иридоциклита выполняют проверку остроты зрения, измерение внутриглазного давления методом контактной или бесконтактной тонометрии, биомикроскопию глаза, выявляющую поражение глазных структур, УЗИ глаза с одномерным или двухмерным изображением глазного яблока. Процедура офтальмоскопии при иридоциклите часто затруднена из-за воспалительно измененных передних отделов глаза.
Для выяснения этиологии иридоциклита назначают общий и биохимический анализы крови и мочи, коагулограмму, ревмопробы для выявления системных заболеваний, аллергопробы (местные и общие реакции на введение аллергенов стрептококка, стафилококка, специфических антигенов: туберкулина, токсоплазмина и др.), ПЦР и ИФА-диагностику возбудителя воспаления (в т. ч. сифилиса, туберкулеза, герпеса, хламидиоза и т. д.).
Для оценки иммунного статуса выполняют исследование уровня сывороточных иммуноглобулинов в крови IgM, IgG, IgA , а также их содержание в слезной жидкости.
В зависимости от особенностей клинической картины иридоциклита необходима консультация и обследование у ревматолога, фтизиатра, стоматолога, оториноларинголога, аллерголога, дерматовенеролога. Возможно проведение рентгенографии легких и придаточных пазух носа.
Осуществляют дифференциальную диагностику иридоциклита и других заболеваний, сопровождающихся отеком и покраснением глаз, таких как острый конъюнктивит, кератит, острый приступ первичной глаукомы.
Лечение иридоциклита
Лечение иридоциклита должно быть своевременным и по возможности направленным на устранение причины его возникновения.
Консервативное лечение иридоциклита ориентировано на профилактику образования задних синехий, снижение риска развития осложнений и включает меры неотложной помощи и плановую терапию. В первые часы заболевания показано закапывание в глаз средств, расширяющих зрачок (мидриатиков), НПВС, кортикостероидов, прием антигистаминных препаратов.
Плановое лечение иридоциклита проводится в условиях стационара, его основу составляет местная и общая антисептическая, антибактериальная или противовирусная терапия, введение противовоспалительных нестероидных и гормональных препаратов (в виде глазных капель, парабульбарных, субконьюнктивальных, внутримышечных или внутривенных инъекций. Кортикостероиды широко используются в лечении иридоциклита токсико-аллергического и аутоиммунного генеза.
При иридоциклите проводится дезинтоксикационная терапия (при выраженном воспалении — плазмаферез, гемосорбция), инстилляции растворов мидриатиков, предотвращающих сращение радужки с хрусталиком. Назначают антигистаминные средства, поливитамины, иммуностимуляторы или иммуносупрессоры (в зависимости от основного заболевания), местно-протеолитические ферменты для рассасывания экссудата, преципитатов и спаек. Часто при иридоциклите применяются физиотерапевтические процедуры: электрофорез, магнитотерапия, лазерная терапия.
Иридоциклит туберкулезной, сифилитической, токсоплазмозной, ревматической этиологии требует проведения специфической терапии под контролем соответствующих специалистов.
Хирургические лечение иридоциклита проводится при необходимости разделения спаек или (рассечение передних и задних синехий радужки), в случае развития вторичной глаукомы. В случае тяжелого осложнения гнойного иридоциклита с лизисом оболочек и содержимого глаза показано хирургическое удаление последнего (энуклеация, эвисцерация глаза).
Прогноз и профилактика иридоциклита
Прогноз иридоциклита при своевременном, адекватном и тщательно проведенном лечении – довольно благоприятный. Полное выздоровление после лечения острого иридоциклита отмечается примерно в 15—20% случаев, в 45—50% случаев — заболевание принимает подострое рецидивирующее течение с более стертыми рецидивами, которые часто совпадают с обострениями основного заболевания (ревматизма, подагры).
Иридоциклит может переходить в хроническую форму с упорным снижением зрения. В запущенных и нелеченных случаях иридоциклита развиваются опасные осложнения, угрожающие зрению и существованию глаза: хориоретинит, сращение и заращение зрачка, вторичная глаукома, катаракта, деформация стекловидного тела и отслойка сетчатки, абсцесс стекловидного тела, эндофтальмит и панофтальмит, субатрофия и атрофия глазного яблока.
Профилактика иридоциклита заключается в своевременном лечении основного заболевания, санации очагов хронической инфекции в организме.
Источник
Иридоциклит — это глазное заболевание, которое поражает ресничное тело сосудистой оболочки глазного яблока и радужку. Болезнь носит воспалительный характер и может спровоцировать другие опасные офтальмопатологии, приводящие к полной потере зрения. Узнаем, из-за чего развивается это заболевание и как лечится.
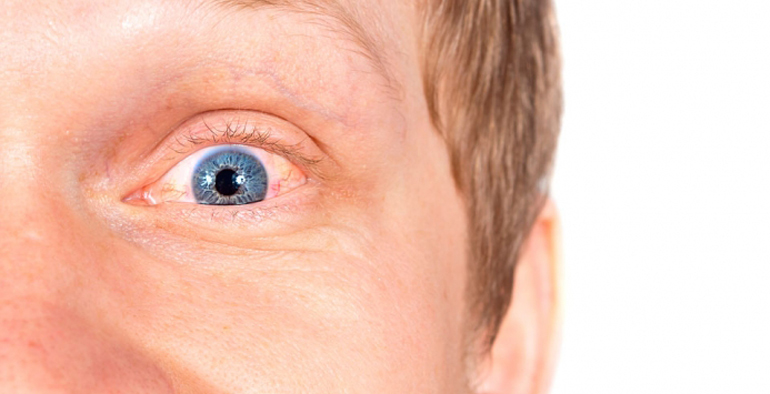
Иридоциклит — что это за болезнь?
Данная патология еще называется передним увеитом в связи с тем, что воспаление поражает не только радужку, но и часть сосудистой сетки глаза — цилиарное, или ресничное тело. Радужная оболочка представляет собой тонкую подвижную диафрагму с отверстием в центре — зрачком. Эта структура глаза регулирует объем поступающих в него световых лучей, что достигается путем сокращения зрачковой области. В зависимости от источника света она расширяется или сужается. Также радужка обеспечивает постоянную температуру жидкости, находящейся между ней и роговой оболочкой, и участвует в ее оттоке.
Цилиарное тело — это часть сосудистой/средней оболочки. Оно поддерживает хрусталик и участвует в процессе аккомодации. Кроме того, ресничное тело является связующим звеном между радужкой и сосудистой сеткой. Кровоснабжение у них общее, в связи с чем патологический процесс, затрагивающий одну из перечисленных структур, переходит впоследствии и на другую. Из-за чего развивается это воспаление? Рассмотрим основные причины его возникновения. От них зависит форма протекания, а следовательно, и процесс лечения.
Причины иридоциклита
Это заболевание может быть спровоцировано экзогенными и эндогенными факторами. При этом точно определить причину иридоциклита удается далеко не всегда. Непосредственными возбудителями воспаления являются инфекции и/или токсины. Попасть в радужку или цилиарное тело они могут в результате механической травмы, в ходе операции на глазах или во время реабилитации после хирургического лечения. Это внешние причины возникновения болезни. В большинстве случаев воспалительный процесс развивается на фоне следующих болезней:
- инфекционные заболевания грибковой, бактериальной, вирусной этиологии;
- хронические инфекции — гайморит, кариес, тонзиллит;
- системные патологии, связанные с поражением соединительных тканей — ревматизм, ревматоидный артрит, саркоидоз;
- проблемы с эндокринной системой и обменные нарушения — сахарный диабет и подагра.
Есть и несколько располагающих факторов, которые повышают риск развития воспаления:
- стрессовые ситуации;
- расстройства иммунитета;
- переохлаждение;
- тяжелая физическая нагрузка.

Симптомы переднего увеита
Как это заболевание проявляется? Симптоматика зависит от формы протекания воспаления. Можно выделить общие для различных видов переднего увеита симптомы:
- покраснение глазного яблока;
- болевые ощущения, усиливающиеся при надавливании на глаз;
- слезоточивость;
- светобоязнь;
- затуманенное зрение.
Обычно люди жалуются на «туман» перед глазами, головную боль, снижение остроты зрения. При ее проверке, как правило, выявляется ее ухудшение на 2-3 строчки проверочной таблицы «ШБ». Также при иридоциклите изменяется цвет радужной оболочки. Ее узор как бы расплывается, она приобретает немного ржавый или чуть зеленоватый оттенок. Кроме того, у пациента сужается зрачок. Он плохо реагирует на свет.
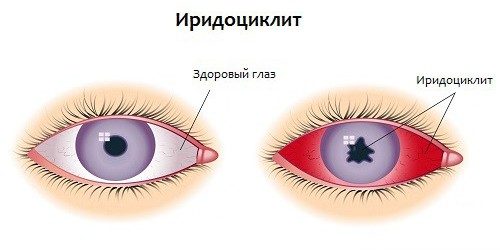
Воспаление радужки вызывает отечность, которая приводит к тому, что радужная оболочка начинает контактировать с капсулой хрусталика. Из-за этого образуются задние спайки, вызывающие сужение зрачка, и иногда и его деформацию. При неблагоприятном течении заболевания развивается слепота. Причиной этого становится сращение радужки с прозрачным телом по всей поверхности и формированию круговой спайки.
Разные виды иридоциклита сопровождаются различными симптомами:
- вирусное воспаление развивается стремительно и приводит к образованию серозного экссудата;
- хламидийная инфекция протекает на фоне конъюнктивита и уретрита, с характерными для этих заболеваний признаками;
- аутоиммунные нарушения, приводящие к переднему увеиту, возникают при обострении основной патологии;
- туберкулезный иридоциклит характеризуется слабой выраженностью симптомов, среди которых — затуманивание зрения и образование бугорков на радужке желтоватого оттенка.
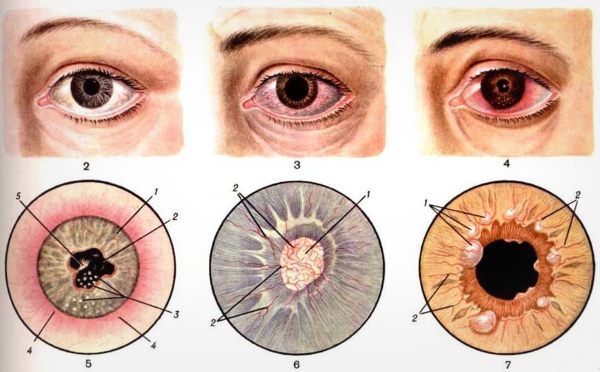
Как было отмечено ранее, радужка участвует в оттоке внутриглазной жидкости, поэтому нередко при иридоциклите повышается или понижается давление в глазу. Снижение его связано с уменьшением выработки водянистой влаги. Образование круговой спайки, напротив, приводит к повышению внутриглазного давления. Из-за этого и возникают болевые ощущения.
Формы протекания иридоциклита
Есть несколько разновидностей переднего увеита по форме его протекания:
- острый;
- хронический;
- серозный;
- фибринозно-пластический.
Острый иридоциклит развивается стремительно. Основной и самый первый признак — боль в пораженном глазном яблоке. Сначала она локализуется непосредственно в глазу, но позже распространяется по всей голове. Усиливаются боли в ночное время.
Хронический рецидивирующий иридоциклит является следствием других патологий. Зачастую он развивается на фоне герпеса, гриппа, туберкулеза. Симптомы этой формы воспаления умеренные. Болевые ощущения беспокоят не так сильно, как при остром протекании болезни. Также при хронической форме переднего увеита происходит помутнение стекловидного тела и образование на радужке бугорков. Они впоследствии распространяются и на роговицу.
Серозная форма иридоциклита, которая возникает достаточно редко, сопровождается выделением гнойного экссудата. Часто эта разновидность воспаления становится причиной развития глаукомы. Другие признаки серозного иридоциклита:
- отечность;
- покраснение радужной оболочки;
- помутнение стекловидного тела с формированием на нем спаек.
Фибринозно-пластический иридоциклит возникает после проникающего ранения глаза. На задней его стенке образуются спайки, приводящие к заращению зрачка, что проявляется в потере предметного зрения. Человек способен только ощущать воздействие света на сетчатку. Опасность патологии в том, что она зачастую приводит к поражению здорового глаза. Это так называемое симпатическое воспаление нетравмированного органа зрения. Клиническая симптоматика заболевания следующая:
- умеренная боль в глазу;
- легкое покраснение радужной оболочки;
- сужение зрачка, который плохо реагирует на световые лучи.
Симпатическая офтальмия в здоровом глазном яблоке начинается через 12-14 дней после ранения другого глаза. Иногда болезнь возникает спустя месяцы и даже годы. В таких случаях установить основную причину иридоциклита достаточно сложно. Тяжелое протекание симпатического воспалительного процесса сопровождается заращением зрачка, повышением внутриглазного давления, что может привести к субатрофии глазного яблока и другим необратимым последствиям. Легкая форма фибринозно-пластического иридоциклита проявляется в виде хориодита, нейроретинита. Однако это не значит, что данные глазные заболевания неопасные. Они могут стать причиной отслойки сетчатки.
Диагностика иридоциклита
При подозрении на иридоциклит назначается несколько видов обследования. Диагностика всегда комплексная, так как возникает он по разным причинам и на фоне различных заболеваний. Все процедуры можно разделить на 4 группы:
- офтальмологические;
- рентгенологические;
- лабораторно-диагностические;
- осмотр пациента врачами узкой специализации.
Офтальмологическое обследование включает в себя:
- визометрию;
- тонометрию;
- УЗИ глаза;
- биомикроскопию;
- офтальмоскопию;
- флуоресцентную ангиографию.
Иными словами, изучаются практически все отделы глазного яблока и проверяются все его функции. Назначаются и лабораторные исследования:
- общие анализы крови и мочи;
- биохимический анализ крови, включая ревмопробы;
- коагулограмма — оценка свертываемости крови;
- аллергические пробы;
- иммуноферментный анализ — лабораторный иммунологический метод.
При необходимости проводится рентгенография придаточных пазух носа и легких. Также может потребоваться консультация и дополнительное обследование у других докторов более узкой специализации:
- стоматолога;
- фтизиатра;
- отоларинголога;
- ревматолога;
- аллерголога;
- эндокринолога;
- дерматовенеролога.
Это зависит от вида иридоциклита, общего состояния здоровья пациента, наличия тех или иных патологий.

Лечение иридоциклита
Только своевременно начатое лечение является залогом полного выздоровления без развития осложнений иридоциклита. При этом лечится он достаточно долго. Проводится терапия амбулаторно или стационарно. Это зависит от различных факторов, в том числе тяжести заболевания. Показания к госпитализации:
- отсутствие результата от амбулаторного лечения;
- образование задних спаек;
- скопление гноя в передних отделах глазного яблока.
Лечится иридоциклит комплексно. Сначала воспаление пытаются устранить медикаментозной терапией. Назначаются и физиопроцедуры. В крайних случаях пациента отправляют на операцию.
Лекарственное лечение направлено на возбудителей воспалительного процесса, предотвращение спаек и рассасывание экссудата. Назначаются препараты системные и местного действия, то есть глазные капли. Иногда ставятся уколы внутримышечно или внутривенно. В целом, в зависимости от основного заболевания и вида иридоциклита, используются следующие группы лекарственных средств:
- антибиотики;
- нестероидные противовоспалительные препараты;
- антигистаминные таблетки и капли;
- гормональные;
- иммуномодуляторы и пр.
Что касается физиотерапевтического лечения, то начальной стадии переднего увеита назначаются такие процедуры:
- лечение лампой соллюкс;
- низкочастотная магнитотерапия;
- согревающие компрессы;
- терапия диадинамическими токами;
- УВЧ.
Для профилактики образования спаек пациент проходит курс электрофореза. При этом могут назначаться различные растворы и другие медикаменты. Так, для лечения помутнения стекловидного тела, спаек, сращений и заращений зрачка используются лекозим, папаин или гормональные препараты.
Хирургическими методами иридоциклит лечится при следующих осложнениях:
- Скопление большого количества патологической жидкости в камере глаза между радужной оболочкой и роговицей. Проводится разрез этой камеры и ее опорожнение.
- Появление спаек. Они рассекаются в передних или задних отделах радужки.
- Сращение или заращение зрачка. Назначается иридэктомия — частичное удаление радужной оболочки.
- Помутнение хрусталика — катаракта. При этом заболевании удаляется хрусталик. Он заменяется на интраокулярную линзу.
- Гнойное расплавление глаза. В этом случае назначается операция по его удалению из орбиты.
Прогноз иридоциклита
Острый иридоциклит удается полностью вылечить без каких-либо последствий в 20% случаях. Примерно у половины пациентов это глазное заболевание становится хроническим рецидивирующим. Если иридоциклит — это следствие развития системной патологии, то лечение направлено в первую очередь на предотвращение осложнений и терапию основного недуга. Только при комплексном подходе удается избежать необратимых последствий.
Иридоциклит — это серьезная болезнь, которая требует длительного лечения. Ни в коем случае нельзя игнорировать ее симптомы и пытаться избавиться от них самостоятельно. Частично вопрос, связанный с осложнениями переднего увеита, уже затрагивался. Перечислим еще раз возможные последствия этого недуга:
- распространение воспаления на склеру, сетчатку, роговицу, зрительный нерв;
- помутнение оптических сред — хрусталика и/или стекловидного тела;
- атрофия зрительного нерва;
- заращение зрачка;
- глаукома;
- субатрофия глаза;
- дистрофия роговой оболочки;
- отслоение сетчатки.
Любое из этих заболеваний может привести к слепоте при несвоевременном лечении.
Команда MagazinLinz.ru
Источник