Болят сосуды шеи что делать
Спазм сосудов шеи (сужение артерий и вен шейного отдела) – нередко возникающее явление, которое приводит к нарушению кровоснабжения головного мозга.
Причины
Причинами сужения сосудов шеи могут стать различные нарушения в организме – как локальные, так и общие. Чаще всего такая патология возникает при:
- шейном остеохондрозе – костные отростки сдавливают сосуды и провоцируют их сужение;
- атеросклерозе;
- травмах позвоночного столба;
- тромбозах и эмболии;
- авитаминозе, особенно при нехватке витаминов D и B;
- гипертонии – при потере стенками сосудов эластичности по причине постоянного изменения давления;
- недостатке натрия в крови, отвечающего за покой клеток мышц;
- новообразованиях (разрастаясь, они сдавливают сосуды);
- заболеваниях щитовидной железы и сердца;
- врождённых патологиях сосудистой системы;
- нестабильности позвонков;
- межпозвоночных грыжах.
При всех вышеперечисленных заболеваниях происходит сдавливание сосудов или образование в них холестериновых бляшек, кровяных сгустков, что приводит к нарушению кровотока.

Спазм шейных сосудов может возникнуть и после резких телодвижений
Патология принимает сезонный характер при совпадении нескольких факторов, например, при переохлаждении, авитаминозе, несбалансированном питании. Сосуды шеи могут спазмироваться при хроническом стрессе.
В ситуациях, когда сужение сосудов шеи выявляется на УЗИ, необходимы дополнительные исследования, позволяющие определить, что стало причиной такого состояния. Выявленные отклонения определят тактику предстоящего лечения.
Симптомы спазма сосудов шейного отдела
На проявление спазма шейных сосудов влияет его интенсивность, локализация. В первую очередь необходимо сосредоточить внимание на болевом синдроме.
При остеохондрозе позвоночного столба у больных сначала появляются некоторый дискомфорт, чувство скованности и хруст в шее. Боль появляется уже после этого и распространяется в область затылка, висков, рук, плечевого пояса. При движениях, например, при повороте или наклоне головы, боль усиливается. Затем происходит спазмирование мышц и нервных окончаний, что проявляется в значительном ограничении подвижности шейного отдела позвоночного столба.
При спазме шейных сосудов один из главных симптомов – наличие головной боли. Локализуется она чаще всего в затылочной части. Боль может быть различного характера: тупая, пульсирующая, ноющая, распирающая с ощущением давления на глазные яблоки, стягивающая (при мышечном напряжении). Болевые ощущения стреляющего характера могут проявляться в плечах и руках.
Также при спазме шейных сосудов часто:
- нарушается артериальное давление;
- возникает общая слабость и чувство утомления, дрожь в руках;
- повышается потливость;
- темнеет в глазах;
- лёгкое головокружение при движениях головы;
- при кашле пациент ощущает боль, отдающую в головной мозг;
- возникает предобморочное состояние.

Особенно ярко головокружение выражено у людей с пониженным артериальным давлением
К неврологическим симптомам спазма шейных сосудов относят нарушения, касающиеся функционирования головного мозга. Наиболее часто у больного отмечаются такие признаки:
- возникновение шума в ушах;
- зрение ухудшается;
- походка становится шаткой;
- ухудшается память, снижается концентрация внимания;
- частая смена настроения;
- нарушается сон.
Эти симптомы проявляют себя при патологии хронического характера. Однако, острые состояния более опасны ростом внутричерепного давления, отрывом холестериновых бляшек, проникновением их в головной мозг – возникновением инсультов.
Перед тем как принимать меры по снятию спазма сосудов шейного отдела, необходимо подтвердить предполагаемый диагноз.
Диагностика
Диагностировать какие-либо патологии сосудов без дополнительных исследований практически невозможно. Поэтому при подозрении на спазм шейных сосудов может потребоваться:
- взятие биохимического анализа крови;
- ультразвуковое исследование шейной области с допплерографией;
- рентген позвоночного столба;
- реоэнцефалография – безболезненный неинвазивный метод для диагностики состояния сосудов;
- ангиография – для оценки размера просвета сосудов;
- МРТ шейного отдела позвоночника;
- компьютерная томография.

Рентген необходимо сделать для выяснения полной картины причин боли в шейном отделе
Методы устранения и лечения спазма шейных сосудов
Перед посещением поликлиники можно предпринять некоторые действия по профилактике мышечного спазма после спазмирования сосудов, а именно ограничить физическую активность и нагрузки. Если спазм кратковременный, необходимо, при нахождении в закрытом помещении, открыть окно, принять удобную позу – лечь или сесть, расслабиться, помассировать область шеи, виски, лобную зону. Можно принять какое-нибудь средство с успокаивающим эффектом на основе валерианы или пустырника.
При спазме сосудов, вызванном переохлаждением, необходимо принять тёплый душ или ванну. Эти меры можно принять при остром спазме до обращения к врачу.

Если заболевание сопровождается острыми болями, то заниматься лечебной физкультурой можно только с разрешения лечащего врача
Точного ответа на вопрос, разрешены ли занятия лечебной физкультурой в остром периоде, не существует. Некоторые врачи не рекомендуют в таком состоянии заниматься какой-либо двигательной активностью. Однако, в неврологии на сегодня широко распространяется течение, которое делает акцент на физических упражнениях во время снятия спазма. Специалисты говорят о том, что именно такой метод позволит больному ощутить облегчение.
Для тех, кто следует этим рекомендациям, оптимальна тракционная терапия, основой которой выступает вытяжение позвоночного столба. Также больным необходимо выполнять упражнения для усиления притока крови к мышцам.
После комплекса таких упражнений сосуды расширяются, обменные процессы налаживаются. Но не стоит слишком усердствовать – чрезмерная нагрузка может привести к надрыву мышечных волокон, и ситуация только усугубится.
Классический вариант лечения подразумевает использование физиотерапевтических мероприятий и лечебной физкультуры лишь после полного снятия шейного спазма.

Иглоукалывание – один из самых распространенных методов в рефлексотерапии
Используются следующие средства и методы:
- Применение нестероидных противовоспалительных средств (местное, в виде инъекций или перорально). Снять спазм и устранить боль поможет внутривенное введение препаратов «Папазол», «Но-шпа», «Ревалгин», эффективны в снятии спазма также «Циннаризин», «Спазмалгон», «Папаверин».
- Для расширения сосудов – «Атомакс», «Атромидин».
- Для снятия болезненных ощущений проводят новокаиновую блокаду, которую выполняет только опытный врач.
- Иглорефлексотерапия. Это высокоэффективный метод для устранения спазмов. Чтобы исключить опасные последствия для больного в будущем, процедуру должен выполнять только специалист в этой сфере.
- Методы мануальной терапии довольно эффективны при диагностировании грыжи межпозвоночных дисков.
- Применение постизометрической релаксации – насильственное вытяжение мышц чередуется с их расслаблением.
- Для снижения напряжения мышечных волокон назначаются препараты-антагонисты кальция.
- Для стимуляции мозговой деятельности назначают ноотропные препараты – «Пирацетам», «Трентал».
- Для восстановления функций сосудистой сети головного мозга и шеи – «Актовегин».
- Методы криотерапии и лазера – высокоэффективные, но не всем доступные методы снятия спазма шейных сосудов, позволяющие снимать воспаление и боль, устранять спазм, активизировать процессы восстановления.
- Общие рекомендации специалиста могут быть заключены в отказе от курения и употребления алкоголя, так как эти привычки ведут к ухудшению состояний стенок сосудов, вследствие чего нарушается кровообращение. Также назначается диета с исключением слишком жирных, копчёных и солёных блюд и с большим количеством овощей и фруктов. Не менее важно принимать витамины.
- Часто больным со спазмированием сосудов и мышц проводят физиотерапевтические методы лечения: к примеру, электрофизиотерапия (лечение током) используется для улучшения микроциркуляции крови, восстановления обменных процессов. После таких процедур существенно уменьшается болевой синдром.
- Рекомендуется также прохождение лечения в санаторно-курортных условиях.
Это основные методы лечения спазма сосудов шейной области. При наличии у пациента какого-либо заболевания, вызвавшего спазм, сначала необходимо устранять его, в противном случае спазмы сосудов шеи будут проявляться постоянно.
Осложнения
В начале заболевания спазмы шейных сосудов могут привести к сниженной работоспособности, повышенной утомляемости, ухудшению зрительной и слуховой функций.

Боль в шее может быть симптомом множества заболеваний, потому требует незамедлительного обращения к специалисту
Более серьёзные последствия развиваются при отсутствии лечения. Самое тяжёлое и опасное осложнение – инсульт, способный привести к летальному исходу или сделать человека инвалидом.
Меры профилактики
Чтобы не допустить спазма сосудов шеи и головного мозга, необходимо:
- Контролировать эмоции, следить за состоянием нервной системы, не допуская её перенапряжения.
- Полностью отказаться от вредных привычек, ежедневно проводить не менее 2 часов на открытом воздухе, соблюдать режим дня, закаляться, не забывать о расслаблении.
- Наладить режим сна – организм должен отдыхать не менее 8 часов в сутки.
- Скорректировать питание: отказаться от вредных продуктов, отдавать предпочтение сырым овощам, фруктам, ягодам, зелени (особенно петрушке), чесноку, моркови, капусте, из напитков – зелёному чаю. Все перечисленные продукты помогут сосудам сохранить их эластичность.
- Не допустимо употребление чёрного чая, кофе, жирной и копчёной пищи. В ограниченном количестве следует употреблять соления и острую пищу.
- Такие способы закаливания, как принятие контрастного душа, обливание стоп сначала прохладной, а потом холодной водой помогут укрепить сосудистую систему.
Таким образом, при возникновении спазма шейных сосудов можно попытаться помочь себе самостоятельно, но лишь для временного облегчения состояния. При состояниях, вызванных серьёзными нарушениями в организме, дальнейшей диагностикой и назначением адекватного лечения должен заниматься только врач.
Источник
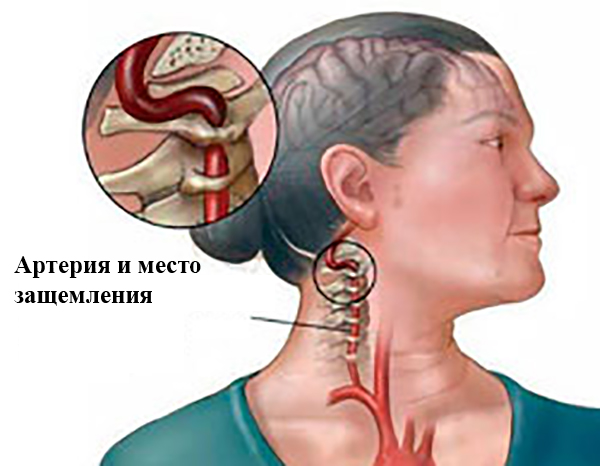
Защемление сосуда в шейном отделе (медицинское название – синдром шейной артерии) – опасная патология, при которой шейная артерия оказывается зажатой вследствие действия различных факторов. У больного возникают различные неврологические симптомы, сильно ухудшающие жизнь человека.
Данный синдром опасен тем, что через защемлённый сосуд не протекает достаточное количество крови, что влечёт за собой ухудшение питания и доступа кислорода к головному мозгу. Это приводит к различным заболеваниям неврологического характера. Самое опасное осложнение патологии – инсульт.
Причины возникновения
Причины защемления кровеносных сосудов делят на 2 группы. Первая группа – вертеброгенные, то есть связанные с патологиями позвоночного столба, таковыми причинами являются:
- Дегенеративно – дистрофические заболевания позвоночника – остеохондроз, остеопороз, артроз, спондилёз.
- Протрузия, межпозвоночная грыжа.
- Невралгия.
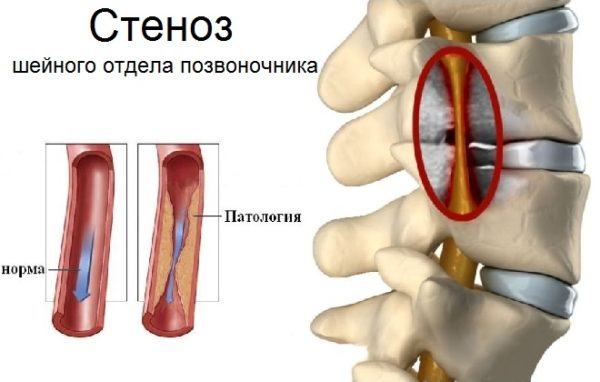
- Стеноз позвоночного канала.
- Травмы шеи.
- Врождённые патологии шейного отдела.
Вторая группа – невертеброгенные, то есть несвязанные с патологиями позвоночника:
- Перекручивание кровеносных сосудов.
- Опухоли.
- Повышенный холестерин.
- Спазм мышц.
Симптомы
Признаки защемления сосуда носят ярко выраженный характер. Больного беспокоят следующие симптомы:
- Мигрень. Головная боль чаще всего носит пульсирующий характер и усиливается после совершения резких движений головой, физических нагрузок, долгой прогулки, пробежки, после сна.
- Ухудшение зрения – потемнение в глазах, «мушки», ощущение сухости.
- Ухудшение слуха, шум в ушах.
- Шум в голове.
- Головокружения.
- Тошнота и рвота при совершении резких движений головой.
- Нарушение координации.
- Обмороки.

Если защемление не устранить, то с течением болезни у пациента возникают нарушения психики, онемения лица, сбои в работе сердечно – сосудистой системы.
Диагностика
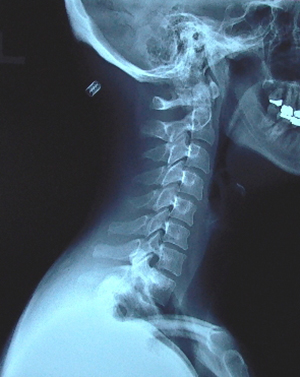
Диагностика заболевания начинается с того, что лечащий специалист выслушивает жалобы больного. Для более точной диагностики врач назначает дополнительные методы:
- Рентгенографию шейного отдела – показывает повреждения в структуре позвоночного столба, смещение позвонков, патологические изменения в позвонках.
- Доплерографию – данный метод позволяет исследовать кровеносные сосуды и обнаружить нарушения в их строении и функционировании.
- МРТ шейного отдела – позволяет обнаружить малейшие повреждения позвонков, патологические изменения и многие дегенеративные заболевания позвоночника.
- МРТ головного мозга – показывает риск возникновения инсульта и нарушения в работе органа.
Лечение
Лечение защемления проводится комплексно и направлено не только на лечение заболевания, но и на устранение причин, влияющих на его развитие.
В первую очередь больному назначается медикаментозная терапия:
- Противовоспалительные средства – устраняют болезненные ощущения и воспалительный процесс. Обычно назначают препараты «Нимесулид» или «Мелоксикам».
- Если защемление вызвано частыми спазмами мышц шеи, то назначают миорелаксанты для расслабления мускулатуры – «Сирдалуд», «Мидокалм» и др.
- Препараты, улучшающие микроциркуляцию крови – «Трентал» или «Агапурин».
- Противогипоксические средства – способствуют устранению кислородного голодания головного мозга. Самыми эффективными препаратами считаются «Мексидол» и «Актовегин».
- Ноотропные средства – улучшают функционирование психической системы и способствуют улучшению работы головного мозга. Это могут быть «Пироцетам», «Тиоцетам», «Луоцетам».
- Седативные препараты при повышенной раздражительности и агрессивности.

Лечение защемления невозможно представить без лечебной физкультуры. Курс упражнений должен быть назначен лечащим специалистом, а заниматься ЛФК нужно под присмотром специалиста, так как любое неаккуратное движение может только усугубить проблему. Каждое упражнение нужно выполнять в медленном темпе без резких движений.
Терапия защемления кровеносных сосудов не обходится без массажа. Его цель – снизить болезненные ощущения в шее, устранить повышенный спазм мышц, которые сдавливают сосуды. Лучше не заниматься самомассажем, а доверить его выполнение опытному специалисту, который знает, куда и где нужно воздействовать. Массаж должен быть лёгким.
Без физиотерапии не обходится ни одно лечение патологий позвоночника и его отделов. С помощью процедур возможно устранить боль, воспаление, спазм мышц, улучшить обмен веществ в тканях, насытить их кислородом и полезными веществами. Также физиотерапия помогает расширить сосуды, что способствует ускорению кровообращения. Пациенту могут назначить магнитотерапию, рефлексотерапию, ультразвуковое воздействие. Дополнительно могут назначить такие процедуры как парафиновые аппликации, грязелечение.
На протяжении всего лечения шейный отдел должен быть иммобилизирован – пациент должен носить специальный воротник (ортез) для шеи, который позволяет поддерживать положение головы и шеи в одном положении.
При неэффективности традиционных методов терапии проводят операцию, в ходе которой удаляют структуры, сдавливающие артерию.
Профилактика
Для того чтобы не допустить развитие такого опасного синдрома, нужно соблюдать профилактические меры:
- Спать на ортопедическом матрасе и подушке.
- Раз в полгода – год проходить курс лечебного массажа у специалиста.
- Делать зарядку каждое утро.
- Заниматься йогой, плаванием, вести активный образ жизни.
- При сидячей работе каждый час делать аккуратный массаж воротниковой зоны и лёгкую зарядку для шеи – несколько раз медленно наклонить голову в разные стороны, совершить круговые вращений, поднять плечи.
- Правильно питаться, как можно меньше употреблять блюд, в которых большое количество холестерина.
- Не переохлаждать шейный отдел.
Источник
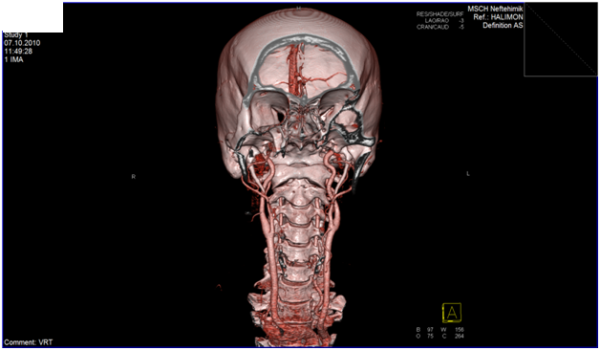
Кровеносные сосуды шейного отдела позвоночника – это эластичные гладкомышечные полые образования, по которым происходит кровоснабжение головного мозга. Всего в головной мозг поступает около 15% от общего объема циркулирующей крови и почти четверть от количества кислорода, который человек получает в процессе дыхания. Сужение сосудов в данном отделе является одной из форм сосудистой непроходимости и при отсутствии своевременной коррекции может привести к полной окклюзии (закупорке) артерий, снабжающих кровью клетки головного мозга. Патология опасна не только стойкими вертебробазилярными и вегето-сосудистыми расстройствами, но и тяжелыми органическими поражениями мозга: инсультом, нарушением глотательной и речевой функции, параличом лицевых мышц.

Сужение сосудов шейного отдела позвоночника
Патогенетические и морфологические изменения
Важнейшими кровеносными сосудами шеи являются сонные артерии, по которым в головной мозг поступает до 80% крови. Остальной объем циркулирует по позвоночным артериям, которые (как и сонные артерии) начинаются в грудной полости и снабжают кровью задние отделы головного мозга и мозжечок. Позвоночные артерии в центральной части вентральной поверхности мозга сливаются и образуют основную артерию, которая называется базилярной. Отток крови в сердце осуществляется через парные яремные вены, принадлежащие к системе верхней полой вены и расположенные в шейном отделе позвоночника.
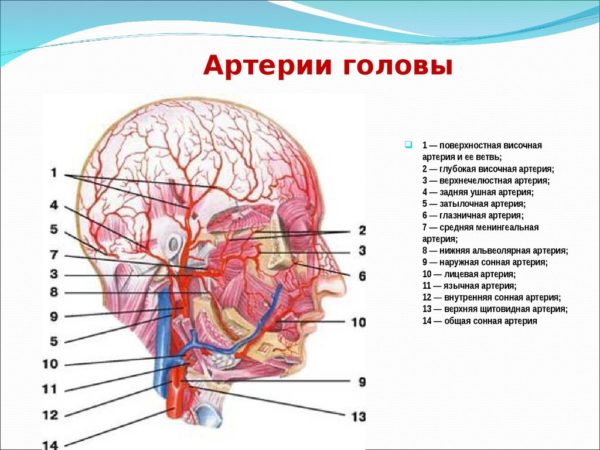
Артерии головы
В основе патофизиологических изменений при формировании частичной сосудистой непроходимости могут лежать два процесса.
- Закупорка артерий кровяными сгустками или атеросклеротическими бляшками. Это основная причина сужения сосудов в шейном отделе, развивающаяся на фоне гематологических патологий и атеросклероза.
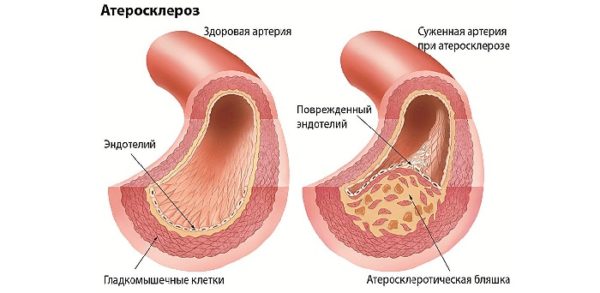
Закупорка атеросклеротическими бляшками
- Спазм сосудов шеи и головного мозга. Спазм кровеносных сосудов в большинстве случаев является вторичной патологией (следствием склеротических изменений в сонных и позвоночных артериях), так как длительное и сильное сокращение мышечных стенок возникает на фоне острой или хронической гипоксии тканей.
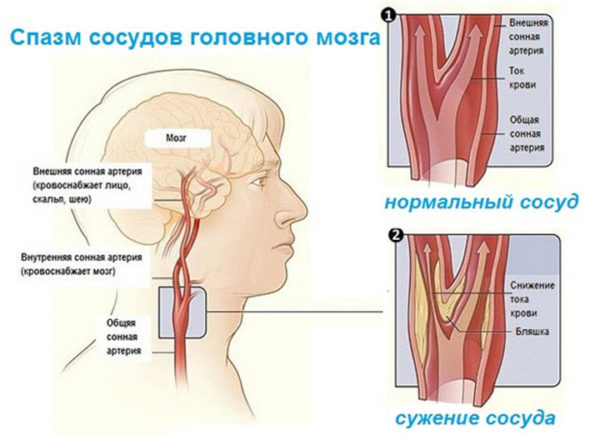
Спазм сосудов головного мозга
При сужении сосудов снижается их пропускная способность, что приводит к недостаточному поступлению обогащенной кислородом и полезными веществами крови к клеткам головного мозга и мозжечка. На начальном этапе болезнь может никак себя не проявляться, но при хроническом течении у больного появляются характерные клинические проявления и жалобы: головная боль, шум в ушах, головокружение, нестабильность кровяного давления и другие симптомы вертебробазилярной недостаточности.
Обратите внимание! Симптомы стеноза обычно более выражены, если поражены сонные артерии, так как по ним в мозг поступает основной объем необходимой для нормального функционирования крови (около 70-80%).
Симптомы стеноза сонной артерии
Возможные причины
Причин, способных спровоцировать стеноз сонных или позвоночных артерий, довольно много. Основным фактором риска является атеросклероз – хроническая патология, характеризующаяся отложением на стенках сосудов холестерина, а также некоторых сложных белков, состоящих из жирных кислот, фосфолипидов и нейтральных жиров. В основе патофизиологических изменений при атеросклерозе сонных артерий и базилярной артерии лежит нарушение липидного и белкового обмена, которому может способствовать избыточная масса тела, эндокринологические патологии, курение, хроническая интоксикация организма отравляющими веществами (винным спиртом, тяжелыми металлами, вредными выбросами и т. д.).
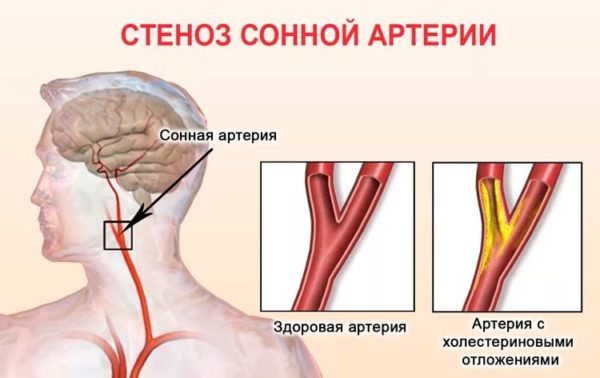
Стеноз сонной артерии
В числе других возможных причин сужения сосудов в шейном отделе позвоночника, специалисты также называют следующие заболевания и патологические состояния:
- артериальная гипертензия в стадии субкомпенсации (поддержание давления на уровне 140/90 мм рт. ст.);
- расстройство пищевого поведения, выражающееся в частом и обильном потреблении продуктов с высоким содержанием жиров (у 60% больных с данным диагнозом уровень общего холестерина превышает 5 ммоль/л);
- сахарный диабет;
- гиподинамические нарушения кровообращения и дыхательной функции, связанные с малоподвижным образом жизни и длительным пребыванием в статическом положении (сидячая работа).
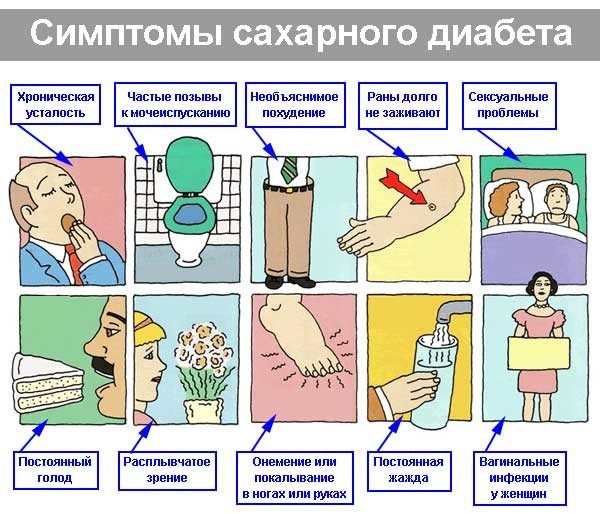
Симптомы сахарного диабета
Спазм сосудов шеи, при котором также сужается просвет и нарушается проходимость артерии, может возникать на фоне хронических заболеваний сердца (ишемическая болезнь, тахикардия, стенокардия, аритмия и т. д.), а также нервных и эмоциональных перегрузок. Мышечное напряжение является физиологической реакцией организма на стресс, поэтому психоэмоциональные факторы при длительном воздействии могут вызывать хроническое сужение сосудов шеи и головы.
Связь с остеохондрозом
Сужение сосудов в шейном отделе также может быть результатом дегенеративно-дистрофических изменений в данном сегменте позвоночника. Шейные позвонки соединяются между собой при помощи упругих образований, состоящих из фиброзно-хрящевых кольцевых пластин. Такие образования называются межпозвонковые диски. Внутри они заполнены студенистым желеобразным веществом – пульпозным ядром, выполняющим функцию амортизатора. Питание пульпы осуществляется за счет кровеносных сосудов, расположенных в центральном позвоночном канале.
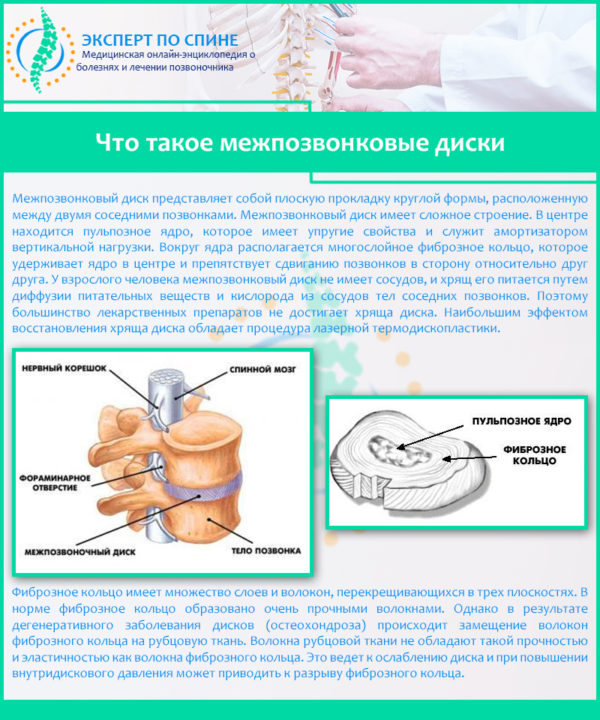
Что такое межпозвонковые диски
Дистрофия дискового ядра проявляется его обезвоживанием и высыханием, в результате чего фиброзные оболочки, окружающие диск, истончаются и не могут плотно удерживать желеобразное ядро в анатомически правильном расположении. Пульпа смещается, и образуются дисковые выпирания (протрузии) или выпячивания (грыжи). Межпозвонковые грыжи в шейном отделе более опасны, так как они имеют большие размеры, а при длительном отсутствии лечения имеются высокие риски секвестрации – полного отделения пульпозного ядра от межпозвоночного диска и его выпадение в спинномозговой канал.
Одним из проявлений остеохондроза и его осложнений является компрессия (сдавливание) нервных окончаний. Грыжевое выпячивание также может сдавливать кровеносные сосуды, расположенные в области шеи, что приводит к их сужению и спазму. Вызывать защемление сосудов шеи могут и остеофиты – костные разрастания в виде крючьев и шипов преимущественно по краям тела позвонков и остистых отростков.
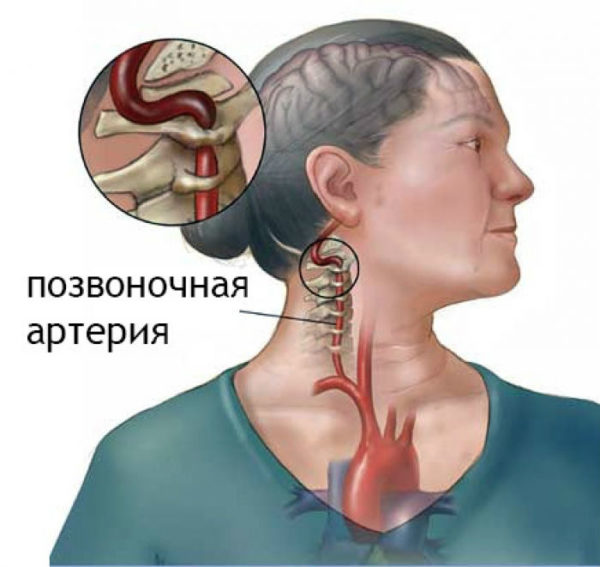
Позвоночная артерия
Врожденное сужение сосудов
Сужение сосудов шеи может быть врожденной патологией, которая редко бывает изолированной и развивается обычно на фоне других заболеваний, например, гипоплазии сосудов, аномального развития шейных позвонков, вертебрального артроза. Большое значение в профилактике врожденных дефектов позвоночника имеет прием фолиевой кислоты (витамина B9) в период подготовки к беременности и в первом триместре, когда происходит формирование всех жизненно важных органов плода, в том числе, и нервной трубки.

Фолиевая кислота во время беременности
Негативно повлиять на развитие позвоночника в период внутриутробного может не только дефицитов различных витаминов, но и другие факторы (со стороны матери), например:
- инфекционные заболевания матери, приводящие к инфицированию околоплодных вод и амниотической оболочки;
- интоксикация плода продуктами распада этилового спирта, никотином, аммиаком и другими отравляющими веществами (при наличии вредных привычек у матери или проживании женщины в экологически неблагоприятных местностях);
- травмы, полученные во время беременности.

Травма при беременности
Деформация шейных позвонков и возникающее на этом фоне сужение сосудов шеи у новорожденного может быть результатом затяжных или сложных родов, особенно если для извлечения младенца применялись акушерские щипцы или вакуумный аспиратор.
Признаки и симптомы
Клинические проявления патологии определяются склеротическими и гипоксическими изменениями. Почти все симптомы связаны с недостаточным поступлением кислорода и питательных веществ, которые поступают в головной мозг вместе с кровью. Типичная клиническая картина при патологическом сужении сосудов шеи и головы зависит от степени сужения.
Таблица. Симптомы стеноза сонных и позвоночных артерий.
| Степень сужения | Возможные симптомы |
|---|---|
| Первая (не более 10-15%) | Течение патологии на данном этапе может быть практически бессимптомным. Часть больных на данном этапе предъявляют жалобы на быструю утомляемость, частую смену настроений, астенический синдром. Работоспособность при сужении первой степени сохраняется практически в полном объеме, наиболее типичные признаки стеноза (головная боль и расстройство слуха и зрения) слабо выражены либо отсутствуют полностью. |
| Вторая (не более 20-30%) | Несмотря на то, что заболевание прогрессирует, большинство симптомов по-прежнему остаются слабо или умеренно выраженными, а общая картина заболевания плохо прослеживается из-за стертого течения. Пациенты с поражением сосудов шеи второй степени жалуются на периодические головные боли, головокружения, эмоциональную нестабильность, снижение работоспособности. Такие больные плохо переносят жаркую погоду (появляется одышка, чувство нехватки воздуха), страдают расстройствами вестибулярного аппарата. |
| Третья (до 50%) | К перечисленным выше симптомам могут добавиться: шум в ушах, нарушение зрительной функции, мелькание мушек и точек перед глазами, сильные головокружения. Головная боль становится постоянным симптомом и может усиливаться после физической нагрузки или пробуждения. |
| Четвертая (более 50%) | Для стеноза 4 степени характерны все перечисленные признаки. Симптомы сильно выражены, больной жалуется на пульсирующую, давящую и распирающую боль в височной, теменной, лобной и затылочной части головы. В ряде случаев возможно расстройство глотательной и речевой функции, парестезии и параличи мышц лица (проявляются нарушением мимики), кратковременные обмороки и потеря сознания. |
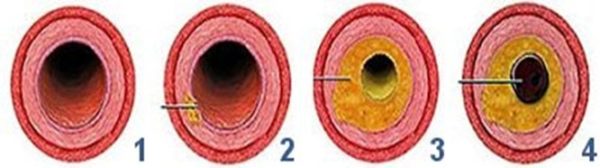
Степени сужения
Важно! Если больной не получает необходимого лечения, патология может прогрессировать и приводить к серьезным осложнениям, наиболее тяжелым из которых является инсульт ишемического типа. Это поражение головного мозга, развивающееся на фоне острого нарушения кровообращения и гипоксических изменений в его тканях. Инсульт относится к болезням с высоким риском летальности, но даже при своевременном оказании экстренной и неотложной помощи высока вероятность необратимых изменений в работе мозга и глубокой инвалидизации человека.
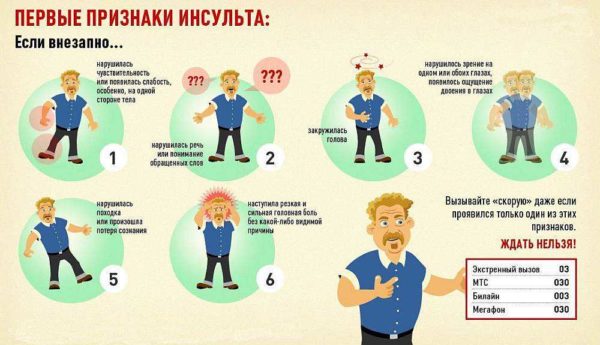
Признаки ишемического инсульта
Как подтверждается диагноз?
Основным методом диагностики сужения сонных и базилярных артерий является КТ-ангиография. Данный способ позволяет изучить объемный снимок исследуемых кровеносных сосудов и оценить силу и особенности тока крови. В отличие от обычной ангиографии, при компьютерной томографии исключен риск осложнений от хирургических вмешательств, связанных с введением контраста (при КТ-ангиографии раствор вводится в бедренную вену). Значимыми противопоказаниями для проведения данного исследования являются аллергия на йод и йодсодержащие препараты, высокая степень ожирения, беременность, тяжелые формы тахикардии или другие заболевания сердца. Противопоказано применение КТ-ангиографии при декомпенсированном сахарном диабете, а также острой почечной или сердечной недостаточности.