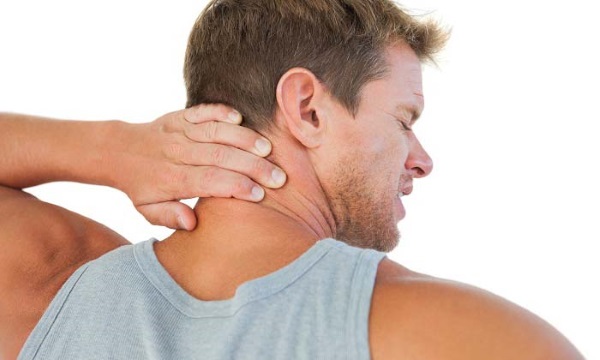
Болят нервные корешки на шее

Корешковый синдром шейного отдела – это вопль организма по поводу преступного обращения с позвоночником. Кости не болят, потому что костная ткань не имеет болевых рецепторов. Разрушение любых отделов позвоночного столба – процесс бесшумный. Только резкая боль, характерная для корешкового синдрома (радикулита), выводит человека из беспечности.
Насильно уложенный болью в постель, больной ищет ответы на вопросы: откуда берется эта боль, как от неё избавиться, можно ли восстановиться и жить, как раньше. И вот что открывается на пути прозрения.
Причины
Радикулит – происходит от латинского «pathia», что значит «поражение» и «radiculus» – корешок. Нервные корешки отходят от спинного мозга, спрятанного в дуральный мешок внутри позвоночного столба. Пара таких корешков – чувствительный и двигательный – образует нервный отросток, который проходит сквозь позвонковые отверстия и связывает спинной мозг с головным и с мышцами конечностей. Путь нервных отростков в шейном отделе довольно тесен: позвонки, суставы, связки, мышцы, артерии, – всё сжато в узком горлышке этой части позвоночника.
- Читайте также: лечение шейного радикулита
В такой тесноте каждое новообразование создает проблему:
- Остеофиты, протрузии, грыжи сдавливают и травмируют все соседние ткани, вызывают их воспаление.
- Нарушается кровообращение, появляются отёки – боль при движении шейных мышц – это сигнал мозгу о патологии.
- Артерии, сжатые отечными и спазмированными мышцами, не могут обеспечить сам мозг достаточным питанием. От этого болит и кружится голова.
- Но громче всего кричат от боли воспаленные чувствительные нервные отростки. Когда они ущемляются при неосторожном движении головы, боль проходит по всему пути нерва и отдается в мышцы лица, головы, в плечи и верхние конечности. 60% всех защемлений нерва происходит из-за воспалений и спазмов соседних с ним тканей и сосудов.
- Самой частой причиной корешкового синдрома шейного отдела является стеноз (сужение) корешковой артерии, питающей нерв. Его кислородное голодание вызывает нестерпимую боль. А боль — это сигнал о воспалении всех тканей, окружающих позвоночник, когда в нём развиваются процессы дегенерации. Причина же дегенерации (разрушения) – в недостатке питания, которое вызывает дистрофию (ослабление).
- Интересно почитать: вторичный стеноз
Дегенеративно-дистрофические изменения – остеохондроз – главная причина корешкового синдрома.
Маленькие по размерам шейные позвонки находятся в постоянном движении и удерживают на весу довольно тяжелую голову. Эластичные и упругие межпозвоночные диски обеспечивают гибкость и мобильность головы и шеи при разнообразных движениях. При активной работе необходимо хорошее питание: позвонкам, в первую очередь – кальций, дискам – белки и вода.
Имея кровеносную систему, позвонки получают нужные вещества с притоком крови, а вот дискам для питания нужны особые условия – ритмичные движения позвоночника. Такие, как при ходьбе, плавании. А если движения нет – диски голодают, ссыхаются, сплющиваются, образуются протрузии и грыжи, на позвонках растут остеофиты. От них происходит 30% защемлений нервных отростков.
- Читайте также: симптомы и лечение корешкового синдрома
Сидячий образ жизни, курение, неправильное питание формируют остеохондроз с корешковым синдромом и другими осложнениями.
Причинами радикулита могут быть также:
- Врожденные дефекты позвоночника;
- Травмы;
- Опухоли;
- Нарушения гормонального фона;
- Инфекции и простудные заболевания;
- Неоправданно большие нагрузки на позвоночник.
Симптомы
Боль – не единственный симптом радикулита, её сопровождают:
- Скованность и ограниченность в движениях руками, головой; снижение тонуса мышц;
- Онемение определенных участков тела, «мурашки по коже»;
Локализация и распространение этих признаков зависит от того, в каком позвонке произошло защемление нерва.
С1 –С2 – поражение нервных отростков в этих позвонках влечет за собой постоянную боль и онемение в затылке и теменной части головы. Характерно провисание подбородка из-за слабости мышц этого участка.
С3 – нервы, выходящие в районе этого позвонка, связаны с правой и левой сторонами шеи. Болит и немеет шея с той стороны, где есть защемление. Могут быть проблемы с подвижностью языка.
С4 – нервные отростки из этого отдела проходят к лопаткам и ключицам. Болезненность и онемение в этих областях часто отдает в сердце. Для уточнения диагноза надо сделать ЭКГ.
С5 – нервы от этого позвонка связаны с мышцами рук. Боль и онемение наблюдаются от шеи до локтя с внутренней стороны руки.
С6 – защемление нерва в этой области распространяет боль от лопатки по всей внутренней стороне руки до большого пальца ладони, который часто немеет. Слабеют бицепсы, рука ограничена в движении.
С7 – корешковая боль от этого позвонка продолжается по внешней стороне руки до мизинца и безымянного пальца. Трудно поднять и согнуть руку в локте.
Советуем прочитать: невринома позвоночника.
Самые распространенные признаки корешкового синдрома: сильная боль по движению нерва, онемение кожи, ослабление мышц при движении.
Лечение
Лечение корешкового синдрома во всех случаях индивидуально: разными могут быть причины, возраст, сопутствующие заболевания. Но ряд моментов лечения типичен для всех.
В период обострения и сильной боли – постельный режим с ограниченной подвижностью.
Препараты
Медикаментозная терапия проводится, чтобы снять боль и воспаление; восстановить кровообращение и нормальный обмен веществ в пораженной области. Для этого применятся препараты различного спектра действия и способа ведения: в виде таблеток, уколов, гелей, мазей:
- Обезболивающие: «Кеторол», новокаиновые блокады.
- Нестероидные противовоспалительные в виде уколов, таблеток, гелей: «Мовалис», «Артрозан», «Диклофенак» и др.
- Миорелаксанты – противоспазматические препараты: «Сирдалуд» и др.
- Витамины (особенно группы В): «Нейромультивит» и др. – для повышения иммунитета, укрепления нервной системы, стимулирования метаболизма.
- Хондропротекторы: «Алфлутоп» и т. п – для укрепления хрящевой ткани дисков.
- Читайте также: Нестабильность позвонков.
Физиотерапия
Лазеротерапия восстанавливает нормальное кровообращение в зоне боли, снимает воспаление и отеки прилегающих мышц.
Различные виды физиотерапии (ультразвук, электрофорез) и мануальной терапии, конечно, полезны т.к. способствуют нормальному обмену веществ в пораженной области, но являются в лечении позвоночника далеко не основными.
- Советуем прочитать: остеохондроз с корешковым синдромом.
Лфк
ЛФК, тренировка ослабленных мышц, окружающих позвоночник – основное лечение. Особенно в случае его поражения остеохондрозом со всеми осложнениями, в том числе и корешковым синдромом. С.М. Бубновский, разработал метод кинезитерапии – лечения движением с динамическими нагрузками. Он утверждает, чтотолько восстановление нормального кровообращения в мышцах путем отягощающих нагрузок способно дать стойкий эффект выздоровления при болезнях позвоночника. Но эти упражнения должны быть строго дозированы, техника выполнения осваивается с тренерами лечебной физкультуры.
Оперативное вмешательство при радикулите проводится редко – для удаления опухоли или грыжи.
Есть такая поговорка: «Ломать – не строить». Годами человек легко и незаметно разрушает свой позвоночник, лишая его движения и питания. Медикаменты и пассивная терапия не восстановят разрушенное. Это сделают лишь собственные усилия (и немалые!) самого пациента.
| Пожалуйста, оцените статью |
СОВЕТУЮ ПОЧИТАТЬ ЕЩЁ СТАТЬИ ПО ТЕМЕ
Источник
Корешковый синдром – это патология, которая возникает при сдавлении спинномозговых нервов. Человек испытывает ряд неприятных симптомов, которые приводят к значительному ухудшению самочувствия. Большинство людей называют эту болезнь радикулитом. Для патологии свойственна острая боль, которая возникает на фоне воспалительного процесса.
Если у человека был диагностирован корешковый синдром шейного отдела, симптомы, лечение обязательно стоит узнать. Важно своевременно принять меры, чтобы можно было быстро улучшить самочувствие.
Причины
Радикулопатия шейного отдела позвоночника может возникнуть по разным причинам, поэтому от появления данного заболевания никто не застрахован. Многие люди считают, что болезнь преимущественно появляется в старческом возрасте. При этом она достаточно часто диагностируется у молодых людей, потому как патология возникает под воздействием негативных факторов.

Можно выделить ряд характерных причин, которые провоцируют корешковый синдром шейного отдела:
- Врождённые аномалии в строении позвоночника. Важно внимательно следить за состоянием организма и за развитием болезней, чтобы они не привели к возникновению негативных последствий.
- Гормональные нарушения. Если возникает сбой, тогда человек может столкнуться с защемлением нерва. По этой причине крайне важно своевременно лечить все возникающие болезни.
- Гиподинамия. Если пациент ведёт малоподвижный образ жизни, тогда у него могут появиться многие проблемы с позвоночником. Именно поэтому даже при сидячей работе следует совершать длительные прогулки или записаться в спортзал.
- Переохлаждение. Людям нередко приходится сталкиваться с болезненными ощущениями в шее, если её продует. По этой причине следует тепло одеваться в холодное время года, а также избегать сквозняков.
- Ожирение. Если у человека имеется лишний вес, тогда в этом случае достаточно часто возникают серьёзные проблемы со здоровьем. Связано это с тем, что значительно повышается нагрузка на организм. Как итог, у человека ухудшается самочувствие, и он может столкнуться с тем, что у него появится защемление нерва.
- Остеохондроз. Он достаточно часто приводит к тому, что у человека возникает шейная радикулопатия. Именно поэтому важно своевременно заниматься лечением и профилактикой заболевания, чтобы потом не пришлось столкнуться с осложнениями.
- Возрастные изменения. В преклонном возрасте у человека значительно меняется хрящевая и костная ткань. В связи с этим может возникнуть радикулит, если человек не выполняет профилактику данного заболевания.
- Позвоночная грыжа. Она значительно ухудшает самочувствие человека и приводит к появлению скованности движений. Также она может вызвать корешковый синдром шейного отдела, поэтому следует позаботиться о консервативном или операционном лечении.
- Травмы. При них человек достаточно часто может столкнуться с различными осложнениями, потому как ушибы позвоночника считаются опасными для здоровья. Если возникнет подобная травма, тогда пациент обязательно должен провериться у врача на предмет осложнений.

Болезнь формируется не сразу после появления провоцирующих факторов. Как правило, перед возникновением радикулита у человека образуется межпозвоночная грыжа. Она приводит к тому, что сдавливается спинномозговой корешок, а это в свою очередь приводит к ухудшению венозного оттока. У пациента наблюдаются характерные симптомы заболевания, по которым можно заподозрить появление патологии.
Признаки
Поражение межпозвоночного диска шейного отдела с радикулопатией может проявляться по-разному, потому как зависит от конкретной локализации патологического процесса. Следует отметить распространённые признаки, чтобы у человека была возможность своевременно распознать заболевание.

Характерные симптомы в зависимости от области поражения:
- С1. В этой ситуации происходит компрессия верхнего спинномозгового корешка, что приводит к появлению регулярных головных болей. От них не удаётся избавиться даже при использовании сильных препаратов. Нередко неприятные ощущения распространяются на затылочную область.
- С2. При патологии возникает гипертрофия мышц подбородка. Подобное проявляется тем, что у человека будто появляется второй подбородок.
- С3. Неприятные ощущения затрагивают одну сторону шеи, на которой возникло поражение. Там можно заметит, что кожа стала неметь, при этом сам подбородок обвисает. Многие люди жалуются на то, что у них присутствуют странные ощущения с одной стороны языка, но он не немеет. Нередко может усложняться речь.
- С4. Человек отмечает, что у него неприятные ощущения возникают в области ключицы, А также плеч. В некоторых случаях боль может распространяться даже на печень и сердце, при этом сам орган не затрагивается. Мышцы значительно слабеют, из-за этого человек страдает от регулярных болевых ощущений.
- Радикулопатия с5. Все неприятные симптомы проявляются только с поражённой стороны. Можно наблюдать онемение верхних конечностей. При этом при движении рукой человек может заметить, что она значительно слабла.
- Радикулопатия с6. Болевой синдром затрагивает обширные участки. Человек может отметить, что у него неприятные ощущения распространяются от самой шеи и до руки, вплоть до пальцев. Мышечный тонус значительно ухудшается, из-за этого становится тяжело двигать рукой.
- Радикулопатия с7. Боль в основном проявляется в шее, а также в лопатках, при этом плечи поражаются со всех сторон. Ухудшается тонус бицепса, а также трицепса.
- С8. Происходит онемение конечности с одной стороны, оно распространяется на всю руку и даже на пальцы. Наблюдается значительная мышечная слабость, из-за чего человеку тяжело поднять конечность.

Стоит отметить, что у человека может значительно ухудшиться психическое состояние из-за имеющейся болезни. Шейная радикулопатия часто приводит к появлению депрессивных состояний, неврозов, психозов и к бессоннице. Могут появиться панические атаки, из-за которых человек пребывает в страхе.

Возникает мнительность, пациент регулярно выискивает у себя новые заболевания. Связано это с тем, что нервы передают в головной мозг искаженные сигналы. В такой ситуации важно незамедлительно начинать лечение, пока самочувствие ещё не ухудшилось.
Некоторые пациенты могут ошибочно думать, что у них болит сердце, если неприятные ощущения распространяются на грудной отдел. Бывает и такое, что дыхание становится поверхностным, а сам пациент страдает от тахикардии и брадикардии. Может нарушиться глотательный рефлекс, что крайне негативно скажется на состоянии пациента. В такой ситуации обязательно следует показаться к врачу, чтобы не возникло серьёзных проблем со здоровьем.

Как можно понять, симптомы патологии достаточно разные, и все они указывают на поражение межпозвоночного диска шейного отдела с радикулопатией. Не стоит ждать, что заболевание пройдёт самостоятельно. Крайне важно срочно принять меры для нормализации самочувствия. Предварительно пациенту придётся отправиться на диагностику, чтобы можно было точно понять, с чем именно приходится иметь дело.
Способы диагностики
Радикулопатия шейного отдела должна быть подтверждена с помощью специальных исследований. Поначалу человеку нужно будет рассказать врачу, что именно его тревожит. При этом специалист проведёт зрительный осмотр и пальпацию, чтобы определить локализацию боли, её характер и наличие сопутствующих симптомов.

Конечно, этого будет недостаточно для того, чтобы поставить точный диагноз. По этой причине обязательно нужно будет пройти обследования, чтобы можно было тщательно проанализировать состояние организма.
Человека направляют на рентгенографию, при этом снимки обязательно делают с двух сторон. На них можно будет увидеть, насколько поражены межпозвонковые диски, а также какое расстояние между ними. Нередко подобных результатов хватает для того, чтобы уточнить диагноз, а также точно определить поражённый участок.
В некоторых ситуациях приходится проходить дополнительные исследования, такие как МРТ или КТ. На снимках можно будет чётко проанализировать состояние сосудов и тканей, рассмотреть нервные корешки, а также все особенности строения позвонков, расположенных в шейном отделе. При этом врач не всегда направляет человека на подобное исследование, но нужно только в редких ситуациях.

При этом достаточно часто проводится МРТ и КТ, когда нужно исключить наличие таких опасных недугов, как новообразования и грыжа позвоночника.
Достаточно часто врач направляет людей на лабораторные анализы мочи и крови. Они тоже позволяют исключить наличие других болезней в организме. С помощью всех проведённых обследований удастся подтвердить корешковый синдром шейного отдела позвоночника. Также удастся уточнить его разновидность, от чего будет зависеть дальнейшее лечение.
Например, у человека может быть выявлена цервикальная радикулопатия. Следовательно, конкретная схема терапии будет опираться на характерные особенности вида болезни.
Способы лечения
Врач обязательно назначит лечение корешкового синдрома шейного отдела. При этом для каждого пациента индивидуально назначается терапия. В первую очередь человеку при обострении придётся соблюдать постельный режим. От этого будет зависеть скорость выздоровления, потому как крайне важно ограничить подвижность проблемной области.
Больному назначают специальные лекарственные препараты, которые позволят устранить воспаление и болевой синдром. Также необходимо будет восстановить кровоток и нормальный метаболизм в поражённой области. Именно для этого врач назначит конкретные средства, которые потребуется обязательно применять.
Распространённые средства:
Обезболивающие препараты. Может потребоваться использовать такое средство, как Катерол, либо сделать новокаиновую блокаду. Последняя процедура проводится исключительно под контролем медицинского специалиста, при этом у человека не должно быть к ней противопоказаний.
- Миорелаксанты. Они используются для того, чтобы снять спазм и расслабить мышцы. Например, можно использовать для этого Сирдалуд.
- Нестероидные противовоспалительные медикаменты. Их нередко назначают в виде уколов, гелей, а также таблеток. Хорошо себя зарекомендовали Диклофенак, а также Мовалис. Их потребуется регулярно использовать для того, чтобы быстро улучшить самочувствие.
- Минеральные комплексы. В особенности полезно применять витамины группы B. Они повышают иммунитет, укрепляют нервную систему, а также нормализуют метаболизм. Например, можно использовать такое средств, как Нейромультивит.
- Хондропротекторы. Они нужны для того, чтобы восстановить и укрепить хрящевую ткань межпозвоночных дисков. Врачи рекомендуют использовать такой препарат, как Алфлутоп.

Если у человека имеется цервикальная радикулопатия, тогда потребуется отправиться на физиотерапию. Врач назначает специальные процедуры, которые помогут быстрее восстановиться. Например, полезен электрофорез с применением специальных препаратов, а также ультразвук. Может понадобиться мануальная терапия, которая способствует улучшению обмена веществ.

Для профилактики патологии потребуется снизить нагрузку на позвоночник, а также укрепить мышцы спины при помощи занятий спортом. Например, полезно будет заниматься плаванием, пилатесом и йогой. При этом важно будет отказаться от физических нагрузок и при необходимости сбросить лишний вес.
Полезно будет сменить свои постельные принадлежности, потому как необходимо спать на ортопедическом матрасе и подушке. Это позволит поддерживать позвоночник в правильном положении, поэтому можно будет избежать различных патологий.
Человеку стоит носить только удобную обувь, от которой не будут уставать ноги. Важно отказаться от вредных привычек и пересмотреть свой рацион. В этом случае удастся значительно улучшить свой самочувствие, а также предотвратить защемление нерва. Если же возникнут тревожные симптомы, тогда стоит незамедлительно принять меры для улучшения самочувствия. Правильным решением будет обратиться к врачу, чтобы пройти обследования и точно выявить заболевание.
Источник