Болят глаза при кератоконусе
Âñåì ïðèâåò.
Ïðèìåðíî ãîä íàçàä ìíå ïîñòàâèëè äèàãíîç — êåðàòîêîíóñ.
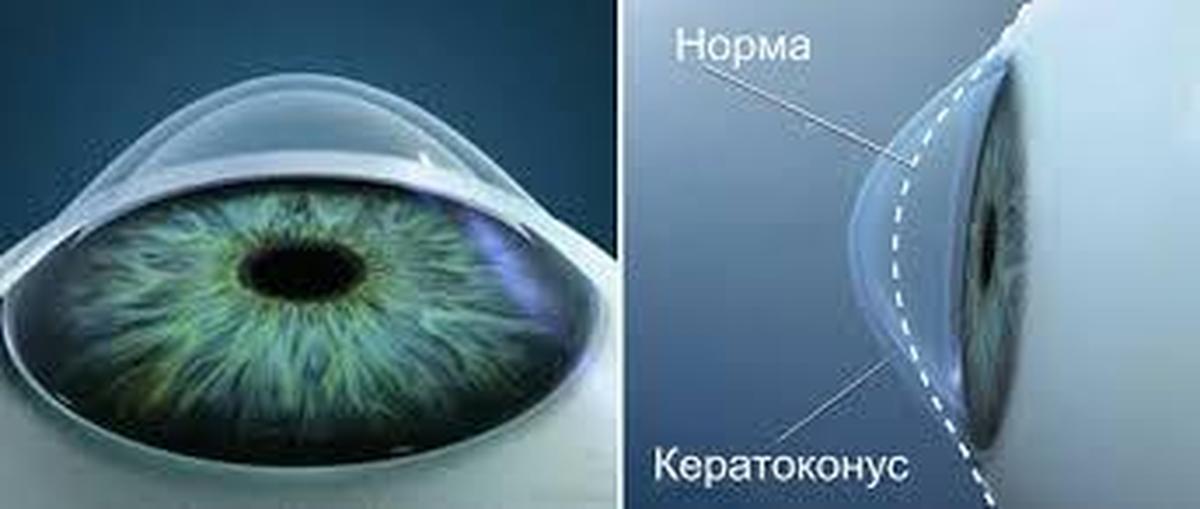
Êåðàòîêîíóñ (îò äð.-ãðå÷. κέρας «ðîã» è κῶνος «êîíóñ») äåãåíåðàòèâíîå íåâîñïàëèòåëüíîå çàáîëåâàíèå ãëàçà, ïðè êîòîðîì ðîãîâèöà èñòîí÷àåòñÿ è ïðèíèìàåò êîíè÷åñêóþ ôîðìó.
Íó íà÷íåì ïî ïîðÿäêó.
Äî 19-20 ëåò ÿ èìåë èäåàëüíîå 100% çðåíèå, íè òà ÷òî íå æàëîâàëñÿ, æèë è íå òóæèë.
Ëåò â 20, íà ëåòíèõ êàíèêóëàõ, çàìåòèë, ÷òî äîâîëüíî ÷àñòî ñëåçÿòñÿ ãëàçà, îñîáåííî ñèëüíî ëåâûé. Ñõîäèë â îáû÷íóþ îïòèêó, òàì ìíå ñêàçàëè, ÷òî ó ìåíÿ àñòèãìàòèçì â íà÷àëüíîé ñòàäèè. Øî çà íàõ?
Àñòèãìàòèçì â ïåðåâîäå ñ ëàòûíè îòñóòñòâèå (ôîêóñíîé) òî÷êè. Àñòèãìàòèçì âîçíèêàåò âñëåäñòâèå íåïðàâèëüíîé (íå ñôåðè÷íîé) ôîðìû ðîãîâèöû (ðåæå õðóñòàëèêà).
Òîãäà ÿ íå ïðèäàë ýòîìó íèêàêîãî çíà÷åíèÿ, áûë ìîëîä è ãëóï. Çäîðîâüåì ñâîèì íå èíòåðåñîâàëñÿ â ïðèíöèïå. Ìíå âûïèñàëè î÷êè, êîòîðûå ÿ íå íîñèë, èáî íåóäîáíî è ñòðåìíî. Âèäåë åùå îòëè÷íî, íå æàëîâàëñÿ, ó÷èëñÿ è æèë äàëüøå.
 22-23 ãîäà ðåøèë ïîéòè â êà÷àëêó. Óñïåõ áûë, ÿ õîðîøî íàáðàë â ìàññå, âåñà ðàáî÷èå ðîñëè, ÿ áûë î÷åíü ãîðä è ðàä ýòîìó.
 24 æåíèëñÿ, ïî ñïîðòçàëó ôàíàòåë. Ïðîãðàììû, äèåòà, ðîñò âåñîâ è ìàññû.
 25 êóïèë àâòî è çàìåòèë, ÷òî â òåìíîå âðåìÿ ñóòîê î÷åíü ïëîõî âèæó çà ðóëåì. Ãðåøèë íà òî, ÷òî áëèêè îò âñòðå÷íûõ ôàð. Ïîøåë â áîëüíè÷êó, ê îêóëèñòó çà «íî÷íûìè î÷êàìè». Îêóëèñò ìåíÿ îãîð÷èë… Ïîäîçðåíèå íà êåðàòîêîíóñ è íàñòîÿòåëüíàÿ ïðîñüáà îòêàçàòüñÿ îò âîæäåíèÿ â ïðèíöèïå.
Ñïàñèáî ñóïðóãå, ïèíêàìè çàñòàâèëà ìåíÿ ïîéòè íà îáñëåäîâàíèå â ïðîôèëüíóþ ãëàçíóþ áîëüíè÷êó. Ñàì ÿ î÷åíü íåáðåæíî îòíîñèëñÿ ê ñâîåìó çäîðîâüþ.
Ñäåëàâ êó÷ó ïðîöåäóð è àíàëèçîâ äèàãíîç ïîäòâåðäèëñÿ. Êåðàòîêîíóñ, ïðè÷åì äîâîëüíî çàïóùåííûé. ÍÎ, ìåíÿ îáíàäåæèëè, ñêàçàëè, ÷òî åùå ìîæíî ñäåëàòü îäíó ïðîöåäóðó — êðîññëèíêèíã. Ñóòü åå â òîì,÷òî íà ðîãîâèöó êàïàþò ñïåö.ðàñòâîð è ãðåþò óëüòðàôèîëåòîì. Íà ðîãîâèöå îáðàçóåòñÿ êàðêàñ, êîòîðûé ïðåïÿòñòâóåò äåôîðìàöèè ðîãîâèöû. Ïðîöåäóðà íåäåøåâàÿ, ñòîèëà ïîðÿäêà 200 000 òåíãå, äåëàëà âðà÷ èç Ìîñêâû ( ÿ æèâó â Àëìà-Àòå). Ó íàñ â îáùåì-òî òîæå áûëè è åñòü ñïåöû, íî ýòó ìíå ñèëüíî ðåêîìåíäîâàë ñàì öåíòð.
Îïåðàöèÿ èëè äàæå ëó÷øå ñêàçàòü ïðîöåäóðà áûëà íàçíà÷åíà íà àïðåëü. À àíàëèçû ÿ ïðîøåë â ôåâðàëå. Ïðîæäàâ ïàðó ìåñÿöåâ, â ïîëîæåííîé ñðîê ÿ ïðèøåë â áîëüíèöó íà ïðèåì ê ýòîìó ÷óäî-äîêòîðó. Íî ÷óäà íå ñëó÷èëîñü. Ïîñìîòðåâ íà ìîé áîëüíîé ãëàçèê îíà âûíåñëà âåðäèêò — äåëàòü êðîññëèíêèíã íèêàê íåëüçÿ. Îêàçûâàåòñÿ, åñòü ïîêàçàíèÿ — òîëùèíà ðîãîâèöû äîëæíà áûòü íå ìåíåå 400 ìêì. Ó ìåíÿ îíà î÷åíü ñèëüíî èñòîí÷èëàñü, ìåñòàìè äî 200 ìêì. Âûõîä îäèí — òðàíñïëàíòàöèÿ ðîãîâèöû.
Ïî òóïîñòè è íå çíàíèþ ÿ íå ðàññòðîèëñÿ. Ïîäóìàë, íó ÷òî òàì òàêîãî, âîçüìóò è ïðèäåëàþò òèïà ëèíçó. ß îøèáñÿ.
Îêàçûâàåòñÿ, íå ñóùåñòâóåò îðãàíè÷åñêèõ òðàíñïëàíòàòîâ ðîãîâèöû. À åñëè è åñòü — òî òî÷íî íå ó íàñ è òîëüêî â òåîðèè.
Ó íàñ âñå ïî ñòàðèíêå — áåðóò òðóï, âûðåçàþò ðîãîâèöó è ìåíÿþò òåáå.
Ïîåõàëè ê âðà÷ó, êîòîðîãî ïîñîâåòîâàëè â êëèíèêå.
Îíà-âðà÷ õèðóðã ñ ìíîãîëåòíåé ïðàêòèêîé. Çàíèìàåòñÿ ëå÷åíèåì ñëîæíûõ ñëó÷àåâ ïî âñåìó Êàçàõñòàíó. Ïðè íåîáõîäèìîñòè ñêèíó êîíòàêòû â ëè÷êó.
Êàê îêàçàëîñü, ïðîöåññ ðàçðóøåíèÿ ðîãîâèöû ïðîöåññ äîâîëüíî äîëãèé, ÍÎ, ïîñòîÿííûå òðåíèðîâêè ñ îòÿãîùåíèåì çíà÷èòåëüíî óñêîðèëè ïðîöåññ.
Îíà ðàññêàçàëà, ÷òî çàíÿòèÿ íóæíî ïðåêðàòèòü íåìåäëåííî, ñòàðàòüñÿ íå íàêëîíÿòüñÿ, òîëüêî åñëè ïðèñåäàòü. Íå ïîäíèìàòü òÿæåñòè, òàê êàê ýòî ïðîâîöèðóåò ãëàçíîå äàâëåíèå.
Èç ôèçêóëüòóðû — òîëüêî õîäüáà.
Ïîñìîòðåâ ìåíÿ îíà ïîäòâåðäèëà ïîêàçàíèÿ — òîëüêî òðàíñïëàíòàöèÿ. Ïðè÷åì ñðî÷íàÿ.
Íó äåëàòü íå÷åãî, íàäî äåëàòü. Íî, êàê îêàçàëîñü âñå î÷åíü íå ïðîñòî.  Àëìàòå, äà è íàâåðíîå âîîáùå â ÊÇ íåò öåíòðà ãäå õðàíèëèñü áû ãîòîâûå òêàíè. Íóæíî æäàòü, ïðè÷åì íåïîíÿòíî ñêîëüêî. Íåêîòîðûå æäóò ïîäõîäÿùèõ òêàíåé ãîäàìè. Ìíå î÷åíü ïîâåçëî. ×åðåç 3 ìåñÿöà ðàçäàëñÿ çâîíîê — åñòü òêàíü, ïîäõîäÿùàÿ. Íóæíî ñðî÷íî ëîæèòñÿ íà îïåðàöèþ.
Âçÿâ ñ ñîáîé ñìåííóþ îäåæäó è îáóâü ÿ ïîåõàë íà îïåðàöèþ. Ïðåäâàðèòåëüíî ïîçâîíèë íà ðàáîòó, ñêàçàë ÷òî ìåíÿ íå áóäåò ïðèìåðíî ïàðó ìåñÿöåâ.
Ñàìà îïåðàöèÿ ïðîõîäèò ïîä ìåñòíûì íàðêîçîì, â òå÷åíèè ïðèìåðíî ÷àñà. Ñíà÷àëà ãëàç îáåçáîëèâàþò, äàëåå âûðåçàþò ÷àñòü ðîãîâèöû ïî ñïåö.øàáëîíó. Òàêæå âûðåçàþò ïî ýòîìó æå øàáëîíó ðîãîâèöó äîíîðà. Ïðèøèâàþò ðóêàìè (øîâ ïîëó÷àåòñÿ êàê áóäòî ìàøèíêîé øèëè). Îäåâàþò ëèíçó æåñòêóþ è îòïðàâëÿþò íà îòäûõ â ïàëàòó.  áîëüíèöå íóæíî ïðîâåñòè íå ìåíåå 5 äíåé, â òå÷åíèè êîòîðûõ êàïàþò ñïåö.êàïëè êàæäûå 2 ÷àñà.
Ñàìà îïåðàöèÿ ïðàêòè÷åñêè áåçáîëåçíåííàÿ, çà èñêëþ÷åíèåì óêîëà â ãëàç. À âîò ïåðâûå äíè ñàìûå ñëîæíûå. Îñîáåííî ïåðâàÿ íî÷ü. Êàæåòñÿ, ÿ ïîçíàë, ÷òî òàêîå ôàíòîìíûå ãîëîâíûå áîëè. Íå ïîìîãàëè íè óêîëû îáåçáîëèâàþùèå, íè òàáëåòêè, íè ñíîòâîðíîå. Ãîëîâà, îñîáåííî ëåâàÿ ÷àñòü ïðîñòî ðàñêàëûâàëàñü. Ïîä óòðî ÿ óñíóë è ãîòîâ áûë ïðîñïàòü äî îáåäà, íî, ìû âåäü â áîëüíèöå, à òàì ðåæèì. Ïîäíÿëè â 7 óòðà, ÷òîáû çàêàïàòü ïåðâûå êàïëè. Ïðèçíàþñü ÷åñòíî î÷åíü ñòðàøíî áûëî îòêðûâàòü ãëàç è ñìîòðåòü íà ñåáÿ â çåðêàëî.
Ëåâûé ãëàç áûë îïóõøèì è ñ êàêîé-òî ñëèçüþ âíóòðè. Ìûòü íå ñòàë, èáî ññûêîòíî. Òàê è ïðîõîäèë äî 9 óòðà.
 9 óòðà ïðèåì ó õèðóðãà, êîòîðàÿ äåëàë îïåðàöèþ. Îíà ñíÿëà ëèíçó, ïðîìûëà ãëàç è ïîñòàâèëà óêîë, çàêàïàëà êàïëè. Âîîáùå óêîëû ñòàâèëè â òå÷åíèè 10 äíåé, ïî 2 ðàçà â äåíü. Áîëþ÷èå, çàðàçà. Âåñü ãëàç è âåêî áûëè èñêîëîòû.
Êàê ÿ ðàíåå ñêàçàë ñàìûå ñëîæíûå — ïåðâûå äíè. Ïîòîìó êàê èìåííî â ýòè äíè ðåøàåòñÿ, ïðèæèâåòñÿ ëè íîâàÿ òêàíü. Î÷åíü ÷àñòî, îñîáåííî ó ìîëîäûõ ëþäåé ñ íîðìàëüíûì çäîðîâüåì èäåò îòòîðæåíèå èíîðîäíûõ òåë. «Ñïàñèáî» çà ýòî íàøåìó èììóíèòåòó. Òàê âîò ïîñëå ïîäîáíûõ îïåðàöèé íåîáõîäèìî ñèëüíî ñíèçèòü èììóíèòåò. Äëÿ ýòîãî ìíå êîëîëè êàêèå òî óêîëû, òîæå áîëþ÷èå è ñ íåêîòîðûìè ïîáî÷íûìè ýôôåêòàìè, áûë ñèëüíûé çóä.
Òàê ïðîøëî 2 äíÿ, ìåíÿ êàïàëè è êîëîëè). Ãëàç áûë òàêèì æå îïóõøèì, ÿ èì ïî÷òè íè÷åãî íå âèäåë. Öåëûé äåíü ëåæàë è äóìàë.
Íà 3 äåíü, íà ïðèåìå, âðà÷ ñêàçàëà ÷òî ðîãîâèöà íå ïðèæèâàåòñÿ… Èäåò ñèëüíîå îòòîðæåíèå, è âåðîÿòíåå âñåãî ïðèäåòñÿ äåëàòü ïîâòîðíóþ îïåðàöèþ.
Ïðèçíàòüñÿ ÷åñòíî ÿ ðàñêëåèëñÿ.
Íó ïðåäñòàâüòå ñàìè — æèë ñåáå, íå òóæèë. Õîòü êàê òî äà âèäåë, è âîçìîæíî, åùå âèäåë áû òàê æå äîëãî, à ìîæåò è íåò. À òóò îòðåçàëè êóñîê, ïðèøèëè äðóãîé — à òîëêó íîëü!
Ëåæàë è äóìàë, ÷òî äåëàòü. Ñèëüíî ïîääåðæèâàëà æåíà è ðîäèòåëè. Áûë ñåðüåçíûé ðàçãîâîð ñ îòöîì, ñóòü êîòîðîãî — íå íîé, à äåëàé, íà òåáå ñåìüÿ, äåòè.
Äåëàòü íå÷åãî, íàìîòàë ñîïëè íà êóëàê è ïîãîâîðèë åùå ðàç ñ âðà÷îì, áîëåå ïðåäìåòíî.
Êàê îêàçàëîñü, ïîâòîðíàÿ îïåðàöèÿ íå äàåò 100%, ÷òî è îíà áóäåò óñïåøíîé. È 3 è 4 è 5. Îäíà ïàöèåíòêà äåëàëè îïåðàöèþ 3-èé ðàç è äåëà ó íåå áûëè íå î÷åíü. Ãëàâíîå,÷òî ÿ ïîíÿë — äàæå åñëè ÿ íå ñäåëàþ îïåðàöèþ è ðîãîâèöà íå ïðèæèâåòñÿ — îíà ñòàíåò ìóòíîé. Çðåíèå, êîíå÷íî æå áóäåò ïî÷òè íóëåâûì.
ÍÎ, âñå æå åñòü øàíñ, ÷òî âñå áóäåò õîðîøî, ÷òî êàïëè, êîòîðûå ÿ êàïàþ êàæäûå 2-3 ÷àñà+ðåæèì äàäóò ñâîè ïëîäû è òðàñïëàíòàíò ïðèæèâåòñÿ.
ß ðåøèë, ÷òî òåðÿòü ìíå íå÷åãî — â ëþáîì ðàçå, åñëè ïðèæèâåòñÿ — õîðîøî, íåò — íóæíî äåëàòü ïîâòîðíóþ, íà êîòîðóþ ÿ ïîêà íå áûë ãîòîâ íè ìîðàëüíî, íè ôèçè÷åñêè(â ïëàíå äåíåã). Ïîýòîìó ÿ ïîïðîñèë âûïèñàòü ìåíÿ äîìîé, äîìà è ñòåíû ïîìîãàþò. À â áîëüíèöå ÿ öåëûé äåíü ëåæó, òåðçàþ ñåáÿ ðàçíûìè ìûñëÿìè.À íà óêîëû ìîæíî ïðèåçæàòü êàæäûé äåíü.
Âðà÷, êîíå÷íî æå, áûë ïðîòèâ, íî ÿ áûë î÷åíü íàñòîé÷èâ)
Ñóòü äà äåëî- ïðîøëî ïîëãîäà. Ðîãîâèöà ïðèæèëàñü, ñåé÷àñ çðåíèå îêîëî 30% íà ëåâîì ãëàçó. Âðà÷ óäèâëÿåòñÿ ýòîìó ôàêòó, òàê êàê â åå ïðàêòèêå òàêèõ ñëó÷àåâ íå áûëî. Åñëè îòåê íå ñïàäàåò ÷åðåç ïàðó äíåé — òî îáû÷íî èäåò ïîëíîå îòòîðæåíèå. Íî, ñîáëþäåíèå ðåæèìà è íàñòðîé ñäåëàëè ñâîå äåëî -ìåäëåííî, çðåíèå âîññòàíàâëèâàåòñÿ.  ìàå ïîéäó ñíèìàòü øâû, ïîòîì åùå ïîëãîäèêà è ìîæíî áóäåò èäòè íà ëàçåðíóþ êîððåêöèþ.
Íà ïðàâûé ãëàç âûòà÷èëè ÆÊË — òåïåðü íîøó è íå ïðåäñòàâëÿþ, êàê æå ÿ ðàíüøå æèë áåç íåå. ×åðåç ïàðó ãîäèêîâ ïîéäó äåëàòü ïðàâûé ãëàç. Òóò òîæå óæå òîëüêî ïåðåñàäêà. Õîòÿ, êòî çíàåò, ìîæåò ê ýòîìó âðåìåíè áóäåò äðóãîé âèä ëå÷åíèÿ.
Íàäåþñü,÷òî ÷åðåç ïàðó ãîäèêîâ ñìîãó âåðíóòüñÿ â çàë. Ïîäíèìàòü î÷åíü ìíîãî,êîíå÷íî, íå ïîëó÷èòñÿ, íî æàòü ïðèåìëåìûå âåñà — âïîëíå.
Ñïàñèáî âðà÷ó, êòî çíàåò, ÷òî áûëî áû, åñëè áû îíà íå ñäåëàëà îïåðàöèþ. À ñäåëàëà îíà åå î÷åíü ïðîôåññèîíàëüíî.
Âñåì òåì, ó êîãî ïðîáëåìû ñî çðåíèåì — áåãîì ê âðà÷àì! Ïðîáëåìó ÷àùå âñåãî ìîæíî ðåøèòü â çà÷àòêå. Î÷åíü ñòðåìíî âèäåòü ëèöà ëþäåé, êîòîðûì ãîâîðÿò ÷òî îíè ñêîðåå âñåãî íå ñìîãóò âèäåòü…,à çà òå äíè, ÷òî ÿ ïðîëåæàë â áîëüíèöå ÿ âèäåë íåñêîëüêî òàêèõ ñëó÷àåâ, ñèäÿ íà ïðîöåäóðàõ.
1. Ìóæ÷èíà, ïîä 50. Âîäèòåëü. Ïðèøåë ñ æàëîáîé íà òî, ÷òî íà ãëàçó, êàê áóäòî «øòîðêà». Âñþ æèçíü íîñèë î÷êè, ñ êàæäûì ãîäîì ïðîñòî âûïèñàâàë â ñîñåäíåé îïòèêå ñ áîëåå òîëñòûìè ëèíçöàìè .Ïîñìîòðåëè — îêàçàëîñü íóæíà ïåðåñàäêà õðóñòàëèêà. ÂÐîäå áû ìåëî÷ü, ïðîöåäóðà ðÿäîâàÿ. Ñäåëàëè. Ïîñìîòðåëè ñêâîçü ýòîò õðóñòàëèê — îêàçàëîñü îòñëîåíèå ñåò÷àòêè. À ýòî î÷åíü ñåðüåçíî. Ðåçóëüòàò — èíâàëèäíîñòü è ïîòåðÿ çðåíèÿ íà îäèí ãëàç.
2. Ìàëü÷èê, ëåò 13. Ïðîáëåìû íà÷àëèñü ëåò ñ 8. Òîëêîì íå îáñëåäîâàëèñü. Òåïåðü ïðîáëåìû ñ ãëàçíûì äàâëåíèåì,÷òî äàåò ñèëüíûå áîëè â ãîëîâå.
3. Ìîé ñëó÷àé — ìîæíî áûëî áû îáîéòèñü ëèíçàìè, ïðè÷åì íå íà ïîñòîÿííîå íîøåíèå, à, íàïðèìåð, òîëüêî íî÷íûìè. Íî ìû âåäü âñå òàê óâåðåíû â ñåáå, ñâîåì çäîðîâüå.
 îáùåì, ðàññêàç ïîëó÷èëñÿ íåìíîãî ñêîìêàííûì, ïèñàë ïî ïàìÿòè. Áóäóò âîïðîñû- ñ ðàäîñòüþ îòâå÷ó
Íå áîëåéòå.
çû: öåíó çà îïåðàöèþ íå îãëàøàþ, òàê êàê ýòî âñå î÷åíü èíâèäóàëüíî. Ìíå áîëåå-ìåíåå ïîâåçëî, ñóììà áûëî ïîäúåìíîé+åå ïî÷òè âñþ âîññòàíîâèëè ïî ñòðàõîâêå
Источник
Кератоконус – это болезнь, при которой роговица истончается, глазное яблоко теряет свою форму. Это способствует развитию различных нарушений зрения. Патология известна еще с 18 века. Современные методы коррекции способны затормозить прогрессирование болезни и сохранить ясное видение.
Причины кератоконуса роговицы
Причины возникновения кератоконуса достоверно не известны. Недуг обычно появляется в подростковом или молодом возрасте. Его развитие длится годами, хотя вероятно стремительное ухудшение состояния. К провокаторам болезни врачи относят следующие факторы:
- наследственная предрасположенность;
- избыточное воздействие ультрафиолетового излучения;
- стрессы;
- инфекции вирусной этиологии (особенно гепатит В);
- нарушение функционирования желез внутренней секреции;
- травмы роговицы;
- неправильно подобранные контактные линзы.
Примерно в 1/3 случаев заболевание кератоконус возникает на фоне аллергических реакций. Постоянный зуд в глазах заставляет человека тереть их, что располагает к нарушению состояния роговицы. Ее истончение приводит к появлению выпячивания – глазное яблоко приобретает форму конуса. Существует также версия о психосоматической природе кератоконуса и других глазных болезней.
Признаки заболевания
Истончение роговицы обычно начинается с одного глаза, затем процесс распространяется и на второй. Заподозрить данную патологию можно по таким симптомам:
- ухудшается ночное зрение;
- развивается монокулярная полиопия – видение нескольких предметов вместо одного;
- глаза не переносят яркого света;
- вероятное появление зуда или жжения;
- размытость видимого изображения
Истончение роговицы глаза постепенно приводит к развитию миопии или астигматизма. Ухудшение зрения прогрессирует и требует постоянной смены линз или очков.
Стадии развития кератоконуса, его виды
В зависимости от стадии патологических изменений в глазу, различают такие степени кератоконуса:
- Кератоконус 1 степени – кривизна роговицы составляет более 7,2 мм. Острота зрения колеблется от 0,1 до 0,5, ее можно откорректировать цилиндрическими стеклами.
- Кератоконус 2 степени – кривизна роговицы составляет от 7,19 до 7,1 мм. Острота зрения – 0,1-0,4. Вероятно наличие небольшой эктазии и истончения роговицы. Проводится коррекция с помощью цилиндрических стекол.
- Кератоконус 3 степени – кривизна роговицы составляет 7,09-7 мм. Зрение падает до 0,02-0,12. Выпячивание роговицы становится заметным, наблюдается помутнение в боуменовой мембране. Коррекция проводится с помощью жестких линз.
- Кератоконус 4 степени – кривизна роговицы не превышает 6,9 мм. Острота зрения составляет 0,01-0,02, коррекции не подлежит. Наблюдается поражение десцементовой мембраны, помутнение роговичной стромы.
Также различают такие виды заболевания:
- Острый кератоконус – повреждается десцементовая мембрана. Внутриглазная жидкость проникает в роговицу, вызывая помутнения и отечность стромы. Другое название – водянка роговицы.
- Задний – возникает из-за недоразвития мезодермы. Истончение формируется центрально, роговица практически плоская, отличается оптической слабостью.
- Передний – иначе называют истинным кератоконусом. Он протекает хронически, основные патологические изменения происходят в боуменовой мембране.
При подозрении на кератоконус нужно срочно обратиться к специалисту для установления диагноза. Офтальмолог подберет необходимый метод коррекции зрения и сохранит здоровье глаз.
Диагностика
Заподозрить кератоконус у пациента можно, столкнувшись с трудностями в подборе очков и линз. Современные методы диагностики позволяют обнаружить истончение роговицы еще на начальных этапах. В распоряжении врачей такие способы обследования:
- Осмотр с помощью щелевой лампы – позволяет обнаружить характерное «кольцо Флейшнера».
- Скиаскопия – суть метода заключается в направлении луча света на радужную оболочку глаза. Во время движения луча отслеживается его отражение. Кератоконус характеризуется появлением «эффекта ножниц» – две полосы отраженного луча света движутся, как лезвия ножниц.
- Исследование с помощью оптического топографа. Составляется топографическая карта задней и передней стенок роговицы. Способ позволяет выявить заболевание на ранних стадиях и отследить ее в динамике, периодически повторяя обследование.
Также для диагностики используют кератометр и ретиноскоп для выявления аномалий роговицы. Применение ультразвука и пахиметрии помогают установить степень истончения роговичного слоя.
Методы лечения
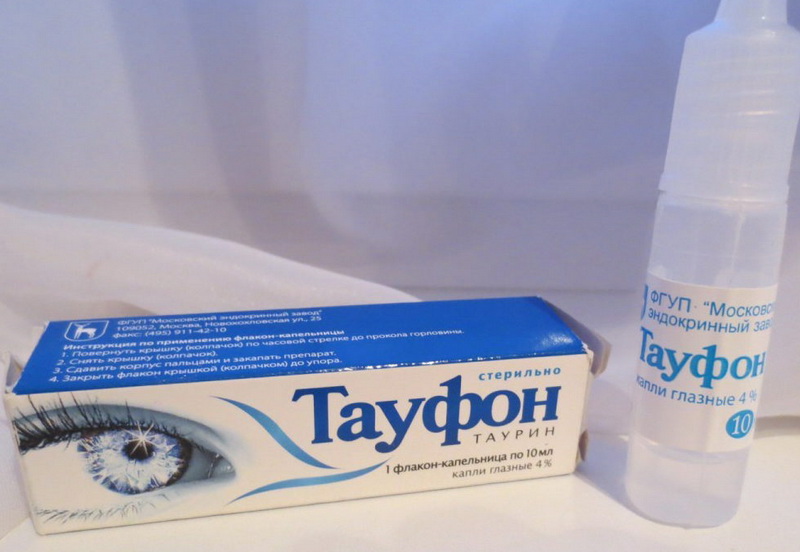
Лечение подбирается в зависимости от стадии кератоконуса. Для стимуляции обменных процессов в роговице показаны глазные капли Тауфон, Квинакс, Эмоксипин. Консервативные методы терапии применимы на ранней стадии болезни.
Коррекция патологии с помощью очков и линз
Очки и линзы при кератоконусе не способны повлиять на развитие болезни. Их используют для того, чтобы больной мог лучше видеть. При астигматизме на фоне кератоконуса прописывают цилиндрические очки. Вариантов линз может быть несколько:
- Жесткие газопроницаемые контактные линзы (ЖГП) – наиболее эффективны при астигматизме и миопии, вызванной кератоконусом. Линза сглаживает выпуклость глаза, восстанавливая его нормальную форму. Они просты в уходе, есть возможность изготовления под конкретную степень искривления роговицы. Из недостатков отмечается дискомфорт при носке. По отзывам, справляться с этой проблемой при кератоконусе пациентам помогает глазной гель Корнерегель. Он устраняет синдром сухого глаза, снимает раздражение, которое вызывают жесткие линзы.
- Мягкие контактные линзы – подходят для коррекции в самой ранней стадии кератоконуса, поскольку исправить форму роговицы они не в состоянии. Применяют при непереносимости больным жестких линз.
- Пиггибэк (комбинация мягкой и жесткой линз). Вначале на глаз накладывают мягкую линзу, а поверх нее – жесткую газопроницаемую. Это позволяет достичь максимального комфорта для пациента и коррекции кривизны роговицы.
- Гибридные – центральная часть таких линз жесткая, а по краям они мягкие. Тот же пиггибэк, только собранный в одной линзе.
- Склеральные – имеют больший диаметр, чем обычные линзы. Благодаря этому нагрузка с роговицы переносится на склеру, уменьшая риск травматизации кератоконуса.
Применение оптики может только немного улучшить качество жизни пациента. Целесообразно применять их при медленном течении заболевания. Прогрессирующий кератоконус исправляют только хирургическим путем.
Хирургическое вмешательство
При диагнозе кератоконус возможно несколько вариантов хирургической коррекции. Необходимую операцию подбирают индивидуально. В зависимости от стадии болезни и прочих факторов пациенту предлагают такие методы:
- Трансплантация роговицы (кератопластика). Вместо истонченных сегментов пациенту пересаживают здоровые донорские. После операции кератоконуса на протяжении первого месяца следует спать на спине. В течении одного-двух лет, пока приживается роговица, нельзя заниматься тяжелым физическим трудом, бегать, прыгать. Глаза нужно защищать от ветра, холодного воздуха, солнечного света. Нельзя их сильно тереть. Рекомендуются обследования у офтальмолога каждые два месяца. При благополучном исходе пересаженная ткань приживается и у больного восстанавливается зрение.
- Интрастромальные роговичные кольца (кераринг). Цель операции заключается в накладывании на глазное яблоко специального кольца, которое уплощает выпячивание. Кераринг с успехом заменяет имплантацию роговичных сегментов при кератоконусе. В случае развития послеоперационных осложнений, кольцо без проблем извлекают, и глаз приобретает первоначальный вид.
- Кросслинкинг – процедура, позволяющая восстановить жесткость роговицы и остановить болезнь. Операция проводится под местной анестезией, занимает немного времени. Кросслинкинг роговичного коллагена при кератоконусе проводят таким образом: закапывают строму рибофлавином; облучают ультрафиолетовыми лучами.
- Радиальная кератотомия – на роговице выполняют несколько микроразрезов, которые усиливают или сглаживают нерегулярность ее формы. Операция непопулярная ввиду высокого риска осложнений и отсутствия гарантированного результата.
Если болезнь стремительно развивается и врач назначил операцию, не стоит ее откладывать. Данная патология может привести к разрыву роговицы и слепоте.
Как лечить заболевание в домашних условиях
Лечение кератоконуса в домашних условиях народными средствами играет вспомогательную роль. Используют такие способы для облегчения зуда, снятия общего воспаления и стимуляции обменных процессов в роговице:
- примочки из отваров шалфея, ромашки, календулы;
- разведенный с водой сок алоэ в качестве глазных капель;
- растворы меда или прополиса для закапывания.
Средства применяются с разрешения врача и при отсутствии аллергической реакции на компоненты. Рекомендуется обогатить рацион черникой, морковью, болгарским перцем, медом.
Упражнения для глаз
Также полезно выполнение специальных упражнений для глаз – при кератоконусе они помогут предотвратить ухудшение зрения. Выполняют следующий комплекс:
- Поморгать минуту.
- Встать перед зеркалом. Посмотреть на отражение левого глаза и моргнуть. Повторить то же самое для правого глаза.
- Зафиксировать отражение глаз в зеркале, затем производить движения головой: вращение, повороты вверх-вниз и вправо-влево.
- Делать махи руками и следить за их тенью.
- Сконцентрировать взгляд на переносице, развести глаза и расслабиться.
- Медленно поворачивать голову по сторонам, не двигая глазами.
- Зажмуриться на 4 секунды, затем распахнуть глаза. Выполнить 7 раз.
- Прижать пальцами брови и не спеша опускать веки от 8 до 10 раз.
- Вытянуть указательный палец правой руки на 30 см перед собой. Посмотреть обоими глазами на кончик пальца 4 секунды, затем на такое же время накрыть ладонью левый глаз, снова открыть его. Повторить то же для правого глаза. Сделать 5 раз.
- Вытянуть руки перед собой, сжать кулаки, выставить и прижать друг к другу указательные пальцы. Правый глаз следит за правым пальцем, левый – за левым. Медленно развести руки в стороны, пока пальцы не исчезнут с поля зрения. Затем свести их обратно вместе. Аналогично повторить, разводя руки вверх-вниз.
Гимнастику выполняют 1-2 раза в день. Она должна длиться не менее 5 и не более 10 минут.
Кератоконус можно вылечить без операции только на самой ранней стадии. Нужно закапывать назначенные врачом укрепляющие препараты, делать гимнастику для зрения. Нельзя тереть глаза. Следует оберегать их от травм, умываться и снимать макияж с осторожностью. Вовремя начатое лечение сохранит зрение и убережет от тяжелых последствий заболевания.
Видео
Вы используете контактные линзы дольше положенного срока ношения?
Автор статьи: Магер Ирина Юрьевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник