Болят бедра с внешней стороны и поясница
 Бедро человека – одна из крупных структур опорно-мышечного аппарата, берущая на себя часть функции прямохождения. Оно состоит из мышц и сухожилий, которые крепятся к бедренной кости. Через бедро проходят крупные кровеносные сосуды, в том числе бедренная артерия, а также нервы – бедренно-половой, бедренный и другие. С остальными частями скелета бедренная кость сочленяется в вертлюжной тазовой впадине (вверху) и коленной чашечке (внизу). Когда болит бедро, то чаще всего причина болезненных ощущений заключается либо в мышечных, либо в костных тканях.
Бедро человека – одна из крупных структур опорно-мышечного аппарата, берущая на себя часть функции прямохождения. Оно состоит из мышц и сухожилий, которые крепятся к бедренной кости. Через бедро проходят крупные кровеносные сосуды, в том числе бедренная артерия, а также нервы – бедренно-половой, бедренный и другие. С остальными частями скелета бедренная кость сочленяется в вертлюжной тазовой впадине (вверху) и коленной чашечке (внизу). Когда болит бедро, то чаще всего причина болезненных ощущений заключается либо в мышечных, либо в костных тканях.
Основные заболевания
Кроме травм мягких тканей и костей, боли часто обусловливаются различными процессами в костях. Иногда боль отдает в бедро при патологиях позвоночника (остеохондрозе, спондилезе). Чтобы выяснить причину боли, необходимо понаблюдать за характером болезненных ощущений, их интенсивностью, а также реакцией на нагрузку на бедро, смену положения конечности. Боль в бедре может быть острой, тупой, ноющей, режущей – в зависимости от ситуации.
Травмы мягких тканей
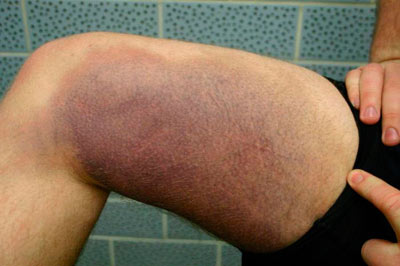
Механические повреждения – наиболее частые причины болезненных ощущений в бедрах. Удары и механические травмы относятся к повреждениям мягких тканей бедра, сопровождающимся разрывами кровеносных сосудов и нервных волокон. При этом кожные покровы могут оставаться целыми, тогда как под ними образуется область кровоизлияния.
Ушиб мягких тканей бедра
 Ушиб наступает в результате падений или ударов. Данный диагноз характеризуется следующими признаками:
Ушиб наступает в результате падений или ударов. Данный диагноз характеризуется следующими признаками:
- вид боли — тупая, ноющая, усиливающаяся при надавливании на поврежденную поверхность, двигательная способность конечности при ней сохраняется;
- локализация боли — односторонняя, на месте повреждения;
- дополнительные симптомы — образование гематомы (сине-фиолетовой области неправильной формы, появляющейся в результате разрыва мелких кровеносных сосудов под кожей).
Диагностируется ушиб во время осмотра, иногда делается рентген для исключения перелома. При целостности кости и наличии гематомы врач ставит диагноз «ушиб мягких тканей бедра». В большинстве случаев лечение ушиба не требуется, т. к. заживление поврежденных тканей происходит само без необходимости в посторонней помощи. Но в ряде случаев требуется помощь хирурга или травматолога, если травма сильная и на ее месте образовалась обширная гематома. В этом случае большой объем крови в подкожном и межмышечном пространстве может сдавливать соседние нервы, вызывая боль. Врач вскрывает гематому с помощью медицинского инструмента и удаляет кровь.
Задайте свой вопрос врачу-неврологу бесплатно
Ирина Мартынова. Закончила Воронежский государственный медицинский университет им. Н.Н. Бурденко. Клинический ординатор и невролог БУЗ ВО «Московская поликлиника».Задать вопрос>>
Растяжение тазобедренных связок
Растяжение тазобедренных связок — это полный или частичный разрыв мелких волокон связочных тканей, который наступает в результате несоизмеримых физических нагрузок (при занятиях спортом, подъеме тяжестей), падений, скольжений, при резкой смене положения тела или сильной нагрузке без предварительной подготовки (разминки). Чаще всего подвержены таким травмам дети и подростки, имеющие слаборазвитую мышечную структуру, а также пожилые люди на фоне остеопороза.
Основные признаки растяжения:
- вид боли — острая, усиливающаяся при попытке сделать движение ногой;
- локализация боли — в тазобедренном суставе, односторонняя, со временем «растекается» по бедру по направлению к голени, реже отдает в поясницу;
- дополнительные симптомы — отек на месте травмы, гиперемия кожных покровов над травмированным участком.
Диагностируется растяжение тазобедренных связок во время осмотра и пальпации. Врач-ортопед или травматолог двигает конечность пациента в разные стороны и просит у больного выполнить несложные упражнения и, в зависимости от успешности их выполнения, ставит предварительный диагноз. Окончательная диагностика осуществляется с помощью рентгена, на котором обычно наблюдается деформация сустава.
Лечение травмы заключается в наложении фиксирующей повязки, ограничивающей подвижность конечности. Дальнейшая терапия зависит от степени повреждения связок. При относительном сохранении целостности связочных тканей ведется консервативное лечение (прием противовоспалительных и обезболивающих лекарств, обеспечение покоя). По мере восстановления связок назначается ЛФК, направленная на возвращение функциональности суставу. При полном разрыве связок и/или отрывном переломе проводится хирургическая операция.
Травмы костей
Переломы – еще одна из причин боли в бедрах. Они также случаются в результате грубого механического воздействия – ударов, падений, резкого сжатия, неправильного распределения нагрузки и других факторов.
Перелом шейки бедра
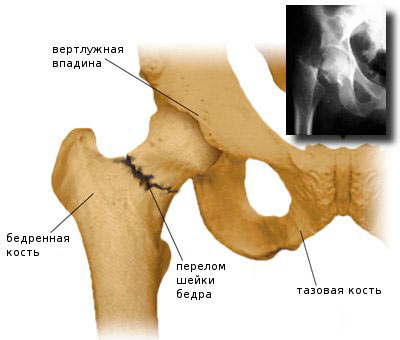 Часто боль возникает из-за перелома шейки бедра, особенно у людей после 65 лет. Старение обычно сопровождается остеопорозом – повышенной хрупкостью костей, и даже при несильных нагрузках может нарушиться целостность кости. Обычно перелом наступает в результате падения.
Часто боль возникает из-за перелома шейки бедра, особенно у людей после 65 лет. Старение обычно сопровождается остеопорозом – повышенной хрупкостью костей, и даже при несильных нагрузках может нарушиться целостность кости. Обычно перелом наступает в результате падения.
Симптомы перелома следующие:
- характер боли — острый;
- локализация боли — в верхней части бедра с иррадиацией в пах;
- дополнительные симптомы — поворот стопы наружу относительно колена, ограниченная подвижность ноги, невозможность ходить и стоять.
Диагностируется повреждение с помощью рентгенографии и МРТ сустава. Также определить перелом шейки бедра можно, постукивая или надавливая на пятку: пациент будет испытывать неприятные и даже болезненные ощущения.
Лечение перелома шейки бедра бывает достаточно сложным, особенно в пожилом возрасте. Наложение гипса не дает эффекта, поэтому пострадавшему назначается оперативное вмешательство — остеосинтез (фиксация отломков сустава с помощью металлических винтов), а также эндопротезирование (полная или частичная замена сустава).
Чрезвертельный перелом бедра
Этот вид перелома также чаще всего встречается у женщин старше 65 лет и возникает в результате падения на бок (во время ходьбы по скользкой поверхности зимой, при резких движениях).
Данный диагноз имеет такие признаки:
- характер боли — сильный, очень острый;
- локализация — в области травмы в верхней части бедра;
- дополнительные симптомы — «синдром прилипшей пятки», при котором больной не может поднять вытянутую ногу, лежа на спине.
Точная диагностика возможна только на основе рентгенографии. Лечение чрезвертельного перелома сегодня практикуется в виде хирургического вмешательства, при котором кость штифтуется и фиксируется в правильном положении. Операция позволяет быстро восстановиться после травмы, а сама процедура является малоинвазивной (делается небольшой разрез), длится около 20 минут.
Воспаления мягких тканей
Нередко бедра с внешней стороны болят не из-за механических повреждений, а по причине воспалительного процесса, протекающего в мягких тканях.
Миозит
Одна из причин боли в мягких тканях бедра – миозит, возникающий из-за переохлаждений, травм, инфекционных или аутоиммунных процессов, когда организм начинает воспринимать клетки ткани как чужеродные и атаковать их. Пациент ощущает боль умеренной интенсивности на фоне ослабления мышц бедра.
Диагностируется заболевание на основе опроса, осмотра, а также анализа крови, который обнаруживает эозинофильный лейкоцитоз. Также проводится биопсия мягких тканей.
Лечение миозита — комплексное:
- обеспечение покоя (постельный режим);
- коррекция диеты (усиление рациона витаминами и минеральными комплексами).
В зависимости от причины заболевания проводится лечение с помощью антибиотиков (при инфекции), иммуносупрессоров и глюкокортикостероидов (при аутоиммунной причине), нестероидных противовоспалительных лекарственных средств, лечебной физиотерапии и массажа (если разрешает врач).
Трохантерит
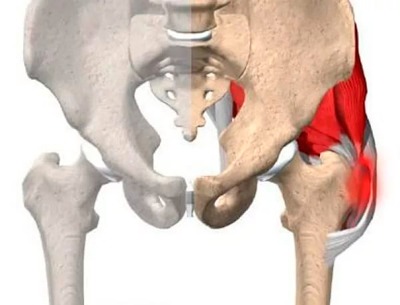 Трохантерит – воспаление сухожилий, которые соединяют малый и большой вертел с бедренной костью. Чаще всего патологический процесс возникает при травмах, из-за переохлаждения или перегрузки. Боли – ноющие, давящие, обостряются при нагрузке (ходьбе, подъеме по лестнице), переохлаждении. Локализация неприятных ощущений – в наружной боковой части («галифе»).
Трохантерит – воспаление сухожилий, которые соединяют малый и большой вертел с бедренной костью. Чаще всего патологический процесс возникает при травмах, из-за переохлаждения или перегрузки. Боли – ноющие, давящие, обостряются при нагрузке (ходьбе, подъеме по лестнице), переохлаждении. Локализация неприятных ощущений – в наружной боковой части («галифе»).
Диагностируется заболевание также с помощью осмотра и опроса, анализа крови, рентгенографии или МРТ бедра.
Лечение — консервативное, заключается в использовании нестероидных препаратов. В более сложных случаях назначаются инъекции глюкокортикостероидов в область сухожилия, которые делаются 1 раз в 2 недели. Назначается также лечебная физкультура, реже — лазеротерапия, массаж с втиранием противовоспалительных мазей.
Воспалительное поражение костей
Кости и суставы бедра также подвержены негативным факторам, приводящим к патологическим процессам, которые вызывают болезненные ощущения.
Коксартроз
Основным симптомом коксартроза является боль в паху, иррадиирующая в наружную фронтальную и боковую часть бедра, реже – в ягодицу и колено. Болеть могут как оба сустава, так и один. Пациенту становится тяжело двигать конечностью, особенно отводить ее вбок. Слышится хруст в суставе, а нога может выглядеть несколько короче другой.
Диагностируется коксартроз с помощью рентгенографии — на снимке наблюдается увеличение шеечно-диафизарного угла, дисплазия или изменения в проксимальной части бедренной кости.
Терапия заболевания:
- консервативная, на ранней стадии — с помощью противовоспалительных препаратов, хондропротекторов, внутрисуставных стероидных инъекций, согревающих мазей;
- оперативная — при сильном разрушении сустава бедра проводится эндопротезирование (замена сустава).
Асептический некроз
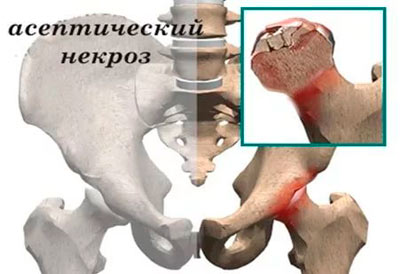 Асептический некроз очень похож по симптоматике на коксартроз, но отличается высокой интенсивностью болей, которые становятся невыносимыми при развитии патологического процесса. Болезнь начинается из-за прекращения кровоснабжения этой части сустава, сам процесс протекает быстро и сопровождается сильными ночными болями. Характерным для этой болезни является возраст пациентов: чаще всего ею страдают мужчины от 20 до 45 лет, тогда как женщины – в 5-6 раз реже.
Асептический некроз очень похож по симптоматике на коксартроз, но отличается высокой интенсивностью болей, которые становятся невыносимыми при развитии патологического процесса. Болезнь начинается из-за прекращения кровоснабжения этой части сустава, сам процесс протекает быстро и сопровождается сильными ночными болями. Характерным для этой болезни является возраст пациентов: чаще всего ею страдают мужчины от 20 до 45 лет, тогда как женщины – в 5-6 раз реже.
Диагностика заболевания суставов бедра выполняется с помощью современных методов исследования – рентгена и МРТ. Опытный врач может по симптомам и осмотру конечности поставить диагноз, но в конечном итоге все решает рентгенографическое обследование сустава и кости.
Терапия заключается в восстановлении питания головки бедренной кости. Также используются нестероидные и стероидные средства, хондропротекторы и препараты кальция, ускоряющие восстановление поврежденных костных тканей.

Мнение эксперта
Приходько Аркадий Аркадьевич
Врач-ревматолог — городская поликлиника, Москва.
Образование: ФГБНУ НИИР им.В.А.Насоновой, Астраханская государственная медицинская академия.
Иногда боль с внешней стороны бедра может быть вызвана онкологическими заболеваниями, патологиями артерий и вен. При болезнях позвоночника неприятные ощущения снаружи бедер могут быть отраженными, но подробно останавливаться на этих причинах не будем, т. к. мы уже рассмотрели их в статье «Боль с внутренней стороны бедра».
Когда нужно обращаться к специалисту?
В зависимости от вида и интенсивности боли, а также других признаков, пациент может справиться с проблемой самостоятельно или обратиться за помощью. Поскольку бедро – важная часть тела, отвечающая за возможность ходить, то болевые ощущения в нем не должны оставаться без внимания. Расположение в нем крупных артерий и вен — еще одна причина, по которой необходимо крайне внимательно следить за его состоянием.
Тревожные признаки, при которых нужно как можно быстрее обратиться к врачу:
- резкая и острая боль, делающая движение ногой невозможным;
- хруст и щелчки в суставах и самой кости при движении;
- обширная гематома, сопровождающаяся отеком;
- нехарактерное положение ноги относительно оси тела.
Эти симптомы говорят о серьезной травме или нарушении функции бедра, при которых без медицинской помощи не обойтись.
Скорая помощь в домашних условиях
При серьезных травмах бедра, особенно переломах, важно оказать своевременную помощь пострадавшему еще до приезда врача. Конечность нужно обездвижить, наложив на нее шину. Важно обеспечить поврежденной ноге покой. При сильной боли допускается прикладывание льда или других холодных предметов, а вот грелка и другие источники тепла использоваться не должны. При сильной, невыносимой боли пострадавшему можно дать анальгетик, после чего постоянно следить за его состоянием, не оставляя его одного до приезда скорой помощи.
Заключение
Травмы костей и мягких тканей бедра, а также патологические процессы в костях, сухожилиях и суставах – основные факторы возникновения боли. Даже если она не мешает человеку заниматься своими делами, пускать ситуацию на самотек и заниматься самолечением не нужно.
Это может привести к усугублению воспалительного процесса, после чего потребуется более длительное и сложное лечение. При переломах и ушибах профессиональная помощь врача просто необходима, в противном случае это чревато пожизненным ограничением функции конечности в результате неправильного срастания или хронического воспалительного процесса.
Источник
При нахождении человека в вертикальном состоянии основная нагрузка приходится не только на позвоночник, но и на тазобедренные суставы, поэтому любое нарушение в функционировании этих отделов может приводить к болевому синдрому. Боль в пояснице и тазобедренном суставе может быть разного характера — все зависит от причины поражения и вида патологии. Изначально болевые ощущения могут быть незначительными и практически незаметными, однако постепенно они начнут усиливаться при ходьбе или других движениях и отдавать в ногу.
Не стоит игнорировать такой сигнал организма о помощи, поскольку несвоевременное лечение нарушений тазобедренного сустава может привести в частичной или полной ограниченности в движении.
Виды болевого синдрома и места его локализации
На начальных этапах боль в тазобедренном суставе появляется периодически и в основном беспокоит человека в состоянии покоя, с течением времени болевые ощущения приобретают постоянный характер.
В зависимости от характера протекания боль можно разделить на три группы:
- острая боль – возникает внезапно и длится недолго, определить место ее локализации не составляет труда;
- ноющая боль – отличается обширной зоной поражения и периодическим характером возникновения, определить место локализации затруднительно;
- хроническая боль в левой или правой ноге – беспокоит человека достаточно длительный период (до полугода), лечиться обычно с помощью операции.
При поражении тазобедренного сустава боль, как правило, не распространяется только лишь на место локализации очага воспаления. Страдать могут и другие части тела:
- голень;
- стопа;
- бедра;
- позвоночник;
- ягодицы;
- пах;
- внутренняя, внешняя или задняя части ног.
Если боль тянущая, то, скорее всего, у человека растяжение мышц, которое пройдет самостоятельно через несколько дней. Если же боль в тазобедренном суставе с правой стороны или левой не исчезает через неделю, лучше обратиться за помощью к врачу.
Причины боли в тазобедренном суставе
Боль в пояснице и тазобедренном суставе является результатом разных факторов, которые условно делятся на четыре группы:
- Патологии тазобедренного сустава, нарушения в мышечных тканях и связках, находящихся около него. Сюда можно отнести любые травмы, воспалительные и дегенеративные процессы и т.д.
- Нарушение анатомии сустава, при котором головка кости бедра отклоняется от нормального размещения в вертлужной впадине. К таким состояниям приводят различные вывихи (врожденные или приобретенные в результате травмы), контрактуры мышц бедра и спины, хронические нарушения двигательной способности.
- Системные заболевания – воспалительные процессы лонного или крестцово-подвздошного сочленения, изменения структуры мышц в районе ягодиц, неврологические состояния (ущемление нервов, радикулит или неврит). Иногда к болевым ощущениям могут привести такие вирусные и инфекционные процессы, как грипп, ангина или пиелонефрит, патологии половой системы, осложнения в брюшной полости или области поясницы.
- Боли, вызванные стрессами или психологическими нагрузками. Возникают по причине сильного волнения и быстро исчезают сами по себе.
Боли в ноге в тазобедренном суставе могут свидетельствовать о развитии серьезной патологии, которая при несвоевременном обращении к доктору может привести к инвалидности и двигательной дисфункции.
Симптомы этих заболеваний во многом похожи между собой, но некоторые из них имеют свои особенности:
| Тип заболевания | Характер боли |
| Сильные боли в тазобедренном суставе при опоре на ногу или становлении на цыпочки. |
| Боль в тазобедренном суставе возникает в утреннее время и сопровождается скованностью в суставе, далее приобретает постоянный характер. |
| На ранних стадиях симптомы отсутствуют, далее появляются боли в коленном и тазобедренном суставе. |
| Боль распространяется на область паха, ягодицы и бедро и усиливается при нагрузке на конечность. |
| Ноющая боль в тазобедренном суставе, которая постепенно приобретает постоянный характер. |
| Сначала возникают боли в тазобедренном суставе, после переходят на коленный сустав. |
| Ноющая боль в тазобедренном суставе, которая усиливается во время активных движений. |
| Тупая боль в тазобедренном суставе и пояснице, усиливается в ночное время суток. |
| Тупые боли в тазобедренном суставе, которые усиливаются при любом движении. |
| Тупые боли в тазобедренном и коленном суставе. |
| Острая боль в тазобедренном суставе, которая наблюдается сразу после травмы. |
| Сильная боль в суставе, особенно проявляется во время смены положения или выполнения круговых движений. Доходит даже до состояния болевого шока. |
| Сильная боль в тазобедренном суставе и паху, которая усиливается во время совершения движений. |
| В зависимости от стороны повреждения наблюдается боль в тазобедренном суставе слева или справа. Вов время совершения движений или пальпационного обследования ощущения усиливаются. |
| Ноющая боль в тазобедренном суставе, которая постепенно усиливается. |
| Острая боль в тазобедренном суставе, которая носит периодический характер. В области распространения болевого синдрома наблюдается специфический щелчок. |
| Острые боли в тазобедренном суставе – в левом или в правом, которые возникают при малейшем движении. Возможно состояние шока. |
Помимо заболеваний, непосредственно поражающих тазобедренный сустав, боли могут возникнуть и по ряду других причин.
Боль в крестце, отдающая в ногу
Очень часто боль в правом тазобедренном суставе или в левом суставе может сочетаться с неприятными ощущениями в области крестца и поясницы. Причинами этих ощущений могут быть:
- травмы разного характера;
- аномальное развитие или строение позвоночника;
- остеохондроз;
- наличие опухолей;
- тромбофлебит;
- простатит;
- стрессы;
- гинекологические заболевания;
- туберкулез.
Боли в пояснице, отдающие в ногу
Болевой эффект возникает в крестце и по всей спине, при этом отмечается боль в правом тазобедренном суставе или левом тазобедренном суставе. Причины эти ощущений могут быть таковыми:
- патологии опорно-двигательного аппарата – остеопороз, грыжа позвонка, травмы, наличие остеофитов, воспаление хрящевых тканей и мышц, ущемление седалищного нерва;
- болезни, не связанные с нарушением в структуре позвоночника – неправильное кровообращение, опухоли спинного мозга, менингит, остеоартроз тазобедренного сустава;
- проксимальная нейропатия ассиметричного типа – формируется на фоне сахарного диабета или по причине накопления крови за стенкой брюшной полости, сопровождается болью тазобедренного сустава справа и атрофией мышц;
- ишиалгия – характеризуется болью, распространяющейся по всей нижней конечности.
Боли в тазобедренном суставе правой ноги или левой – не единственно возможный вариант развития событий. При некоторых патологиях боль поражает и другие участки тела, например:
- если болевой синдром поражает крестец, можно говорить о развитии воспалительного процесса в этом отделе и находящихся рядом участках;
- поражение корешковой части спинного мозга дополняется болью в пояснице, не переходящей на ноги;
- ущемление седалищного нерва отличается локализацией боли в пояснице, далее она спускается на ягодицы и конечности.
Остеохондроз
Возрастные изменения в организме приводят к тому, что межпозвоночные диски утрачивают влагу и становятся негибкими, в результате даже малейшее движение вызывает существенный дискомфорт и боли в тазобедренном суставе.
Основным признаком развития остеохондроза поясницы является резкая боль в тазобедренном суставе и спине. Помимо болевых ощущений в конечностях, заболевание сопровождается болью в шее, плече.
Основной причиной боли в пояснице и тазобедренном суставе является ущемление корешка. По мере того, как позвоночный диск вырождается, происходит его сжимание и перемещение. Таким образом он воздействует на отходящую от спинного мозга и прижимает ее к кости. Такое состояние называют фораминальный стеноз, при этом наблюдается резкая боль в тазобедренном суставе и пояснице.
Диагностика и лечение боли в тазобедренном суставе
При возникновении первых признаков заболевания необходимо незамедлительно обратиться к специалисту. В зависимости от того какие боли в тазобедренном суставе ощущаются и по ряду других симптомов врач сможет диагностировать заболевание и назначить эффективный курс лечения.
Кроме того, проводится ряд лабораторных и инструментальных исследований, которые позволят дифференцировать заболевание о других схожих патологий. Сюда входят:
- Общий анализ крови, который позволяет установить состояние организма в целом. Если анализ показал анемию, нужно обязательно уточнить характер ее развития. Количество лейкоцитов позволит установить степень тяжести состояния пациента, уровень тромбоцитов обязательно определяется перед проведением операции.
- Исследование мочи – здесь важно не только определить цвет, прозрачность и плотность, но и установить количество белка, глюкозы и билирубина.
- Биохимический анализ крови и специфические маркеры болезней ревматоидного типа.
- Морфологическое исследование биоптата обычно назначается при подозрении на заболевания костей онкологического характера. Также проводится при фиброзной остеодистрофии, хрящевых экзостозах. Обычно для выполнения исследования выполняют пункцию для забора синовиальной жидкости.
- Рентген и УЗИ – одни из самых точных методов для определения патологий тазобедренного сустава. Позволяют определить наличие перелома, вывиха, артрита или артроза, а также установить причину развития этих заболеваний
- КТ – дает возможность рассмотреть поврежденный сустав в разных проекциях.
- МРТ — визуализирует тканевые структуры в любой проекции. С помощью этого метода можно изучить состояние хрящевой ткани, сосудов, мышечной ткани, надкостницы и дисков позвонка.
- Остеосцинтиграфия – дает четкое изображение кровотока в костях и показывает интенсивность обменных процессов. С помощью этого вида обследования можно определить переломы, артриты, остеомиелиты и злокачественные новообразования.
Терапия в обязательном порядке должна носить комплексный характер и включать не только прием медикаментов, но и другие методы лечения (ЛФК, массаж, физиопроцедуры, диету и т.д.). Для устранения болевых ощущений в курс лечения обычно включаются противовоспалительные и обезболивающие средства. Стоит понимать, что прием этих препаратов не сможет устранить саму причину патологии, а принесет лишь временное облегчение
Хотите получить такое же лечение, спросите нас, как?
Источник

