Болит шея и боль в груди
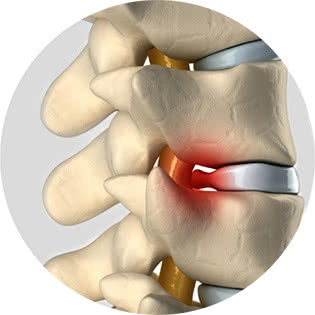
Боль в груди при остеохондрозе сигнализирует о проблемах в грудном отделе позвоночника. Характер болей сдавливающий, колющий, режущий, чувствуется жжение. Боль может отдавать в сердце, маскируясь под заболевания сердечно-сосудистой системы.
Боль в груди может проявляться при глубоком вдохе, длительном пребывании в одной позе, подъеме рук, а также кашле, чиханье. Часто синдром может обостряться ночью, вызывать нехватку воздуха, приводить человека в панику.
Многие люди не знают, что боли появляются из-за грудного остеохондроза и обращаются к терапевту или кардиологу. Опытный специалист в состоянии распознать истинную причину недуга и направить больного к неврологу на диагностику и дальнейшее лечение позвоночника.
Болит грудная клетка из-за остеохондроза: как такое может быть?
Болевые ощущения в груди – часто явный признак грудного остеохондроза. Этот отдел – самая прочная часть позвоночника, но исключать наличие в нем патологии не стоит. Отсутствие физических нагрузок, сколиоз, поднятие тяжестей – те факторы, которые провоцируют развитие грудного остеохондроза. Постоянное их воздействие негативно отображается на состоянии хрящевой, костной ткани позвоночника: межпозвоночные диски разрушаются, появляются остеофиты.
При движении они сдавливают спинномозговые корешки и сосуды: ухудшается кровообращение в органах грудной клетки, нарушается их иннервация. Если остеохондроз прогрессирует, давление на околопозвоночные структуры увеличивается – появляется боль.

На рисунке показано давление позвонка на нервные окончания спинного мозга.
Локализация болевых ощущений может быть разной. Все зависит от того, в какой области грудного отдела разрушаются межпозвоночные диски. Если защемлены корешки, расположенные в зоне 2-3 позвонков, боли проявляются в грудной клетке.
Боли в груди могут появиться и при патологии в шейном отделе позвоночника. Однако в большинстве случаев боли в грудине указывают на грудной остеохондроз.
Характеристика болей в грудной клетке при остеохондрозе
Грудной остеохондроз – самая «коварная» форма заболевания, поскольку на первых стадиях своего развития он может вовсе не проявляться. Болевой синдром возникает значительно позже: когда сформировалась протрузия или межпозвоночная грыжа. При этом боль:
- появляется при движении, наклонах и поворотах туловища, чихании и кашле;
- усиливается при попытке сделать глубокий вдох и выдох;
- отдает в желудок, печень или сердце;
- сопровождается дискомфортом в правом или левом подреберье;
- имеет одно- или двусторонний характер (при боковой и срединной грыже, соответственно);
- беспокоит постоянно или возникает периодически.
Все болевые ощущения в грудной клетке при грудном остеохондрозе делят на две категории (смотр. табл.).
| Критерий | Тип боли | |
| Дорсаго | Дорсалгия | |
| Характер боли | Режущая, острая, возникает внезапно (может появиться ночью) | Умеренная, но постепенно усиливается |
| Продолжительность | Длится недолго (стихает в течение 30 минут после приступа) | Боль хроническая (длится от 2 до 3 недель) |
| Фактор, провоцирующий возникновение боли | Изменение положения тела после монотонной работы в одной позе (например, подъем со стула) | Глубокое дыхание, резкие повороты и наклоны туловища, вставание с кровати после сна |
| Интенсивность боли при движении | Усиливается (при наклонах туловища, вращении руками) | Проходит после непродолжительной ходьбы |
| Влияние на физическую активность | Отмечается скованность в мышцах шеи и плеч, сильное ограничение движений, затрудненное дыхание | Ощущается скованность в шейно-плечевом отделе. Боль терпима, поэтому она не сильно ограничивает движения и не влияет на физическую активность человека |
Наиболее тяжелым проявлением грудного остеохондроза являются острые боли в ребрах (межреберная невралгия). По интенсивности они уступают лишь почечным коликам.
Кроме болей в грудной клетке при остеохондрозе у больного могут возникнуть и другие симптомы корешкового синдрома:
- нарушение чувствительности кожи («ползание мурашек») в области пораженных позвонков;
- ухудшение рефлексов, снижение тонуса мышц, которые расположены ниже грудной клетки;
- похолодание, бледность кожи нижних конечностей;
- сердечные боли;
- кашель, одышка.
Клиническое проявление грудного остеохондроза напоминает симптомы пневмонии, патологии сердечно-сосудистой системы (смотр. табл.).
| Причина боли в грудной клетке | Особенности боли | Отличие от болей при грудном остеохондрозе |
| Инфаркт, стенокардия | Длится от 20 до 40 минут. Болевые ощущения локализованы слева, но могут возникнуть и в правой части грудной клетки. Иногда иррадируют в плечо и левую руку, область лопатки, нижнюю челюсть и живот. | Боль имеет более выраженный характер и сочетается с такими симптомами: чрезмерная потливость, низкое артериальное давление, поверхностное дыхание, головокружение. При стенокардии боль в груди стихает после приема нитроглицерина. |
| Пневмония | Беспокоит постоянно, усиливается при дыхании. | Локализована не четко, сопровождается кашлем, отделением слизи, лихорадкой, головными болями. |
| Тромб легочной артерии | Возникает внезапно. Клиническое проявление боли (ее локализация, интенсивность) напоминает инфаркт миокарда. Усиление боли наблюдается при дыхании, кашле. | У больного отмечаются: падение АД, сильная одышка, кровохарканье, тахикардия, посинение верхней половины туловища. |
Определить из-за чего болит грудная клетка без консультации доктора невозможно. Поставить правильный диагноз может только специалист.
Остеохондроз или заболевания органов: как узнать почему болит в грудной клетке?
Выявить точную причину боли в груди можно только после комплексного обследования. Для того чтобы исключить заболевания сердца и легких больной проходит ЭКГ, эхокардиографию, флюорографию. Если патологии органов грудной клетки не обнаружены, назначают такие методы исследования позвоночника:
- Контрастная дискография – проводится для оценки состояния межпозвоночных дисков (образование трещин, протрузии).
- Миелография – диагностика спинного мозга с помощью контрастного вещества.
- Компьютерная, магниторезонансная томография – помогают определить стадию остеохондроза, тип защемленного корешка, выявить место разрушения межпозвоночного диска.
Применение КТ и МРТ актуально при подозрении на остеохондроз, спондилоартроз, опухоль позвоночника и окружающих его тканей, подготовке к операции. Такие методы диагностики помогают поставить диагноз, определить характер осложнений, объем необходимой терапии. В тяжелых случаях результаты обследования передают специалистам по всему миру через сеть Интернет.
Если остеохондроз – «провокатор» болей в грудной клетке, на снимках видно следующее:
- уменьшение высоты межпозвоночных дисков;
- сдавливание спинного мозга, его корешков и сосудов (при грудной форме остеохондроза компрессионная миелопатия встречается редко);
- наличие остеофитов на позвонках, протрузии или межпозвоночной грыжи;
- воспаление корешков и окружающих позвоночник тканей;
- выраженный сколиоз, лордоз или кифоз.
У больных грудным остеохондрозом существенно повышается риск развития бронхиальной астмы, воспаления сердечной мышцы. Поэтому после подтверждения взаимосвязи между болями в грудной клетке и патологией позвоночника нужно немедленно приступать к лечению.
Что предпринять, если остеохондроз – «виновник» болей в грудной клетке?
Если боли в груди возникают из-за компрессии спинномозговых корешков, которые отвечают за нервное обеспечение органов грудной клетки, нужно лечить позвоночник. Терапия остеохондроза предусматривает применение медикаментозных препаратов, вспомогательных методик лечения. Основные ее цели – уменьшить давление на корешки, улучшить обменные процессы в тканях позвоночника, восстановить функции поврежденных нейронов.
Медикаментозное лечение показано в острый период заболевания. Оно включает прием таких препаратов:
Нестероидные противовоспалительные средства:
- снимают воспаление в месте пережатия корешков, сосудов спинного мозга;
- уменьшают отечность тканей;
- снижают выраженность боли.
Хондропротекторы. Принцип действия:
- восстанавливают эластичность межпозвоночных дисков;
- насыщают поврежденные ткани питательными элементами;
- препятствуют дальнейшему разрушению хрящевой ткани.
Обезболивающие и согревающие препараты. Результат после их применения:
- нормализуется кровообращение в больном месте;
- исчезает скованность в мышцах;
- активизируется обмен веществ в костных и хрящевых тканях.
Сосудорасширяющие и улучшающие процессы обмена средства:
- снимают спазмы сосудов;
- стимулируют приток крови к органам грудной клетки и поврежденным тканям;
- ускоряют метаболизм.
При сильных болях в грудной клетке иногда используют глюкокортикоиды или новокаиновые блокады.
Дополнительные методы лечения остеохондроза применяются в комплексе с терапией медикаментозными препаратами. Как правило, назначают:
Физиотерапевтические процедуры – помогают снять давление с корешков, устранить мышечные спазмы. Положительный эффект при остеохондрозе оказывают:
- грязелечение;
- воздействие лазером, ультрафиолетом;
- ударно-волновая терапия;
- иглоукалывание.
Массаж, мануальную терапию (не применяют в острый период течения заболевания). Терапевтическое действие:
- восстанавливаются функции мышц (исчезают патологические рефлексы);
- улучшается кровообращение в тканях позвоночника, грудной клетке;
- нормализуются обменные процессы в организме.
Мануальная терапия не применяется при сильных болях в спине и грудной клетке, беременности, свежих травмах позвоночника, обострении хронических заболеваний и высоком давлении.
Лечебную гимнастику. Эффект от занятий:
- укрепляется мышечный корсет;
- возобновляются функции суставов, связок и мышц;
- уменьшается статическое напряжение позвоночника.
Эффективность лечебной физкультуры намного выше, если выполнять упражнения в теплой воде. Не менее полезно при грудном остеохондрозе заниматься плаванием.
Грудной остеохондроз: рекомендации по питанию и профилактике
Выздоровление больного во многом зависит от того, насколько правильно он питается. Сбалансированное питание помогает быстрее справиться с болезнью, восстановить функции всех органов и систем организма. Поэтому при остеохондрозе, сопровождающемся болями в грудной клетке, рекомендуется:
- Включить в меню блюда, способствующие восстановлению хрящевой ткани (желе, заливная рыба, холодец).
- Употреблять продукты, богатые клетчаткой и кальцием (свежие овощи, фрукты, молоко, творог).
- Кушать 4-5 раз в день: маленькими порциями. Переедание – одна из причин набора лишнего веса, а он, как известно, увеличивает нагрузку на позвоночник.
- Свести к минимуму употребление соленых блюд, сладкого, копченостей.
- Пить как можно больше воды (нехватка жидкости в организме негативно сказывается на состоянии хрящевой ткани).
- Отказаться от крепкого кофе и чая (кофеин вымывает кальций).
Предупредить обострение грудного остеохондроза можно, если соблюдать меры профилактики. Что нужно делать:
- Проводить легкую разминку через каждые два часа сидячей работы.
- Стараться днем принять горизонтальное положение тела на 30-50 минут (чтоб позвоночник немного «отдохнул»).
- Отказаться от вредных привычек (курение, злоупотребление алкоголем).
- Заниматься активными видами спорта.
- Следить за осанкой, равномерно распределять нагрузку на спину при перенесении тяжелых предметов.
- Хорошо высыпаться (оптимальная продолжительность сна – 8 часов в сутки).
- Избегать стрессов, как можно чаще выходить на свежий воздух.
Боль в грудной клетке может быть симптомом патологии сердечно-сосудистой и дыхательной системы или же признаком осложненного течения грудного остеохондроза. В любом случае важно вовремя обратиться к врачу: он поставит правильный диагноз и назначит лечение.
Источник
Áîëü â ãðóäè
Ïðè÷èíîé áîëè â ãðóäíîé êëåòêå ìîæåò áûòü ìíîãî:
1. Áîëü, ñâÿçàííàÿ ñ ïîðàæåíèåì ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû.
2. Áîëü, ñâÿçàííàÿ ñ áîëåçíÿìè êîñòåé, ñóñòàâîâ è ìûøö.
3. Èçìåíåíèÿ ë¸ãêèõ è ïëåâðû.
4. Èçìåíåíèÿ îðãàíîâ ïèùåâàðåíèÿ.
5. Èçìåíåíèÿ öåíòðàëüíîé è ïåðèôåðè÷åñêîé íåðâíîé ñèñòåìû
6. Äðóãèå áîëåçíè.
Òåìà «áîëü â ãðóäíîé êëåòêå» î÷åíü îáú¸ìíàÿ è çà îäèí ïîñò ìíå å¸ íå îñèëèòü.Ñåãîäíÿ ÿ êîðîòêî ïðîáåãóñü ïî ýòîé òåìå è óêàæó òîëüêî íàèáîëåå ÷àñòî âñòðå÷àþùèåñÿ ïðè÷èíû è êëàññè÷åñêèå ñèìïòîìû çàáîëåâàíèé, íà÷àëî êîòîðûõ õàðàêòåðèçóåòñÿ âíåçàïíîñòüþ. Åñëè êîãî-òî çàèíòåðåñóåò áîëåå ïîäðîáíîå ðàçúÿñíåíèå ïî êîíêðåòíûì ãðóïïàì çàáîëåâàíèé ïèøèòå. Ñäåëàþ ïîñò è ïî íèì.
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà áîëåé â ãðóäíîé êëåòêå îñíîâûâàåòñÿ ïðåæäå âñåãî íà õàðàêòåðèñòèêå áîëåâîãî ñèíäðîìà. Ïðè ýòîì ó÷èòûâàþòñÿ òàêèå âàæíûå ïðèçíàêè, êàê ëîêàëèçàöèÿ áîëè (ìåñòî ðàñïîëîæåíèÿ), èððàäèàöèÿ (êóäà îòäà¸ò áîëü), õàðàêòåð áîëè, å¸ äëèòåëüíîñòü, ïðîâîöèðóþùèå è êóïèðóþùèå (ïðåêðàùàþùèå) ôàêòîðû. Ïðè æàëîáàõ íà áîëè â ãðóäíîé êëåòêå ïðåæäå âñåãî ñëåäóåò èñêëþ÷èòü èõ ñâÿçü ñ çàáîëåâàíèÿìè ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû.
1. Áîëü, ñâÿçàííàÿ ñ ïîðàæåíèåì ñåðäå÷íî-ñîñóäèñòîé ñèñòåìû (ÑÑÑ).
×àùå âñåãî ïðè÷èíîé áîëè â ãðóäíîé êëåòêè áûâàåò èøåìè÷åñêàÿ áîëåçíü ñåðäöà (ÈÁÑ). à. Ïðîÿâëÿåòñÿ ïðèñòóïàìè ñòåíîêàðäèè, êîòîðûå ìîãóò ïðèâåñòè ê èíôàðêòó ìèîêàðäà. Ñàì ïî ñåáå âíåçàïíî, áåç ïðåäâàðèòåëüíûõ ïðèñòóïîâ ñòåíîêàðäèè, èíôàðêò ìèîêàðäà áûâàåò êðàéíå ðåäêî.
Ïðè ñòåíîêàðäèè áîëè âîçíèêàþò ïðè ôèçè÷åñêîé íàãðóçêå, ïîä âîçäåéñòâèåì ïðîâîöèðóþùèõ ôàêòîðîâ (õîëîäíûé âåòåð, ñòðåññ, îáèëüíûé ïðèåì ïèùè, âûõîä èç òåïëîãî ïîìåùåíèÿ íà ìîðîç, êóðåíèå). Áîëè, ÷àùå äàâÿùåãî, ñæèìàþùåãî õàðàêòåðà, èëè ææåíèå ëîêàëèçóþòñÿ çà ãðóäèíîé, ðåæå â ëåâîé ïîëîâèíå ãðóäíîé êëåòêè. Áîëü âîëíîîáðàçíàÿ. Ìîæåò îòäàâàòü â ðóêè, øåþ, íèæíþþ ÷åëþñòü, ìåæëîïàòî÷íîå ïðîñòðàíñòâî, âåðõíèå îòäåëû æèâîòà. Íî áîëü â ãðóäè ìîæåò âîçíèêíóòü â ïîêîå èëè ïðè ìèíèìàëüíîé ôèçè÷åñêîé íàãðóçêå. Ïðîäîëæèòåëüíîñòü áîëåâîãî ïðèñòóïà ìîæåò áûòü ðàçíîé â çàâèñèìîñòè îò âèäà ñòåíîêàðäèè (íî ÿ íå áóäó ñåé÷àñ ýòè âèäû ðàçáèðàòü, ÷òî áû íå ïåðåãðóæàòü èíôîðìàöèåé ïîñò).
Âìåñòå ñ áîëÿìè ïðè ñòåíîêàðäèè ìîãóò ïîÿâèòüñÿ òàêæå îäûøêà, âíåçàïíàÿ ñëàáîñòü, óòîìëÿåìîñòü, îùóùåíèå ïåðåáîåâ â ñåðäöåáèåíèè, õîëîäíûé ïîò, ñòðàõ ñìåðòè. Áîëè íå èçìåíÿþòñÿ ïðè íàäàâëèâàíèè, ïîâîðîòàõ òóëîâèùà èëè ïîäúåìå ðóê, ãëóáîêîì âäîõå. Ïðèñòóï áîëè ìîæåò ïðîéòè ñàìîñòîÿòåëüíî ïðè íàõîæäåíèè ÷åëîâåêà â ïîêîå. Ïðè ïðè¸ìå íèòðîãëèöåðèíà ïîä ÿçûê (â òàáëåòêàõ èëè â âèäå ñïðåÿ) áîëü èçìåíèòñÿ ëèáî ïðîéäåò ïîëíîñòüþ. Íåîáõîäèìî ïîìíèòü, ÷òî íèòðîãëèöåðèí ñíèæàåò àðòåðèàëüíîå äàâëåíèå è ïðè ïîíèæåííîì ÀÄ åãî ïðèìåíÿòü íåëüçÿ. (Íå íàïèøó -«ýêñïåðòû» ìåíÿ çàêëþþò).
Îñîáîå ìåñòî çàíèìàåò âàçîñïàñòè÷åñêàÿ ñòåíîêàðäèÿ èëè ñòåíîêàðäèÿ Ïðèíöìåòàëà. Áîëåâûå ïðèñòóïû ïðè ýòîé ñòåíîêàðäèè ðàçâèâàþòñÿ ÷àùå ïî íî÷àì, âíå ñâÿçè ñ ôèçè÷åñêîé èëè ýìîöèîíàëüíîé íàãðóçêîé. Ýôôåêòà îò íèòðàòîâ íåò èëè îí ìèíèìàëüíûé.
Ïðè îñòðîì èíôàðêòå ìèîêàðäà æàëîáû áóäóò áîëåå âûðàæåíû, áîëü áîëåå èíòåíñèâíà.
á. Áîëü â ãðóäíîé êëåòêå ìîæåò âîçíèêíóòü ïðè ïîâûøåíèè àðòåðèàëüíîãî äàâëåíèÿ. ×àùå âñåãî îíà íîñèò äàâÿùèé èëè íîþùèé õàðàêòåð.
â. Ïðè íàðóøåíèè ñåðäå÷íîãî ðèòìà òàê æå ìîæåò âîçíèêíóòü áîëü â ãðóäè.
Åñòü è äðóãèå ïîðàæåíèÿ ÑÑÑ, êîòîðûå âûçûâàþò áîëè â ãðóäíîé êëåòêå, íî îíè âñòðå÷àþòñÿ ðåæå.
2. Áîëü, ñâÿçàííàÿ ñ áîëåçíÿìè êîñòåé, ñóñòàâîâ è ìûøö.
Áîëåçíè êîñòåé, ñóñòàâîâ è ìûøö ìîãóò âûçûâàòü óïîðíûå è ñèëüíûå áîëè â ðàçëè÷íûõ îòäåëàõ ãðóäíîé êëåòêè.
×àùå âñåãî ýòè áîëè âûçâàíû øåéíûì èëè ãðóäíûì îñòåîõîíäðîçîì.
à. Øåéíûé îñòåîõîíäðîç ìîæåò ïðîÿâëÿòüñÿ îñòðîé áîëüþ â øåå, ãðóäè, ÷àùå êðàòêîâðåìåííîé. Íî èíîãäà áîëü äëèòåëüíàÿ, íàïîìèíàåò «èíôàðêòíóþ» è íå ñíèìàåòñÿ ñîñóäîðàñøèðÿþùèìè ñðåäñòâàìè.  äðóãèõ ñëó÷àÿõ áîëü òóïàÿ, íà÷èíàåòñÿ ïîñòåïåííî, ñîïðîâîæäàåòñÿ îíåìåíèåì ðóêè.
Ïðè íàäàâëèâàíèè ïàëüöàìè âäîëü øåéíîãî îòäåëà ïîçâîíî÷íèêà, íà òðàïåöåâèäíóþ ìûøöó (âíèç ïî íàäïëå÷üþ), ìàëîé ãðóäíîé ìûøöû îïðåäåëÿåòñÿ áîëåçíåííîñòü. Ïðè íàäàâëèâàíèè íà ãîëîâó ïðè ïðè å¸ íàêëîíå ê ïëå÷åâîìó ñóñòàâó áîëü áóäåò èçìåíÿòüñÿ — óìåíüøàòüñÿ èëè óñèëèâàòüñÿ.
á. Ãðóäíîé îñòåîõîíäðîç ìîæåò âûçâàòü áîëü â ãðóäíîé êëåòêå. Áîëü âîçíèêàåò âíåçàïíî ïðè èçìåíåíèè ïîëîæåíèÿ òåëà è èìååò ðàñïðîñòðàí¸ííûé, èíòåíñèâíûé õàðàêòåð. Ìîæåò ñîïðîâîæäàòüñÿ ïîòëèâîñòüþ, ñòðàõîì, ñêîâàííîñòüþ äâèæåíèé. Èíîãäà áîëü íîñèò îïîÿñûâàþùèé õàðàêòåð. Áîëü áóäåò óñèëèâàòüñÿ ïðè ãëóáîêîì âçäîõå, ïîäúåìå ðóêè. Õàðàêòåðíî èñ÷åçíîâåíèå èëè óìåíüøåíèå áîëåé ïîñëå âûòÿæåíèÿ ïîçâîíî÷íèêà (ïîäíÿòèå áîëüíîãî ïîä ìûøêè).
Ïðè îñòåîõîíäðîçå ïðè¸ì íèòðàòîâ (íèòðîãëèöåðèí) íå áóäåò èìåòü ýôôåêòà.
Åñòü è äðóãèå çàáîëåâàíèÿ êîñòåé, ñóñòàâîâ è ìûøö, êîòîðûå âûçûâàþò áîëè â ãðóäíîé êëåòêå, íî îíè âñòðå÷àþòñÿ ðåæå.
3. Èçìåíåíèÿ ë¸ãêèõ è ïëåâðû.
Ïðè çàáîëåâàíèè ëåãêèõ áîëè â ãðóäíîé êëåòêå ñâÿçàíû ñ âîâëå÷åíèåì â ïðîöåññ âîñïàëåíèÿ ïëåâðû.
à. Ïíåâìîíèÿ.
Äîëãî ðàñïèñûâàòü íå áóäó. Åñòü òðèàäà ñèìïòîìîâ, ãîâîðÿùèõ î ïíåâìîíèè ñî÷åòàííîé ñ ïëåâðèòîì. Êàøåëü + ïîâûøåíèå òåìïåðàòóðû òåëà + áîëü â ãðóäíîé êëåòêå ïîñòîÿííàÿ (ìîæåò óñèëèâàòüñÿ ïðè êàøëå) = ïíåâìîíèÿ ñ âîâëå÷åíèåì ïëåâðû. Ñîïðîâîæäàåòñÿ ÷àñòî ÷óâñòâîì íåõâàòêè âîçäóõà. Áîëü áóäåò ðàñïîëàãàòüñÿ ñïðàâà èëè ñëåâà, íî íå çà ãðóäèíîé. Åñëè áîëü âîçíèêàåò çà ãðóäèíîé âî âðåìÿ êàøëÿ — ýòî òðàõåèò. Ïîñåðåäèíå ãðóäíîé êëåòêè ðàñïîëàãàåòñÿ òðàõåÿ.
á. Äðóãèå çàáîëåâàíèÿ ë¸ãêèõ è ïëåâðû, , êîòîðûå âûçûâàþò áîëè â ãðóäíîé êëåòêå, íî îíè âñòðå÷àþòñÿ ðåæå.
4. Èçìåíåíèÿ îðãàíîâ ïèùåâàðåíèÿ.
Ïðè çàáîëåâàíèÿõ îðãàíîâ ïèùåâàðåíèÿ áîëü â ãðóäíîé êëåòêå ìîãóò âîçíèêàòü çàêîíîìåðíî (áîëåçíè ïèùåâîäà) èëè æå ïîÿâëÿþòñÿ ïðè àòèïè÷íûõ âàðèàíòàõ áîëåçíè.
à. Ýçîôàãèò âîçíèêàåò ïîñëå óïîòðåáëåíèÿ îñòðîé èëè ãîðÿ÷åé ïèùè. Áîëü çà ãðóäèíîé ïîÿâëÿåòñÿ â ìîìåíò ïðè¸ìà ïèùè èëè ïîñëå åäû, ìîæåò îòäàâàòü â ñïèíó, ìåæäó ëîïàòîê. Åñòü ñâÿçü áîëè ñ àêòîì ãëîòàíèÿ.
á. Ðàê ïèùåâîäà ìîæåò ñîïðîâîæäàòüñÿ çàãðóäèííûìè áîëÿìè, êîòîðûå óñèëèâàþòñÿ ïðè ïðîãëàòûâàíèè ïèùè. Áîëüíîìó áóäåò êàçàòüñÿ, ÷òî ïèùà çàñòðÿëà â ïèùåâîäå. Ìîæåò îòäàâàòü â ñïèíó.
â. Äèàôðàãìàëüíàÿ ãðûæà õàðàêòåðèçóåòñÿ áîëÿìè, êîòîðûå ìîãóò îùóùàòüñÿ â îáëàñòè ãðóäèíû (íèæíÿÿ òðåòü å¸) è îòäàâàòü â ëåâîå ïëå÷î. Áîëü ìîæåò ñîïðîâîæäàòüñÿ ææåíèåì â ïèùåâîäå, ñðûãèâàíèåì, ïîâûøåííûì ñëþíîîòäåëåíèåì. Óñèëèâàåòñÿ ïîñëå ïðè¸ìà ïèùè, â ïîëîæåíèè ë¸æà.  ïîëîæåíèè ñòîÿ áîëü óìåíüøàåòñÿ èëè èñ÷åçàåò. Õàðàêòåðíà îòðûæêà ñúåäåííîé ïèùåé èëè âîçäóõîì.
Ïîäîáíûå ñèìïòîìû áóäóò íàáëþäàòüñÿ è ïðè ðåôëþêñ-ýçîôàãèòå, êîãäà ïðîèñõîäèò çàáðîñ ñúåäåííîé ïèùè â ïèùåâîä.
5. Èçìåíåíèÿ öåíòðàëüíîé è ïåðèôåðè÷åñêîé íåðâíîé ñèñòåìû ìîãóò ñîïðîâîæäàòüñÿ áîëüþ â ãðóäè, ÷àñòî èìèòèðóþùèå çàáîëåâàíèÿ ÑÑÑ.
Îñòàíîâëþñü òîëüêî íà îïîÿñûâàþùåì ëèøàå.
Îïîÿñûâàþùèé ëèøàé âûçûâàåòñÿ âèðóñîì ãåðïåñà. Óòâåðæäàþò, ÷òî îïîÿñûâàþùèé ëèøàé ïðîÿâëÿåòñÿ ó êàæäîãî ÷åòâåðòîãî ÷åëîâåêà èç âñåõ ïåðåáîëåâøèõ âåòðÿíîé îñïîé, â âîçðàñòå ñòàðøå ïÿòèäåñÿòè ëåò. Íî â ïîñëåäíåå âðåìÿ ó÷àñòèëèñü ñëó÷àè âîçíèêíîâåíèÿ îïîÿñûâàþùåãî ëèøàÿ â ìîëîäîì è çðåëîì âîçðàñòå.
Êëèíè÷åñêàÿ êàðòèíà õàðàêòåðèçóåòñÿ îñòðûì íà÷àëîì, ñ âûðàæåííûìè áîëÿìè è ñèëüíûì ææåíèåì â ìåñòå ïîðàæåíèÿ. Çàáîëåâàíèå ïîðàæàåò îáëàñòü ÷åëîâå÷åñêîãî òåëà ÷àùå âñåãî ñ îäíîé ñòîðîíû. Íà÷àëî çàáîëåâàíèÿ áóäåò ïðîòåêàòü êàê ïðè ïðîñòóäå — ñëàáîñòü, ïîâûøåíèå òåìïåðàòóðû òåëà, îçíîá. Ïîòîì ïîÿâèòñÿ áîëü â ìåñòå ïîðàæåíèÿ. Âèðóñ ñêàïëèâàåòñÿ â íåðâíûõ óçëàõ, ðàñïîëàãàåòñÿ âäîëü íåðâà. Åñëè çàäåéñòâîâàíà ãðóäíàÿ êëåòêà, áîëü áóäåò ðàñïðîñòðàíÿòüñÿ âäîëü ìåæð¸áåðíûõ íåðâîâ. Áîëü ïîñòîÿííàÿ è î÷åíü ñèëüíàÿ, â íåêîòîðûõ ñëó÷àÿõ íå îáåçáîëèâàåòñÿ äàæå íàðêîòè÷åñêèìè àíàëüãåòèêàìè. ×åðåç 2-4 äíÿ îò íà÷àëà çàáîëåâàíèÿ ïîÿâëÿåòñÿ ñûïü. Ñíà÷àëà ïîÿâëÿåòñÿ êðàñíîå ïÿòíûøêî, ïîòîì — ãðóïïû ìåëêèõ ïóçûðüêîâ ñ æèäêèì ñîäåðæèìûì. Èíîãäà âûñûïàíèÿ íà ïîâåðõíîñòè êîæè íå ïîÿâëÿþòñÿ, ïðèñóòñòâóåò òîëüêî áîëü â ìåñòå ïîðàæåííîãî íåðâà.Ïîòîì ïîñòåïåííî âñ¸ ïðîõîäèò. Ñàìîâûçäîðîâëåíèå íàñòóïàåò ÷åðåç 2-4 íåäåëè (ýòî åñëè íå ëå÷èòü).
6. Äðóãèå áîëåçíè òîæå ìîãóò âûçâàòü áîëü â ãðóäè. Íàïðèìåð, çàáîëåâàíèå ìîëî÷íûõ æåë¸ç — ìàñòèò èëè ìàñòîïàòèÿ, ðàê ìîëî÷íûõ æåë¸ç è äð.
P. S.  ïðîäîëæåíèè íàïèøó, ÷òî äåëàòü â òîì èëè èíîì ñëó÷àå.
Áóäüòå çäîðîâû.
Источник

