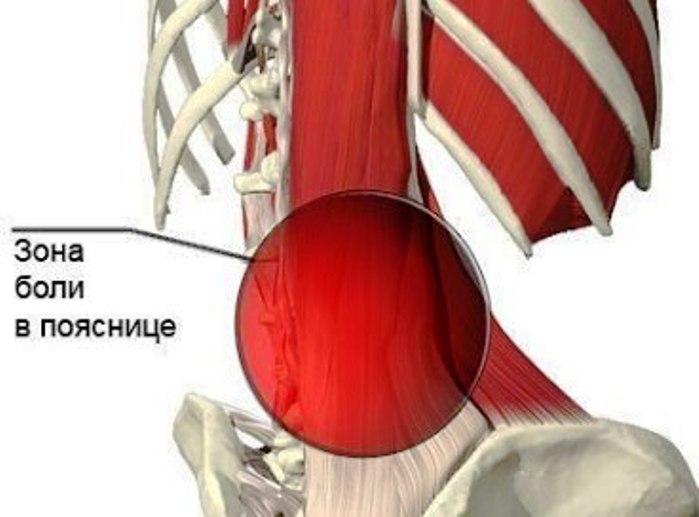
Болит поясница как проверить позвоночник

Современные специалисты располагают широким спектром методов диагностики опорно-двигательного аппарата: рентгенография, УЗИ, компьютерная и магнитно-резонансная томография – это далеко не полный перечень доступных технологий. Перед невропатологом или травматологом не стоит проблема дефицита методик, зато остается задача формирования оптимального алгоритма обследований. Алгоритм диагностики и лечения для каждого пациента составляется индивидуально, на основе собранного анамнеза и симптомов.
В зависимости от происхождения боль в спине может быть охарактеризована как вертеброгенная или невертеброгенная дорсалгия. Другими словами, причина боли может крыться в позвоночнике или не в позвоночнике. Практика показывает, что медикам приходится иметь дело с вертеброгенной дорсалгией в 9 случаях из 10, когда пациенты приходят с жалобами на боли в спине, поэтому диагностика должна быть направлена на изучение состояния позвоночного столба. При этом боль может быть специфической или неспецифической. Неспецифические боли чаще всего связаны с компрессией корешков спинномозговых нервов. Основных рекомендаций по алгоритму диагностики несколько:
- При первичном опросе и осмотре пациента врач должен обратить внимание на «симптомы угрозы», которые указывают на вероятность наличия серьезной, опасной для жизни патологии. К таким «симптомам угрозы» принадлежат стойкие боли в спине с детского возраста, резкое снижение массы тела, боли на фоне лихорадки, симптомы поражения спинного мозга, немеханический характер боли, когда она не уменьшается в состоянии покоя. Также специалиста должны насторожить жалобы на скованность по утрам и изменения в анализах мочи, крови.
- При выявлении «симптомов угрозы» клинико-инструментальное обследование проводится в обязательном порядке. Если диагностика не подтверждает наличие патологии, боль признается неспецифической.
- Если «симптомов угрозы» и корешковой боли нет, дополнительные диагностические процедуры не являются обязательными – терапия может быть назначена без них.
- Важно помнить, что методы визуализации часто выявляют дегенеративно-дистрофические изменения в позвоночнике даже у пациентов, которые вовсе не жалуются на боли в спине. Обнаруженные изменения в позвоночнике совсем не обязательно будут причинами возникновения боли.
- Методы визуализации рекомендованы в неясных случаях происхождения болевого синдрома, особенно если есть подозрение на наличие опухоли или инфекционного процесса.
Основные методы диагностики
- Рентгенография.
- Компьютерная томография (КТ).
- Магнитно-резонансная томография (МРТ).
- Электронейромиография (ЭМГ).
- Ультразвуковое исследование (УЗИ).
- Ультразвуковое сканирование (сонография)
- Артроскопия.
 Базовая оценка поражений скелета и суставов начинается с рентгенографии – этот метод не может визуализировать изменения в мягких тканях, зато дает возможность изучить состояние позвоночного столба и дисков. Рентгенологическое исследование намного дешевле КТ и МРТ и на первом этапе позволяет сориентироваться, насколько тяжелое поражение опорно-двигательного аппарата имеет место быть. Основной причиной болей в спине, потери чувствительности, снижения двигательного диапазона считается корешковый синдром. Грыжи, протрузии, остеофиты и другие патологические изменения воздействуют на корешки нервных окончаний, вызывая боли разной степени интенсивности. Кроме того, болевой синдром может быть связан с травмами, искривлениями, воспалениями, смещением позвонков или их нестабильностью. Все эти патологии поддаются диагностике с помощью рентгенографии, а если этого метода недостаточно, то чтобы определить причину боли, пациенту назначается компьютерная или магнитно-резонансная томография.
Базовая оценка поражений скелета и суставов начинается с рентгенографии – этот метод не может визуализировать изменения в мягких тканях, зато дает возможность изучить состояние позвоночного столба и дисков. Рентгенологическое исследование намного дешевле КТ и МРТ и на первом этапе позволяет сориентироваться, насколько тяжелое поражение опорно-двигательного аппарата имеет место быть. Основной причиной болей в спине, потери чувствительности, снижения двигательного диапазона считается корешковый синдром. Грыжи, протрузии, остеофиты и другие патологические изменения воздействуют на корешки нервных окончаний, вызывая боли разной степени интенсивности. Кроме того, болевой синдром может быть связан с травмами, искривлениями, воспалениями, смещением позвонков или их нестабильностью. Все эти патологии поддаются диагностике с помощью рентгенографии, а если этого метода недостаточно, то чтобы определить причину боли, пациенту назначается компьютерная или магнитно-резонансная томография.
Если рентгенологические снимки визуализируют изменения в одних только костях, то полученное с помощью КТ или МРТ послойное изображение дает возможность рассмотреть изменения в хрящах и мягких тканях. Две эти методики практически вытеснили миелографию – рентгеноконтрастное исследование ликворопроводящих путей. Выбирая между миелографией и томографией, всегда стоит отдать предпочтение последней, поскольку КТ и МРТ отличаются большей информативностью и точностью.
 Мультиспектральная компьютерная томография (МСКТ) визуализирует поперечное изображение костей и суставов. Этот метод помогает дифференцировать костные и мягкие ткани, выявить незначительные различия в плотности нормальных и патологически измененных участков. И все же МСКТ уступает магнитно-резонансной томографии, которую можно назвать единственным методом комплексной оценки мышечно-скелетной системы. Принципиальное различие между КТ и МРТ заключается в том, что последний метод с большей точностью визуализирует мягкие ткани, с его помощью можно рассмотреть нервные волокна, поэтому МРТ назначается, когда требуется информативная диагностика поражения мышечных и нервных тканей. В отличие от компьютерной томографии, эта технология позволяет определить переломы без смещения костей. Основное преимущество в случае исследования позвоночника – способность обнаружить нарушение целостности суставной хрящевой ткани. МРТ незаменима, когда речь идет о повреждениях фиброзно-хрящевых структур.
Мультиспектральная компьютерная томография (МСКТ) визуализирует поперечное изображение костей и суставов. Этот метод помогает дифференцировать костные и мягкие ткани, выявить незначительные различия в плотности нормальных и патологически измененных участков. И все же МСКТ уступает магнитно-резонансной томографии, которую можно назвать единственным методом комплексной оценки мышечно-скелетной системы. Принципиальное различие между КТ и МРТ заключается в том, что последний метод с большей точностью визуализирует мягкие ткани, с его помощью можно рассмотреть нервные волокна, поэтому МРТ назначается, когда требуется информативная диагностика поражения мышечных и нервных тканей. В отличие от компьютерной томографии, эта технология позволяет определить переломы без смещения костей. Основное преимущество в случае исследования позвоночника – способность обнаружить нарушение целостности суставной хрящевой ткани. МРТ незаменима, когда речь идет о повреждениях фиброзно-хрящевых структур.
Одна из причин, по которым предпочтение может отдаваться КТ, – более доступная стоимость. Однако нужно помнить: некоторые виды травм и патологий с трудом определяются лучевыми методами. Например, с помощью рентгенографии или КТ крайне редко удается диагностировать контузию кости.
Если боли в спине сопровождаются судорогами, онемением, потерей чувствительности и снижением рефлексов, дополнительно может быть назначена электронейромиография (ЭМГ) – этот метод диагностики позволяет установить степень поражения нервов и с точностью определить, какие именно волокна вовлечены в патологический процесс. В качестве вспомогательного способа диагностика ЭМГ может подсказать, как быстро развивается заболевание и составить прогноз.
Ультразвуковая диагностика (УЗИ) дает возможность установить повреждения сухожильно-связочного аппарата, выявить и оценить свободные внутрисуставные тела, разрывы мышц, сухожилий, связок. Благодаря непосредственному контакту с пациентом во время УЗИ можно акцентировать внимание на местах наибольшей болезненности. Ультразвуковое сканирование или сонография призвана исследовать состояние позвоночника и суставов, обнаружить патологии сухожилий. Этот метод сопоставим по эффективности с КТ и МРТ, но стоимость диагностики намного ниже. Ее следует назначить, если есть признаки воспаления тканей или ущемления нервных окончаний.
Реже прочих методов специалисты прибегают к артроскопии – минимальной хирургической манипуляции, которая осуществляется для диагностики состояния суставов. Через микроразрез в ткани сустава вводится артроскоп. Артроскопия используется еще и в качестве методики лечения межпозвонковой грыжи или тяжелой формы искривления.
Короткие рекомендации по выбору метода обследования | ||
Вероятные причины болей | Визуализация | Дополнительная диагностика |
Опухоль | Рентгенография или МРТ | СОЭ |
Грыжа диска | МРТ | ЭМГ |
Стеноз позвоночного канала | МРТ | ЭМГ |
Компрессионный перелом позвонка | Рентгенография | – |
Синдром конского хвоста | МРТ | – |
Спинальная инфекция | МРТ | СОЭ |
Выраженный неврологический дефицит | МРТ | ЭМГ |
Показатели неэффективности диагностики и лечения
 И пациенту, и врачу важно вовремя понять, что выбранные меры не возымели желаемого действия. На это могут указать несколько признаков. Первый – если человек продолжает жаловаться на дискомфорт в области хребта при отсутствии остеохондроза, грыж и протрузий. Второй признак, указывающий на то, что диагностика и лечение болей в спине были проведены не качественно, – постоянный прием болеутоляющих препаратов при отсутствии тяжелых патологий.
И пациенту, и врачу важно вовремя понять, что выбранные меры не возымели желаемого действия. На это могут указать несколько признаков. Первый – если человек продолжает жаловаться на дискомфорт в области хребта при отсутствии остеохондроза, грыж и протрузий. Второй признак, указывающий на то, что диагностика и лечение болей в спине были проведены не качественно, – постоянный прием болеутоляющих препаратов при отсутствии тяжелых патологий.
Когда нужно пройти диагностику позвоночника?
- Если боль в спине возникла после травмы (рентгенография, КТ).
- Если боль возникает без видимых причин и внешних воздействий (КТ).
- Если острая боль удерживается дольше 3 дней (рентгенография, МРТ).
- Если слабая боль начинает постепенно усиливаться (рентгенография, МРТ).
- Если болевые ощущения в спине сопровождаются повышением температуры тела, общей слабостью и недомоганием (МРТ).
- Если вместе с болевыми ощущениями отмечается понижение или повышение артериального давления (КТ, МРТ).
- Если боль отдает в левую часть груди, левую руку или левую сторону челюсти (МРТ).
- Если боль возникает после физических нагрузок и определенных движений (рентгенография).
- Если кроме болей в спине отмечается значительная беспричинная потеря веса (МРТ).
Полезные ссылки по теме
Обзор методов диагностики при хронических болях в спине
Минимальные требования к первичному медицинскому осмотру, который должен сделать врач, при жалобах на боли в спине
Магнитно-резонансная томография позвоночника. Виды оборудования, как происходит исследование и как разобраться в МРТ-снимках
Показания и противопоказания к проведению компьютерной томографии позвоночника.
Источник
Боль в спине — распространенный симптом многих заболеваний позвоночника. Большинство патологий позвоночника занимают лидирующую позицию среди других патологий. Многие люди не обращают внимания на симптомы начинающегося заболевания позвоночника, что может привести к серьезным последствиям. Важно своевременно обследовать позвоночник на наличие возможных патологий.
Когда нужно обследовать позвоночник?

Боли в области спины, шеи и головы могут указывать на патологию позвоночника
Если человек жалуется на боли в различных отделах позвоночника, то это прямой путь на обследование. При появлении частых головных болей, онемении конечностей и ощущении слабости следует также обратиться к врачу. Данные симптомы очень распространены в сочетании с болью спине, что позволяет заподозрить любую патологию позвоночника.
К тому же обследование позвоночника нужно проходить при травмах, воспалительных процессах, некротических изменениях и дегенеративных процессах.
Доктор может назначить инструментальные методы при подозрении на новообразование, нарушение целостности позвонков, изменение в изгибах позвоночника. Также проводится обследование позвоночника при подозрении на врожденные аномалии в строении позвоночника.
Нужна ли подготовка?
Определенной подготовки к обследованию не требуется. Однако если назначено магнитно-резонансная или компьютерная томография, то следует придерживаться определенных рекомендаций по подготовке к обследованию. Ограничений к употреблению пищи нет, но желательно воздержаться от приема за несколько часов до МРТ. Особенно это следует учитывать, если диагностика будет проводиться с контрастным веществом.
Для получения достоверных результатов необходимо снять все предметы, содержащие металл.
Следует помнить, что подготовка к обследованию зависит от того, какой отдел позвоночника обследуется. Если будет проводиться исследование поясничного отдела, то необходимо исключить из рациона продукты, повышающие газообразование. За несколько дней до обследования рекомендуется принять Эспумизан.
Обследование обязательно проводится натощак. При необходимости делается клизма. Если женщина беременна, то перед исследованием следует обязательно оповестить об этом врача.
Диагностические методы обследования позвоночника

МРТ – информативный и неинвазивный метод обследования позвоночника
Для правильной и точной постановки диагноза необходимо пройти комплексное обследование позвоночника. Оно заключается в осмотре пациента, пальпации, а также дополнительно назначаются инструментальные методы.
Следует отметить, что лабораторные анализы не представляют ценности для постановки диагноза, а лишь только позволяют исследовать состояние организма в целом.
Из инструментальных методов для выявления патологий позвоночника применяют следующие:
- Рентгенография. Является одним из основных методов обследования позвоночника. Благодаря данному методу можно определить деформации позвонков, их размеры, а также общее состояние. Различают функциональную рентгенографию, т.е. исследование проводится при максимальном движении позвоночника. Пациент выполняет разгибание и сгибание, а также наклоны корпуса. С помощью такого вида рентгенографии определяются функциональные возможности позвоночника.
- Рентгенотомография
- МРТ. Магнитно-резонансная и компьютерная томография помогают исследовать позвоночный столб, позвонки, межпозвоночные диски и межпозвоночный канал. Данные методы позволяют выявить патологии на раннем этапе развития и предотвратить возможные осложнения.
- КТ. Рентгенологическое обследование позвоночника, при котором очень часто используют контрастное вещество, для получения более достоверных результатов.
- Миелография — инструментальный метод, при котором исследуется подпаутинное пространство
- Эпидурографию назначают в том случае, если нужно исследовать область между надкостницей позвонков и оболочкой спинного мозга. В эту область вводят контрастное вещество и делают снимки.
- Эхоспондилография. Представляет собой ультразвуковое исследование позвоночника. Дает возможность обнаружить патологии в спинномозговом канале.
Все методы диагностики информативны, однако для постановки окончательного диагноза проводят несколько обследований.
Болезни позвоночника и их характеристика

Самыми распространенными болезнями позвоночника являются остеохондроз и межпозвонковая грыжа
Заболевания позвоночника классифицируют по месту локализации, характеру проявления симптомов и другим признакам.
Наиболее распространенными заболеваниями являются:
- Межпозвоночная грыжа. Данная патология возникает при выталкивании пульпозного ядра через разрыв фиброзного кольца. Причинами развития могут быть большие физические нагрузки или их недостаточное количество, а также возрастные изменения. Чаще всего грыжи встречаются в пояснично-крестцовом отделе позвоночника. У больного возникают сильные боли в пораженном диске во время нагрузки. Болевые ощущения могут отдавать в ягодицу или бедро.
- Остеохондроз. Характеризуется дистрофическим поражением межпозвонковых дисков. Развивается остеохондроз при физических перегрузках, резких поворотах, переохлаждении организма и др. Из симптомов наблюдаются: сильный болевой синдром, онемение конечностей, межреберная невралгия, ломота в конечностях и др.
- Сколиоз. Это асимметричное искривление позвоночника, которое может иметь врожденный или приобретенный характер. Развивается чаще всего в детском возрасте, когда формируется опорно-двигательный аппарат. Возникнуть патология может при травме, сутулости, сидячем образе жизни, нерациональной физической нагрузке. Сколиоз можно обнаружить визуально: асимметричное расположение ребер, лопаток, наклон корпуса влево и вправо.
- Остеопороз. Патология характеризуется разрушением костной ткани позвонков, в результате чего они становятся легкими и хрупкими. Провоцируют развитие остеопороза различные факторы: гормональные изменения, нарушение обмена веществ, вредные привычки, наследственная предрасположенность и др. Длительное время патология себя никак не проявляет, периодически появляются боли в спине между лопатками.
- Радикулит. Патологическое состояние, при котором происходит раздражение спинномозговых корешков. Характеризуется интенсивным болевым синдромом и снижением мышечной силы. Радикулит может возникнуть на фоне остеохондроза, спондилеза и аномалий развития позвоночника.
- Болезнь Шейермана. Это искривление позвоночного столба в грудном или пояснично-грудном отделе позвоночника. Часто развивается на фоне сколиоза у мальчиков и девочек. При прогрессировании заболевания появляются болезненные ощущения особенно во время длительного сидения.
- Спондилез. Представляет собой хроническое заболевание позвоночника, при котором происходят дистрофические изменения в дисках, что сопровождается их истончением. Возникает спондилез при воспалительных процессах, травме, малоподвижном образе жизни.
Кроме вышеперечисленных патологий, нередко диагностируют новообразования и переломы позвоночника. Все заболевания позвоночного столба тяжело поддаются лечению, поэтому их проще предотвратить.
Больше информации об остеохондрозе позвоночника можно узнать из видео:
Чтобы избежать развития различных патологий позвоночника, следует придерживаться определенных правил.
Профилактика заболеваний позвоночного столба заключается в соблюдении следующих рекомендаций:
- Не носить тяжелые предметы на вытянутых руках, так как нагрузка на позвоночник очень большая. Если нужно поднять тяжелый предмет, то не наклоняйтесь за ним. Поднимать следует из положения сидя.
- Равномерно распределять нагрузку. После похода в магазин покупки желательно разложить в две сумки, а не нести в одной.
- Держать осанку всегда прямо. Плечи должны быть расправлены, а голова высоко поднята.
- Во время работы следует давать 30-минутный отдых мышцам позвоночника. Можно полежать или встать на четвереньки.
- Важно организовать спальное место. Матрас рекомендуется выбирать ортопедический. Спать не следует на жестком или слишком мягком диване. Подушку следует выбирать с наполнителем из гречки.
- Немаловажно придерживаться сбалансированного и полноценного питания. В рационе должны преобладать продукты, с большим содержанием витаминов. Следует избегать соленой, сладкой и жирной пищи.
- Периодически следует делать массаж спины. Такая процедура улучшит микроциркуляцию крови и укрепит мышцы позвоночника.
- Рекомендуется регулярно делать специальные комплексные упражнения для позвоночника.
Вышеперечисленные советы и рекомендации помогут избежать развития многих заболеваний позвоночника.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
Болезненные ощущения в спине – часто встречаемая жалоба и первый симптом заболевания. Патологии позвоночника ведут к ухудшению качества жизни и являются катализатором заболеваний многих внутренних органов и систем организма. Важно не только знать, как проверить позвоночник, определить диагноз, но и сделать это на начальной стадии заболевания, и в дальнейшем строго придерживаться рекомендаций врача, чтобы избежать развития болезни или ее обострения.
Тревожные сигналы
К наступлению 30 лет редкий человек может похвастаться отсутствием болей в спине. Чаще складывается ситуация, когда о том, как проверить позвоночник, чтобы найти причину недомогания, задумываются гораздо раньше. С проблемами спины сталкиваются более 80 % населения всего земного шара.
Наиболее часто встречающиеся патологии – это остеохондроз, межпозвоночная грыжа, сколиоз и радикулит. Где можно проверить позвоночник? С такими проблемами обращаются в любое медицинское учреждение – в поликлинику по месту жительства, в частный консультативно-диагностический центр, амбулаторию и т. д. Специалистами в вопросе заболеваний спины являются вертебрологи и ортопеды, при определенных показаниях требуется обращение к нейрохирургу или невропатологу.

Болезни позвоночника развиваются почти незаметно, но в один, далеко не прекрасный момент, возникает резкая боль. Для специалиста такой симптом красноречив – это говорит об обострении заболевания, при этом пациент даже не подозревал, что болен. Если быть внимательным к сигналам организма, то выявить начало болезни не сложно.
При каких болях или состояниях необходимо обратиться к врачу, чтобы узнать, как проверить позвоночник и найти очаг заболевания:
- Травм.
- Симметричное или только с одной стороны тела онемение конечностей.
- Локализованные в каком-либо отделе позвоночника боли.
- Частые головные боли, головокружения.
- Резкое падение остроты зрения, слуха.
- Немотивированные предобморочные состояния и обмороки.
- Тянущие боли неизвестного происхождения в одной или обеих ногах.
- Ограничение подвижности любой части тела.
- Снижение чувствительности в конечностях.
Существует еще пласт симптомов, косвенно указывающих на проблемы в позвоночнике, например, боли в области сердца, затрудненное дыхание, ослабление памяти, потеря ориентации и еще множество других, казалось бы, неожиданных признаков. Такие симптомы могут сигнализировать о болезнях тех органов, на которые указывают признаки, а могут быть следствием защемления нервных корешков, выходящих из позвоночного столба.
К кому обратиться
Чтобы развеять сомнения и получить точную картину состояния, необходимо обратиться к специалисту. На прием к врачу можно записаться в поликлинике, амбулатории любой формы собственности. Если самочувствие подошло к критической черте, то необходима госпитализация. Специалисты в условиях стационара быстро поставят диагноз и смогут назначить лечение. До такого состояния лучше не дотягивать, могут начаться необратимые последствия.
Какой врач проверяет позвоночник? Патологиями опорно-двигательного аппарата, и в первую очередь позвоночника, занимаются специалисты:
- Ортопед.
- Нейрохирург.
- Вертебролог.
- Невропатолог.
Врач-вертебролог может рассмотреть проблему с любой точки зрения, поскольку его специализацией являются болезни позвоночника. К сожалению, специалисты этого направления пока мало представлены в поликлиниках.

Определить межпозвоночную грыжу
Грыжа межпозвоночного диска доставляет много хлопот, болезненных ощущений и считается одним из наиболее опасных заболеваний. Патология сопровождается разрушением фиброзного кольца и выпячиванием диска, в результате чего пережимаются нервные корешки. В некоторых случаях болезнь может усадить человека в инвалидное кресло.
При отсутствии лечения в месте поражения возникает воспаление нервов, отек окружающих тканей. В дальнейшем появляются дисфункции, разрушение того органа, к которому направлен передавленный нерв. Грыжа межпозвонкового диска всегда сопровождается острой болью в месте защемления нерва и распространяется по всей его длине.
Как проверить позвоночник на грыжу? Прежде всего, необходимо определить локализацию боли и симптомы патологии:
- Грыжа в шейном отделе позвоночника сопровождается головокружением, резкими перепадами давления, головными болями. Также может возникнуть болевой синдром в верхних конечностях и плечевом поясе, иногда чувствуется онемение пальцев.
- Если грыжа в грудном отделе, при статичном сохранении позы длительное время возникает боль в груди, часто в области сердца.
- Грыжа в поясничном отделе – болевой синдром в задней или боковой части бедра, часто распространяется до щиколотки. Онемение пальцев стоп, болезненные ощущения в голени, пояснице, онемение области паха и боли в ягодичной мышце.

Диагностика
Как проверить позвоночник на грыжу в больнице? Прежде всего, обратиться к врачу, он проведет визуальную диагностику и по ее итогам даст направления на следующие виды диагностики:
- Рентгенография. Исследование делается в двух проекциях (анфас, профиль). Позволяет определить причины развития патологии – травмы, аномалии развития, приобретенные деформации. Противопоказания – беременность, интенсивные кровотечения.
- Компьютерная томография. КТ позволяет оценить состояние каждого отдела позвоночника и диска, получить точные данные о размере поражения, сделать раннюю диагностику начинающегося процесса, обнаруживает причины, приведшие к повреждению. Противопоказания – беременность, ожирение (вес более 150 кг), клаустрофобия, неадекватность поведения пациента.
- Магнито-резонансная томография – наиболее востребованный и информативный вид исследования. При помощи МРТ специалист осматривает состояние позвоночника и окружающих тканей, спинного мозга, корешков нервов и отдельных дисков, оценивает общее состояние позвоночника, находит причины поражения, может точно определить место расположения грыжи, ее размеры, степень воспаления нервов и тканей. Противопоказания — любые импланты (кардиостимуляторы, протезы, татуировки с металлизированными красками, элекропротезы уха, аппарат Илизарова и т. д.).
- Инвазивная КТ-миелография – компьютерная томография с введением контрастных веществ вокруг спинного мозга для определения степени его сдавливания, движения спинномозговой жидкости. Этот вид исследования доступен только в условиях стационара. Противопоказания как при обычном КТ, а также аллергия на вещества контраста.

Симптомы заболеваний шеи
Чтобы определиться с тем, как проверить шейный отдел позвоночника, необходимо выявить область, где локализуется боль, обратить внимание на симптомы:
- Часто повторяющиеся невралгии в области шеи.
- Боли в области сердца, обмороки, головная боль, онемение или потеря чувствительности, холод в пальцах рук, резкие скачки артериального давления.
- Тянущие боли, переходящие от шеи к лопаткам, плечевому поясу, не обоснованное напряжение мышц плеч, шейной области. Болевой синдром усиливается при резких движениях, что существенно ограничивает двигательную активность.
- Возникающие периодически спазмы мышц, слабость верхних конечностей или их перенапряжение.
- Проявления неврологических симптомов – «мороз по коже», «мурашки», снижение чувствительности и температуры конечностей, нарушения моторики пальцев рук.
- Проявления шума в ушах, снижение зрения, головокружения, головные боли.
Чаще всего пациент испытывает комплекс симптомов, свидетельствующих о поражении шейного отдела позвоночника. Детальная диагностика и профессиональный осмотр врача помогут сделать верное заключение и начать лечение.
Диагностика для шеи
Пациенты обращаются в больницу с уже проявившимися признаками болезни, чаще всего симптомы указывают на обострение или на интенсивное развитие патологии. Раннее выявление болезни диагностируется в ходе профосмотров, проходить которые стоит регулярно, в этом случае болезнь купируется на стадии первых изменений.
Как проверяют шейный позвоночник:
- Специалист собирает анамнез жалоб пациента.
- Проводится внешний осмотр, пальпация шейного отдела позвоночника, определение состояния позвонков (выпячивание, западание, смещение относительно оси и т. д.).
- Пациенту назначают исследования – рентген, МРТ или КТ.
Особенностью исследования болезней позвоночника в шейном отделе является обязательное снятие электрокардиограммы. Этот вид диагностики подтверждает или отвергает пережатие вены.
Сколиоз: проявления
Заподозрить сколиоз иногда бывает непросто, часто его просто не замечают на протяжении длительного времени. В детском возрасте родители могут отметить, что их чадо сутулится, поднимает одно плечо выше другого, заметна несимметричность выступающих лопаток, деформация грудной клетки и многие другие внешние проявления изменений позвоночника. Ребенок может жаловаться на боли в спине, он быстро устает, если долго сидит или стоит в статичной позе.
Существует несколько степеней тяжести поражения позвоночника, различаются виды искривлений относительно прямой оси и еще ряд других особенностей в определении вида патологии. Слабо выраженный сколиоз не вызывает симптомов, не осложняет ежедневную жизнедеятельность, его выявление возможно только на приеме у врача или после проведения скрининга.
Тесты для определения сколиоза
Как проверяют искривление позвоночника при помощи тестов:
- Пациента просят сделать несколько шагов на носках, потом на пятках, поочередно подпрыгнуть на одной ноге. Физический тест демонстрирует равновесие, развитие силы ног. Визуально врач оценивает длину нижних конечностей, в задней части обеих ног ищет жесткие сухожилия. Специалист проверяет рефлексы, тестируя неврологические нарушения, нервные ощущения, мышечные функции.
- Как проверить искривление позвоночника? В условиях больницы определение кривизны проводится при помощи сколиографа. Большинство врачей считают, что сколиограф определяет наличие проблемы, но установить степень деформации с его помощью невозможно, поэтому дальнейшая диагностика реализуется другими методами.
- В детском возрасте пациентам проводится тест Риссера на завершение окостенения тканей позвоночного столба. Он позволяет определить зрелость костной ткани (биологический возраст) и окончание процесса развития сколиоза. Метод основан на определении степени окостенения подвздошной кости.
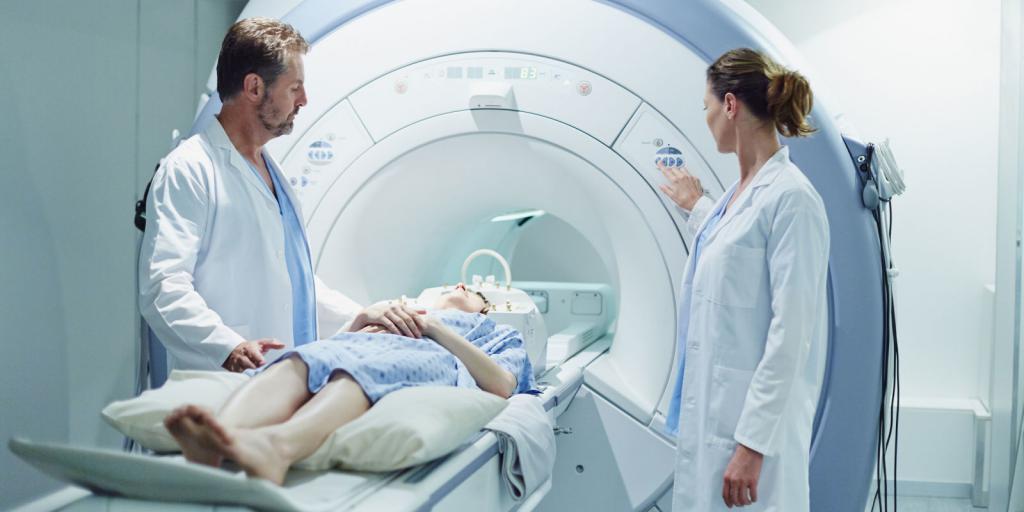
Тяжесть сколиоза, стратегия его лечения определяются степенью искривления позвоночника (более 11 градусов) и углом вращения туловища (АТР). По наблюдениям медиков, обращения пациентов с жалобами на сколиоз начинаются с момента, когда искривление позвоночника достигает 30 градусов, а АТР составляет не менее 7 градусов.
Визуальная диагностика сколиоза
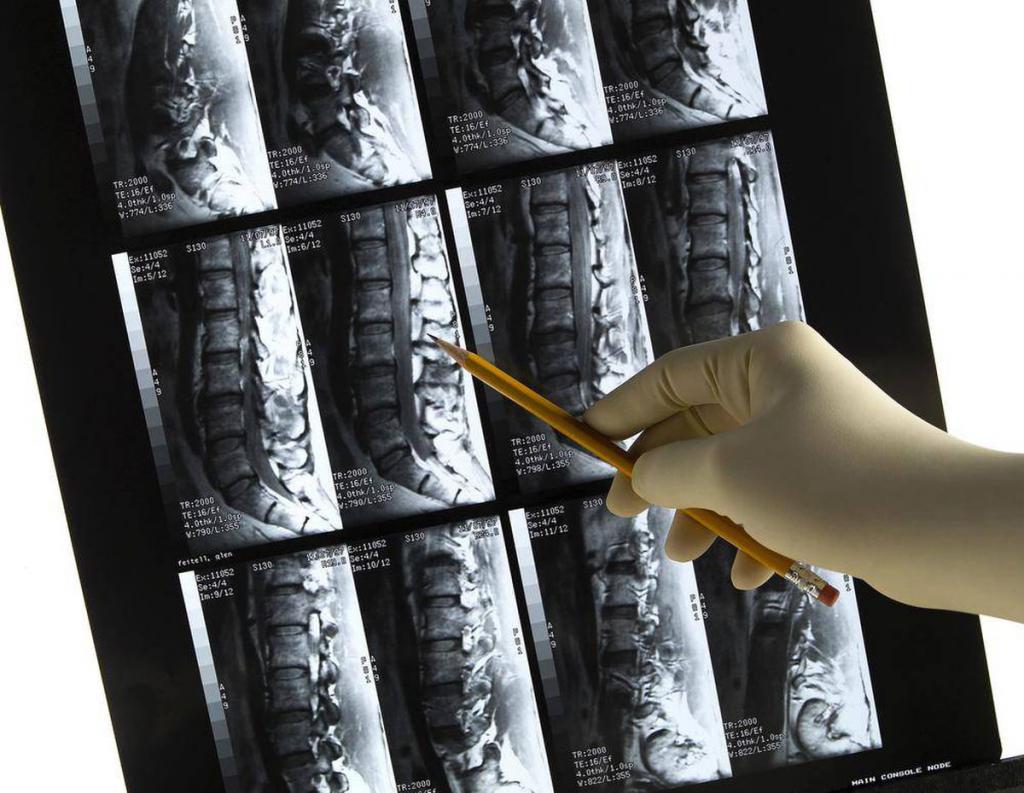
Техническое оснащение современных клиник дает несколько вариантов для визуальной диагностики. Все используемые методы достаточно информативны, чтобы определить степень искривления позвоночника, оценить повреждения окружающих тканей и органов.
Как проверить позвоночник современными методами:
- Рентген. Считается самым эффективным методом обнаружения сколиоза. Проведенный скрининг дает полную визуальную картину, и пациент ставится на учет. Дети, находящиеся под наблюдением врача, проходят скрининг один раз в несколько месяцев. Отслеживание развития патологии помогает определить тяжесть поражения. Выявить гиперлордоз, кифоз, определить достижение зрелости для костной ткани.
- МРТ. Диагностику назначают для выявления нарушений ствола спинного мозга при идиопатическом сколиозе (встречается в детском возрасте). Также МРТ назначают перед проведением хирургических вмешательств, для выявления врожденных особенностей или патологий, чтобы избежать осложнений.
Какой врач проверяет спину (позвоночник) на сколиоз? Пациенты с таким диагнозом наблюдаются у ортопеда или вертебролога. При интенсивном прогрессе патологии у больного могут начаться дисфункции внутренних органов, что требует дополнительных консультаций с узкопрофильными специалистами (пульмонолог, гастроэнтеролог, кардиолог и т. д.). Терапия сколиоза осуществляется оперативными и консервативными методами, выбор зависит от степени развития, выраженности, причины заболевания.
Домашний диагност
Даже если известно, где проверить позвоночник, часто возникает вопрос, а в нем ли дело, если болит спина. Возможно, человек накануне занимался тяжелым, непривычным для него трудом, в этом случае будет усталость и небольшой тонус мышц в области поясницы, плечевого пояса. Через пару дней, если нет никаких болезней, все придет в норму.
Если же на протяжении недели болевой синдром не проходит, появилась скованность движений, трудно разогнуться, обозначился очаг боли, появляются тянущие боли в ноге и после ночного сна симптомы не проходят, необходимо выяснять, с чем связано состояние.
Как проверить позвоночник в домашних условиях:
- При межпозвонковой грыже больной принимает неестественные позы – так частично снимается болевой синдром, который всегда сопровождает разрушение межпозвонкового диска и раздражение нервных корешков. Самая распространенная форма обострения этой патологии – радикулит. Также интенсивная боль появляется при неловких, резких движениях.
- Проверить позвоночник у ребенка и у взрослого на проявления сколиоза достаточно просто – необходимо внимательно рассмотреть осанку. У человека с искривлением можно увидеть неестественно выступающие или расположенные на разном уровне лопатки, линия талии не будет параллельна земле, голова может отклониться от прямой оси. Также признак сколиоза – несимметрично расположенные плечи, бедра; общее положение тела тяготеет к одной стороне.
- Почти никто не задумывается, как проверить позвоночник в шейном отделе. При появлении хруста, скованности, а позднее боли в шее становится понятно, что проблема есть, и необходимо обратиться к врачу за вердиктом и назначениями для лечения.
Специалисты едины во мнении, что обращаться к врачу необходимо гораздо раньше, чем болезнь собьет с ног. При ранней диагностике и консервативном лечении обострения практические не возникают, почти всегда удается сохранить полную подвижность и продолжать жить нормальной жизнью.
Всем известен способ ранней диагностики различных заболеваний – это диспансеризация. В процессе многопрофильного исследования выявляются заболевания на ранней стадии. Процедура профилактического осмотра позволяет исследовать многие органы и системы организма, в том числе проверить позвоночник. МРТ, КТ, рентген – эффективные инструменты в руках опытного специалиста. С помощью ранней диагностики пациент избегает усугубления большинства заболеваний.
Источник